Причины развития сердечно-сосудистой недостаточности и основные подходы к диагностике. Сердечная сосудистая недостаточность
Сосудистая недостаточность – состояние, для которого характерно нарушение общего или местного кровообращения. Данное обстоятельство является следствием недостаточности функции кровеносных сосудов, которая вызвана уменьшением их тонуса, нарушением проходимости, уменьшением объема крови, проходящей по ним.
В зависимости от того, как распространяются нарушения, различают системную и региональную (местную) недостаточность. Также различают хроническую и острую сосудистую недостаточность. Различие между этими двумя формами заключается в скорости течения заболевания.
Чистая сосудистая недостаточность – явление достаточно редкое. Как правило, сосудистая недостаточность возникает на фоне симптомов недостаточности сердечной мышцы. Таким образом, сердечнососудистая недостаточность возникает в результате воздействия одних и тех же факторов, как на мускулатуру сосудов, так и на сердечную мышцу. В некоторых случаях сердечнососудистая недостаточность принимает вторичный характер, и патология сердца возникает вследствие неправильного питания мышц (низкое давление в артериях или недостаток крови).
Острая сосудистая недостаточность представляет собой клинический синдром, возникающий в результате резкого уменьшения объема циркулирующей крови, а также ухудшения кровоснабжения жизненно важных органов, что является следствием кровопотери, падения сосудистого тонуса (отравления, инфекции и т.д.), нарушения сократительной функции миокарда. Острая сосудистая недостаточность проявляется в виде обморока, шока или коллапса.
Обморок – это наиболее распространенная и достаточно легкая форма острой сосудистой недостаточности, которая является следствием кратковременного малокровия головного мозга. Данная форма острой сосудистой недостаточности проявляется в результате различных сердечнососудистых заболеваний, кровопотери. Кроме того острая сосудистая недостаточность может возникнуть и у здорового человека, например, из-за сильного волнения, переутомления или голода.
Причины
Среди основных причин сосудистой и сердечнососудистой недостаточности можно выделить нарушение кровообращения в артериях и венах, которое может возникать по различным причинам.
Как уже отмечалось выше, основными причинами развития острой сердечнососудистой недостаточности можно назвать сердечные заболевания, кровопотерю, а также черепно-мозговые травмы и патологические состояния, такие как тяжелые инфекции, острые отравления, сильные ожоги, органические поражения нервной системы.
Симптомы сосудистой недостаточности
Среди основных симптомов сосудистой недостаточности в острой форме можно выделить слабость, потемнение в глазах, тошноту, быструю потерю сознания. Эти же симптомы, соответственно, характерны и для обморока. Среди остальных симптомов сосудистой недостаточности в острой форме можно выделить пониженное давление, слабый и редкий пульс, побледнение кожного покрова, расслабление мышц.
При коллапсе человек, как правило, находится в сознании, однако его реакции крайне заторможены. Среди симптомов сосудистой недостаточности в данном случае можно выделить пониженную температуру, слабость, низкое давление и тахикардию.
Основным симптомом сосудистой недостаточности является резкое и стремительное снижение артериального давления, которое способствует возникновению остальных симптомов.
Основной симптом сосудистой недостаточности в хронической форме проявляется в виде артериальной гипертензии.
Диагностика заболевания
Диагностика сердечнососудистой недостаточности заключается в осмотре пациента врачом, в процессе которого он оценивает общие симптомы заболевания, а также определяет его форму. Следует отметить, что уровень давления – далеко не решающий фактор в постановке окончательного диагноза. Для того чтобы сделать точное заключение, врач изучает и анализирует историю болезни пациента, а также определяет причины, вызвавшие приступ. Для того чтобы оказать соответствующую помощь пациенту, очень важно определить в процессе осмотра вид недостаточности: сосудистый или сердечный.
При сердечнососудистой недостаточности пациент должен находиться в сидячем положении, так как в положении лежа его состояние значительно ухудшается. При сосудистой недостаточности пациенту необходимо находится именно в лежачем положении, так как в таком положении мозг лучше снабжается кровью. При сердечной недостаточности кожа пациента приобретает розоватый оттенок, а при сосудистой – сероватый. Для сосудистой недостаточности характерно нормальное венозное давление. При этом вены на шее спавшиеся, отсутствует характерный для сердечной патологии застой в легких, а также не наблюдается смещение границы сердца.
После определения диагноза больному оказывают первую медицинскую помощь, а в некоторых случаях и госпитализируют, назначая при этом соответствующее обследование органов кровообращения. При сосудистой недостаточности могут назначить электрокардиографию, аускультацию сосудов, флебографию или сфигмографию.
Лечение сосудистой недостаточности
 Сосудистая или сердечнососудистая недостаточность требует незамедлительного оказания первой помощи.
Сосудистая или сердечнососудистая недостаточность требует незамедлительного оказания первой помощи.
При острой сосудистой недостаточности пациента укладывают в лежачее положение, а при обмороке следует ослабить сдавливающую одежду на шее, обрызгать лицо и грудь пострадавшего водой, похлопать его по щекам, предложить понюхать нашатырный спирт, а также обеспечить доступ свежего воздуха.
После того, как больной пришел в себя, следует незамедлительно вызвать скорую помощь. Врачи на месте проводят общие диагностические исследования, вводят внутривенно или подкожно раствор кофеина с бензоатом натрия 10%. При выраженной брадикардии обычно дополнительно вводят орципреналин сульфат 0,05% или раствор адреналина 0,1%. В случае, если пострадавший не приходит в себя через 2-3 минуты, те же препараты вводят уже внутрисердечно, проводят массаж сердца, а также делают искусственное дыхание.
Пациента госпитализируют в случае, если причина обморока осталась невыясненной, необходимы дополнительные реанимационные мероприятия, давление пациента остается пониженным или сосудистая недостаточность проявилась впервые. В остальных случаях пациентов, как правило, не госпитализируют.
При коллапсе пациенты нуждаются в обязательной госпитализации для оказания неотложной медицинской помощи, поддержания деятельности сердца и давления. В больнице останавливают кровотечение. если есть такая необходимость, проводят процедуры симптоматической терапии.
Для сердечнососудистой недостаточности характерно развитие кардиогенного коллапса, при котором устраняют тахикардию, а также купируют трепетания предсердий.
В целях восстановления и поддержания давления применяют мезатон 1%.
Кофеин, аскорбиновую кислоту. глюкозу, хлорид натрия, кокарбоксилазу вводят подкожно в случае, если коллапс был спровоцирован отравлением или инфекцией. Достаточно эффективным средством в данном случае является стрихнин 0,1%.
Внимание!
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Острая сердечно-сосудистая недостаточность
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже.
Подобные работы
Патология сердечно-сосудистой системы — первичные заболевания сердца: миокардит, кардиомиопатия и поражения сердца при различных заболеваниях. Сердечная недостаточность, ее симптомы и причины патологии: атеросклероз, ишемическая болезнь; гипертония.
презентация , добавлена 18.04.2013
Диагностика заболеваний и травм сердечно-сосудистой системы и оказание неотложной доврачебной помощи при них. Стенокардия как одна из форм ишемической болезни сердца. Особенности острой сердечно-сосудистой недостаточности при физических перегрузках.
реферат , добавлена 21.04.2011
Рассмотрение функциональных особенностей сердечно-сосудистой системы. Изучение клиники врожденных пороков сердца, артериальной гипертензии, гиппотезии, ревматизма. Симптомы, профилактика и лечение острой сосудистой недостаточности у детей и ревматизма.
презентация , добавлена 21.09.2014
Определение сердечно-сосудистой системы. Основные причины, признаки и симптомы при сердечно-сосудистых заболеваниях: одышка, удушье, учащенное сердцебиение, боль в области сердца. Статистика заболеваний ССС по Казахстану. Основные методы их профилактики.
презентация , добавлена 23.11.2013
Происхождение заболеваний сердечно-сосудистой системы. Основные заболевания сердечно-сосудистой системы, их происхождение и места их локализации. Профилактика заболеваний сердечно-сосудистой системы. Регулярные профилактические осмотры у кардиолога.
реферат , добавлена 02.06.2011
Общие сведения о заболеваниях сердечно-сосудистой системы. Основные синдромы, соответствующие основным жалобам. Недостаточность правых отделов сердца и обусловленный ею застой в органах системы. Регуляция болевой чувствительности. Стенокардия и одышка.
лекция , добавлена 06.02.2014
Заболевания сердечно-сосудистой системы у раненых. Функциональные нарушения деятельности системы кровообращения в ранние сроки. Присоединение раневой инфекции, воспалительные процессы в сердце и сосудах на поздних этапах. Виды травматических патологий.
презентация , добавлена 11.05.2014
Исследование гемодинамических показателей у педагогов разных возрастных групп. Строение сердечно-сосудистой системы. Свойства сердечной мышцы. Расчет индекса Робинсона, коэффициента выносливости и экономичности кровообращения, показатель Кремптома.
курсовая работа , добавлена 30.01.2014
Значение сердечно-сосудистой системы для жизнедеятельности организма. Строение и работа сердца, причина автоматизма. Движение крови по сосудам, ее распределение и ток. Работа воспитателя по укреплению сердечно-сосудистой системы детей раннего возраста.
курсовая работа , добавлена 10.09.2011
Сравнительная характеристика приступов удушья при бронхиальной астме и болезнях сердечно-сосудистой системы. Пароксизмы удушья при узелковом периартериите. Профилактика заболеваний сердечно-сосудистой системы: диета, двигательный режим, вредные привычки.
контрольная работа , добавлена 19.11.2010
Острая сосудистая недостаточность: причины, симптомы и правила первой помощи
Острая сосудистая недостаточность — довольно тяжелое и опасное для жизни состояние, которое вызвано нарушением общего или местного кровообращения. В результате подобной патологии кровеносная система не может обеспечить ткани необходимым количеством кислорода, что сопровождается повреждением, а иногда и гибелью клеток.

На самом деле причины развития подобного состояния могут быть разными. В частности, недостаточность сосудов может быть вызвана нарушением их проходимости, уменьшением количества крови или же снижением тонуса стенок сосуда. Например, острая сосудистая недостаточность нередко развивается на фоне массивной кровопотери, тяжелых черепно-мозговых или общих травм организма. К такому же результату могут привести некоторые болезни сердца. К причинам также можно отнести отравления опасными токсинами, тяжелые инфекционные заболевания, обширные ожоги, сопровождающиеся шоком, а также надпочечниковую недостаточность. Отрыв тромба также может спровоцировать недостаточность, если сгусток полностью перекрывает кровоток.
Симптомы острой сосудистой недостаточности

В современной медицине принято выделять три основных симптома. Острая сосудистая недостаточность, в зависимости от тяжести состояния пациента и причин ее развития, может сопровождаться обмороками, коллапсом и шоком:
- Обморок — кратковременная потеря сознания, развивающаяся на фоне временного недостатка крови (и кислорода) в мозгу. На самом деле это самое легкое проявление сосудистой недостаточности. Например, обморок может быть результатом резкой смены положения, сильной боли или же эмоционального стресса. В данном случае к симптомам можно также отнести головокружение, общую слабость и бледность кожи.
- Коллапс же представляет собой резкое снижение показателей артериального давления, что может быть вызвано потерей нормального тонуса сосудов. К причинам в данном случае можно отнести сильную резкую боль, прием некоторых лекарств и наркотических средств.
- Шок — довольно тяжелое состояние, которое может быть вызвано сильной травмой, потерей большого количества крови, проникновением в организм ядов, аллергенов (анафилактический шок). К причинам также можно отнести ожоги.
В любом случае головокружение, слабость, временная потеря сознании — это повод вызвать врача.
Острая сосудистая недостаточность: первая помощь

При наличии подозрений на сосудистую недостаточность необходимо срочно вызвать бригаду скорой помощи, так как всегда существует вероятность тяжелых, необратимых повреждений головного мозга. Больного необходимо уложить, приподняв ноги — это улучшит кровообращение в верхней части тела. Конечности необходимо согреть и растереть водкой. При обмороке можно дать больному понюхать нашатырный спирт — это вернет его в сознание. Рекомендуется также проветрить помещение (это даст дополнительное количество кислорода) и освободить человека от тесной одежды, мешающей ему дышать.
Помните, что только врач может поставить верный диагноз и определить тяжесть состояния больного. Лечение сосудистой недостаточности зависит от причин ее возникновения и направлено как на купирование основных симптомов и нормализацию кровообращения, так и на устранение первичной причины.
1. Введение………………………………………………………….……...3
2. Сердечно-сосудистая недостаточность и ее формы……………….….4
3. Развитие и причины возникновения сердечной недостаточности…...7
4. Оказание первой медицинской помощи при сердечно-сосудистой
недостаточности……………………………………………………..……13
5. Лечение и профилактика сердечно-сосудистой недостаточности.....18
6. Заключение………….………………………………………………….24
7. Литература………..…………………………………………………….25
Введение.
Сердце – это центральный орган кровеносной системы. Сокращаясь, сердце придает движение крови, которая циркулирует в организме, не останавливаясь ни на секунду. У человека сердце размером с кулак и весит около 300 г, это примерно 0,4-0,5% веса тела.
Сегодня сердечно-сосудистые заболевания являются "убийцей номер один" во всех развитых и многих развивающихся странах. В России уровень заболеваемости хронической сердечной недостаточностью ниже, но, вероятнее всего, это результат неэффективной диагностики. Частота хронической сердечно-сосудистой недостаточности увеличивается с возрастом – от 1% среди людей 50–59 лет до 10% в возрасте старше 80 лет.
Сердечная недостаточность стоит на третьем месте среди причин госпитализации и на первом месте у лиц старше 65 лет. В возрастной группе старше 45 лет каждые 10 лет заболеваемость удваивается. Параллельно заболеваемости продолжает расти смертность - 50% больных тяжелой сердечно-сосудистой недостаточностью живет 1 год.
Сердечно-сосудистая недостаточность и ее формы.
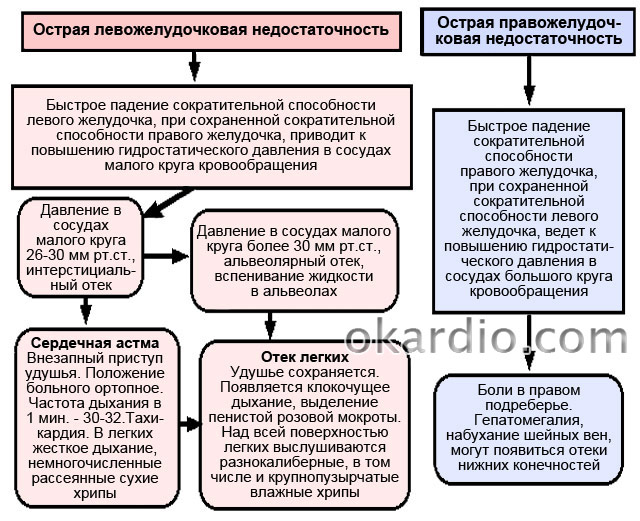
Сердечно-сосудистая недостаточность – ослабление сократительной деятельности сердца, приводящее к перегрузке его отделов или метаболическим нарушениям в миокарде. Различают острую и хроническую недостаточность. Клинические проявления острой сердечно-сосудистой недостаточности развиваются в течение нескольких минут или часов, а симптоматика хронической сердечно-сосудистой недостаточности - от нескольких недель до нескольких лет от начала заболевания. Характерные клинические особенности острой и хронической сердечно-сосудистой недостаточности позволяют практически во всех случаях достаточно легко различать эти две формы сердечной декомпенсации. Однако следует иметь в виду, что острая, например, левожелудочковая недостаточность (сердечная астма, отек легких) может возникать на фоне длительно текущей хронической сердечно-сосудистой недостаточности.
Острая сердечно-сосудистая недостаточность.
Острая левожелудочковая недостаточность чаще всего проявляется сердечной астмой и отеком легких. Возникает при заболеваниях, сопровождающихся нагрузкой на левый желудочек (ишемической болезни сердца, гипертонической болезни, аортальных пороках и др.)
Сердечная астма – приступ инспираторного удушья, развивающийся обычно остро, чаще ночью. У больного лицо бледное, покрыто испариной, кашель сухой. Речь затруднена. Отмечаются цианоз носа, губ. Дыхание поверхностное, учащенное. На ЭКГ обнаруживаются различные нарушения ритма и проводимости, признаки гипертрофии и перегрузки левых отделов сердца. Над легкими определяется жесткое дыхание, в нижнезадних отделах с обеих сторон выслушиваются влажные мелко- и среднепузырчатые хрипы. Последние обычно появляются в поздней стадии сердечной астмы и свидетельствуют о ее переходе в отек легких. Приступ сердечной астмы может продолжаться от нескольких минут до нескольких часов.
Отек легких. При прогрессировании приступа сердечной астмы удушье нарастает, дыхание клокочущее, хорошо слышно на расстоянии. Усиливается кашель с выделением обильной кровянистой пенистой мокроты, увеличивается количество влажных, клокочущих хрипов. Резкая тахикардия, тоны сердца глухие, артериальное давление снижено.
Острая правожелудочковая недостаточность обычно возникает в результате эмболии крупной ветви легочной артерии. Характерны значительное набухание шейных вен, тахикардия, резкое и болезненное увеличение печени, цианоз. Иногда преобладает симптоматика заболевания, приведшего к правожелудочковой недостаточности.
Коллапс. Это тяжелая, угрожающая жизни форма острой сосудистой недостаточности, когда резко падает артериальное и венозное давление. Из-за этого нарушается кровоснабжение внутренних органов (в первую очередь - сердца и мозга) и обмен веществ, угнетается деятельность ЦНС. Поскольку в головном мозге находится сосудодвигательный центр, падает сосудистый тонус. Коллапс - результат этих процессов.
Данное расстройство вызывает перераспределение крови в организме: сосуды органов брюшной полости переполняются кровью, тогда как сосуды головного мозга, сердца, а также мышц и кожи получают ее в крайне скудном объеме. Итог - кислородное голодание обедненных кровью органов.
Данная форма сердечно-сосудистой недостаточности возникает от резких кровопотерь, кислородного голодания, травм, тяжелых инфекционных заболеваний (панкреатиты, тифы, пневмонии) и отравлений.
Хроническая сердечно-сосудистая недостаточность.
Хроническая левожелудочковая недостаточность характеризуется венозным застоем в легких, развивается медленно на фоне заболеваний, протекающих с преимущественной нагрузкой на левый желудочек (артериальная гипертензия, ишемическая болезнь сердца, аортальные пороки и др.). У больных отмечаются одышка, тахикардия, цианоз, отеки. Одышка усиливается в положении лежа, поэтому больные предпочитают находиться в положении полусидя со спущенными ногами. В легких выслушиваются усиленное везикулярное дыхание и влажные мелкопузырчатые хрипы. Рентгенографически определяется увеличение левого желудочка. На ЭКГ имеются изменения, соответствующие увеличению левого желудочка. При чрезмерной физической нагрузке и других провоцирующих факторах могут возникнуть приступ сердечной астмы и отек легких.
Хроническая правожелудочковая недостаточность характеризуется застоем в венах большого круга кровообращения, развивается при заболеваниях, связанных с перегрузкой правого желудочка (хронические заболевания легких, пороки сердца, перикардиты, ожирение и др.) У больных наблюдаются стойкая тахикардия, набухание шейных вен, отеки (особенно нижних конечностей), увеличение печени. При тяжелых формах появляются значительные отеки, жидкость скапливается в серозных полостях, возникают гидроторакс и асцит. Значительно увеличивается печень. На рентгенограмме обнаруживаются признаки увеличения правого желудочка. Соответствующие изменения регистрируются на эхокардиограмме.
Недостаточность обоих желудочков сердца характеризуется застоем в малом и большом кругах кровообращения. В результате хронических застойных явлений возникают необратимые изменения в органах и тканях (значительное увеличение сердца, фиброз печени, застойная гипертония малого круга, нарушения центральной нервной системы и др.). Часто наблюдаются трофические язвы ног, пролежни, инфекции.
Развитие и причины возникновения сердечной
недостаточности
К развитию сердечно-сосудистой недостаточности приводят заболевания, нарушающие структуру и функции сердца. Наиболее часто ее причиной является атеросклероз коронарных артерий, который может привести к инфаркту миокарда, приобретенные и врожденные пороки сердца, артериальная гипертония, поражение миокарда и перикарда.
Ускорить развитие сердечной недостаточности могут: аритмии сердца - тахикардия или брадикардия, диссоциации между сокращением предсердий и желудочков, нарушения внутрижелудочковой проводимости. Провоцируют нарастание сердечной недостаточности значительные физические нагрузки, эмоциональное перенапряжение, увеличение приема натрия, прекращение терапии кардиотоническими средствами и уменьшение их доз. В результате снижения сердечного выброса происходит изменение в отделе кровообращения, обеспечивающем приток крови, или изменение в отделе кровообращения, осуществляющем отток крови со снижением кровообращения жизненно важных органов, в частности почек, что завершается перераспределением кровотока, задержкой ионов натрия и формированием периферических отеков.Внезапное развитие сердечной недостаточности характерно при миокардитах, аритмиях, операциях на сердце, при быстро возникающих перегрузках давления или объемов, при острой перестройке гемодинамики при врожденных пороках сердца у новорожденных, при острой клапанной недостаточности и др. Более медленное развитие острой сердечной недостаточности встречается при истощении компенсаторных механизмов у детей при хронических миокардитах, врожденных и приобретенных пороках, пневмонии, бронхиальной астме и др. В различные возрастные периоды преобладают те или иные этиологические факторы. Так, у новорожденных причиной острой сердечной недостаточности являются врожденные пороки сердца (синдром гипоплазии левого и правого сердца, транспозиция магистральрых сосудов, коарктация аорты), фиброэластоз эндомиокарда, а также пневмонии, пневмопатии, острые нарушения мозгового кровообращения, сепсис. У детей первых лет жизни в качестве причины острой сердечной недостаточности преобладают врожденные пороки сердца (дефект межжелудочковой перегородки, атриовентрикулярная коммуникация, тетрада Фалло), миокардиты, нарушения ритма, токсикозы. В более старшем возрасте она чаще обусловлена ревматизмом, неревматическими миокардитами, аритмиями, легочной патологией и др. Острая левожелудочковая недостаточность развивается при воспалительных заболеваниях мышцы сердца, бактериальном эндокардите, коарктации и стенозе аорты, аритмиях, опухолях.
Изменение периферического кровотока при сердечной недостаточности носит компенсаторный характер и проявляется относительным приростом мышечного, мозгового и значительным увеличением коронарного кровотока при снижении почечного кровотока более чем в 2 раза. Происходит активация ренин-ангиотензин-альдостероновой системы и ее антагониста - увеличение уровня предсердного натрийуретического пептида, а также симпатической нервной системы. Активация симпатической нервной системы приводит к развитию тахикардии, стимулирует сократимость миокарда, приводит к нарушениям ритма, вызывает повышение периферического сосудистого сопротивления.
Центральное место в ренин-ангиотензин-альдостероновой системе занимает ангиотензин II, который является мощным вазоконстриктором, вызывает задержку натрия и воды и способствует гипертрофии и фиброзу в миокарде и сосудах. Другим компонентом ренин-ангиотензин-альдостероновой системы является альдостерон, который приводит к задержке натрия и воды, а также увеличивает экскрецию калия.
Нарушение соотношения ионов натрия и калия является одной из причин нарушения ритма. Предсердный натрийуретический пептид секретируется предсердиями или желудочками при увеличении напряжения их стен и является функциональным антагонистом ренин-ангиотензин-альдостероновой системы, обеспечивая вазодилятацию, и способствует выведению воды и натрия.
По мере развития сердечной недостаточности увеличивается концентрация ренина, ангиотензина II, альдестерона и сохраняется высокая активность предсердного натрийуретического пептида и симпатической нервной системы. В сердце происходит увеличение толщины мышечной ткани и увеличение массы соединительной ткани, в ответ на перегрузку давлением, с формированием концентрической гипертрофии. В ответ на перегрузку объемом происходит дилатация полостей. Развитие сердечной недостаточности первично определяется патологией сердца с нарушением систолической или диастолической функции.
Причины хронической сердечной недостаточности разнообразны:
Поражение миокарда в результате ишемической болезни сердца, миокардита (воспаление сердечной мышцы), ревматизма, кардиомиопатии (невоспалительное поражение сердечной мышцы), хронического отравления (чаще всего алкоголем и никотином);
Перегрузка миокарда вследствие гипертонии, порока сердца, значительного увеличения объема циркулирующей крови (например, при заболеваниях почек);
Сдавление миокарда при опухолях, экссудативном перикардите (воспаление «сердечной сорочки», окружающей сердечную мышцу);
Внесердечные заболевания, значительно увеличивающие нагрузку на миокард (повышенная функция щитовидной железы, ожирение, цирроз печени, выраженная анемия).
В начале заболевания его симптомы чаще всего неспецифичны и долго списываются человеком на усталость, переутомление или возраст.
Наиболее характерные проявления сердечной недостаточности следующие:
– повышенная утомляемость при обычной физической нагрузке, которая ранее переносилась легко;
– одышка, возникающая после средней физической нагрузки и сохраняющаяся неадекватно долго (в тяжелых стадиях одышка появляется при минимальной нагрузке и даже в покое, ощущается нехватка воздуха);
– сердцебиение, также длительно сохраняющееся после нагрузки;
– головокружения;
– сухость и похолодание ладоней и стоп;
– появление акроцианоза – синюшности кончиков пальцев ног и рук, ушей и носа (результат плохого кровоснабжения наиболее удаленных от сердца частей тела);
– сухой или влажный кашель, возможно кровохарканье;
– тяжесть и боль в правом подреберье (за счет увеличения печени);
– появление отеков, вначале чаще на лодыжках;
– набухание шейных вен.
При обнаружении хотя бы некоторых из описанных симптомов необходимо обратиться к врачу.
Основными клиническими проявлениями сердечной недостаточности являются следующие признаки: одышка, положение ортопноэ, приступы удушья в ночное время, отеки при осмотре (а также в анамнезе), тахикардия (более 100 ударов в минуту), набухание шейных вен, влажные хрипы в легких.
К ранним признакам сердечной недостаточности можно отнести появление никтурии. При оценке жалоб больного необходимо обращать внимание на «ночную симптоматику». Одни стремятся спать с приподнятым изголовьем, просыпаются по ночам из-за чувства нехватки воздуха или приступа одышки.
При внешнем осмотре у больных выявляется цианоз и расширение яремных вен, выявляется гепатоюгулярный рефлекс - набухание яремных вен при надавливании на увеличенную застойную печень. Влажные хрипы в легких и отеки являются высокоспецифичными признаками. Появление стойкой резистентной тахикардии (частота пульса мало меняется на фоне физической нагрузки и проводимой терапии) прогностически неблагоприятно. На эхокардиографии выявляется увеличение полостей сердца, нарушение наполнения желудочков, снижение сократительной функции миокарда, увеличение давления в легочной артерии, а также признаки застоя (расширение нижней полой вены, гидроторакс, гидроперикард).
При рентгенографии выявляется кардиомегалия, что проявляется увеличением поперечного размера сердца. При развитии альвеолярного отека легких определяется патологическая тень, распространяющаяся от корня легкого. Может выявляться плевральный выпот, преимущественно справа.
На ЭКГ появляется гипертрофия левого желудочка и левого предсердия, может быть блокада левой ножки пучка Гиса, изменение по сегменту ST и зубцу T, признаки перегрузки левого предсердия. При нарушении функции правого желудочка выявляют отклонение электрической оси вправо, признаки гипертрофии правого желудочка, блокаду правой ножки пучка Гиса. Выявление аритмий является прогностически неблагоприятным признаком.
Классификация сердечно-сосудистой недостаточности
I стадия (компенсированная) проявляется возникновением одышки, сердцебиением и утомляемостью только при физической нагрузке, что проявляется резче, чем у здорового человека, выполняющего такую же работу. Гемодинамика не нарушена.
II стадия.
Период II А (декомпенсированная, обратимая): сердечная недостаточность в покое умеренно выражена, происходит усиление тахикардии и одышки, появляется акроцианоз, застойные влажные хрипы в нижних отделах обоих легких, умеренное увеличение печени, отечность на стопах и лодыжках (отеки исчезают после ночного отдыха).
Период II Б (декомпенсированная, малообратимая): признаки недостаточности кровообращения в покое - одышка возникает при небольшой физической нагрузке, больные принимают положение ортопноэ, в легких влажные хрипы имеют стойкий характер, печень увеличивается, отеки распространяются на голени и бедра, может появляться выпот плевральной полости (после ночного отдыха эти признаки сохраняются или несколько уменьшаются).
III стадия (декомпенсированная, необратимая). Характерна тяжелая одышка в покое, ортопноэ, ночные приступы удушья (сердечная астма), отек легких, гидроторакс, гидроперикард, расширение яремных вен, гепотомегалия, асцит, анасарка, олигурия. При сердечной недостаточности прогноз неблагоприятен.
Оказание первой медицинской помощи при сердечно-сосудистой недостаточности.
Первая помощь – это комплекс мероприятий, направленных на восстановление или сохранение жизни и здоровья пострадавшего. Ее должен оказывать тот, кто находится рядом с пострадавшим (взаимопомощь), или сам пострадавший (самопомощь) до прибытия медицинского персонала.
От того, насколько умело и быстро оказана первая помощь, зависит жизнь пострадавшего.
Последовательность действий при оказании первой помощи пострадавшему:
Устранение воздействия на организм пострадавшего опасных и вредных факторов;
Оценка состояния пострадавшего;
Определение характера травмы;
Выполнение необходимых мероприятий по спасению пострадавшего (искусственное дыхание, наружный массаж сердца)
Поддержание жизненных функций пострадавшего до прибытия мед. персонала;
Вызов скорой помощи.
Способы оказания первой помощи зависят от состояния пострадавшего.
Если пострадавший дышит очень редко и судорожно (как бы со всхлипыванием), но у него прощупывается пульс, то необходимо сразу же делать искусственное дыхание.
Если у пострадавшего отсутствуют сознание, дыхание, пульс, кожный покров синюшный, а зрачки расширенные, следует немедленно приступить к реанимации путем проведения искусственного дыхания и наружного массажа сердца.
Не следует раздевать пострадавшего, теряя на это драгоценные секунды. Попытки оживления эффективны в тех случаях, когда с момента остановки сердца прошло не более 4 минут, поэтому первую помощь следует оказывать немедленно.
Искусственное дыхание проводится двумя методами «рот в рот» и «рот в нос».
1. Уложить пострадавшего на спину,
2. Расстегнуть стесняющую одежду,
3. Обеспечить проходимость верхних дыхательных путей, которые в положении на спине в бессознательном состоянии закрыты запавшие языки.
4. Удалить инородные тела.
5. Запрокинуть максимально голову (корень языка поднимается и освобождает вход в гортань, рот открывается).
Метод «рот в рот». Спасатель двумя пальцами руки, находящейся на лбу, зажимает нос пострадавшего. Затем делает глубокий вдох, плотно прижимается ко рту пострадавшего и делает энергичный выдох. Следит за грудной клеткой пострадавшего, которая должна подниматься. Затем поднимает голову и следит за пассивным выдохом. Если у пострадавшего хорошо определяется пульс, то интервал между вдохами должен составлять 5 секунд, то есть 12 раз в минуту.
Следует следить за тем, чтобы вдуваемый воздух попадал в легкие, а не в желудок. Если же воздух попал в желудок – быстро поверните пострадавшего на бок и осторожно надавить на живот между грудиной и пупком.
Метод «рот в нос». Спасатель одной рукой фиксирует голову пострадавшего, другой обхватывает его подбородок, выдвигает нижнюю челюсть немного вперед и плотно смыкает с верхней. Губы зажимает большим пальцем. Затем набирает воздух и плотно обхватывает губами основание носа, так чтобы не зажать носовые отверстия и энергично вдувает воздух. Освободив нос, следит за пассивным воздухом.
Прекращают искусственное дыхание после восстановления у пострадавшего достаточно глубокого и ритмичного самостоятельного дыхания.
Наружный массаж сердца. Если после искусственных вдохов, пульс пострадавшего на сонной артерии не появился, немедленно начинайте наружный массаж сердца.
Сердце у человека расположено в грудной клетке между грудиной и позвоночником. Грудина – подвижная плоская кость. В положении человека на спине (на твердой поверхности) позвоночник является жестким неподвижным основанием. Если надавливать на грудину, то сердце будет сжиматься между грудиной и позвоночником и кровь из его полостей будет выжиматься в сосуды. Это называется наружным массажем сердца.
Массажные толчки выполняют скрещенными ладонями. Основания одной из них располагают на нижней половине грудины (отступив 2 пальца выше мечевидного отростка), пальцы отогнуты вверх, другую ладонь кладут поверх и делают быстрые надавливания.
При выполнении массажных толчков спасатель должен выпрямить руки в локтях. Прогиб грудины должен составлять 4 см., а темп 60 толчков в минуту. Необходимо постоянно контролировать пульс.
Если реанимацию выполняет один человек, то после двух вдохов он делает 15 массажных толчков. За 1 минуту выполняется 12 вдохов и 60 толчков. Нельзя делать искусственный вдох одновременно с массажным толчком.
При проведении реанимации одним человеком ему следует через каждые 2 минуты прерывать массаж сердца и определять пульс на сонной артерии.
Если реанимацию выполняют 2 человека, то пульс на сонной артерии проверяет тот, кто делает искусственное дыхание, также проверяет состояние зрачков. Второй по команде первого выполняет массажные толчки. При появлении пульса немедленно прекратить массаж сердца, но продолжать проведение искусственного дыхания. Реанимацию проводить до восстановления устойчивого самостоятельного дыхания. При проведении реанимации 2 спасателями целесообразно меняться местами через 5-10 минут.
Признаками восстановления кровообращения являются:
Пульс хорошо прощупывается;
Зрачки сужаются;
Кожные покровы розовеют;
Восстанавливается самостоятельное дыхание.
При коллапсе больные не теряют полностью сознания. Первые жалобы больного - жажда, чувство зябкости.
Общий вид больного позволяет правильно оценить его состояние и правильно разобраться в диагнозе. При коллапсе быстро проявляются типичные для него симптомы: кожа на глазах бледнеет, покрывается липким холодным потом. Конечности приобретают мраморно-синий цвет. Черты лица заострены, глаза становятся глубоко запавшими с теневыми кругами вокруг них. Зрачки расширены. Дыхание поверхностное и учащенное, иногда прерывистое.
Артериальное давление резко снижается. Пульс едва прощупывается, а в ряде случаев не определяется. От слабого наполнения, частота его ударов нарастает до 100 и более в минуту. При выслушивании тоны сердца глухие. Температура снижается (порою до 35 0 С).
При нарастании тяжести коллаптоидных проявлений сознание затемняется, а иногда и полностью теряется. При коллапсе больному нужна экстренная помощь, его судьбу решат только быстрые и энергичные лечение, компенсирующее нарушенное периферическое кровообращение. Сразу же по развитии такого состояния срочно вызывают врача.
До прихода врача надо уложить больного с опущенной вниз головой, а нижнюю часть туловища и конечности приподнять. Обеспечить приток свежего воздуха. Дать больному понюхать ватку, смоченную нашатырным спиртом. К ногам положить грелки.
При развитии коллапса больных в обязательном порядке госпитализируют. В стационаре им проведут реанимационные мероприятия, выяснят причины сосудистой недостаточности и выполнят всю терапевтическую программу.
Лечение и профилактика сердечно-сосудистой недостаточности
Лечение должно включать диету и постоянный прием лекарственных препаратов. Диета должна быть с низким содержанием натрия и высоким содержанием калия. В пищу следует потреблять преимущественно молоко, овощи, фрукты. Питание должно быть дробным (не менее 5 раз в день), с достаточным поступлением калия и уменьшением приема соли до 5–6 г (1 ч. л.) и жидкости до 1–1,2 л в сутки. Большое содержание калия содержится в изюме, кураге, бананах, печеном картофеле.
При медикаментозном лечении применяют препараты, усиливающие сократительную функцию миокарда, снижающие нагрузки на сердце (уменьшение венозного возврата и уменьшение сопротивления выброса в аорту). Усиливают сократительную функцию миокарда сердечные гликозиды. Применяют внутривенно струйно- или капельно-строфантин 0,025%-ный раствор 1 мл, коргликон 0,06%-ный раствор 0,5– 1 мл. После уменьшения признаков сердечной недостаточности переходят на таблетированный прием сердечных гликозидов (дигоксин, изоланид, дигитоксин), дозу которых подбирают индивидуально.
Применяют также ингибиторы АПФ, которые блокируют ангиотензинпревращающий фермент - это каптоприл, эналоприл, фазиноприл, лизиноприл, престариум; дозу подбирают индивидуально. При непереносимости ингибиторов АПФ применяют вазодилятаторы: гидралазин и изосорбида динитрат. Также назначают нитроглицерин и его пролонгированные аналоги.
При сердечной недостаточности, сопровождающейся стенокардией, которая снижает периферическое сосудистое сопротивление, увеличивают сердечный выброс и уменьшают давление наполнения левого желудочка.
Применение диуретиков направлено на устранение внеклеточной гипергидротации за счет увеличения почечной экскреции Na. Необходимо использовать диуретики с различным механизмом действия и их сочетания. Чаще используют фуросемид в дозе от 20 мг до 200–240 мг в сутки. Применяют калийсберегающие диуретики: верошпирон от 25 до 400 мг в день, амилорид от 5–20 мг в день, а также тиазидные диуретики: клопамид, гипотиазид, арифон, оксодолин и др. Для коррекции гипокалиемии применяют KCl. Можно применять панангин по 1–2 таблетки 2–4 раза в день, заменитель соли «санасол».
Пересадка сердца. Существует и радикальное решение проблемы сердечно-сосудистой недостаточности – пересадка сердца. Во всем мире число пациентов, подвергшихся этой операции, исчисляется десятками тысяч. Для большинства же наших соотечественников словосочетание «пересадка сердца» звучит как нечто из области экспериментальной медицины.
Ввиду того, что результаты пересадки сердца значительно улучшились и в настоящее время выживаемость более 6 лет превышает 60%, число потенциальных кандидатов на эту операцию значительно увеличилось. К ним отнесены, в частности, пациенты с сахарным диабетом, который ранее считался абсолютным противопоказанием.
Современная тактика отбора кандидатов на пересадку сердца заключается в выявлении тех пациентов с сердечно-сосудистой недостаточностью, которые не имеют других вариантов терапии и кому такая операция принесет наибольшее улучшение качества жизни.
Потенциальные кандидаты на пересадку сердца оцениваются по уровню риска смерти (25–50%) в течение одного года.
Противопоказания к пересадке сердца следующие:
Возраст более 70 лет;
Необратимые нарушения функции печени, почек, легких;
Тяжелые заболевания периферических или мозговых артерий;
Активная инфекция;
Недавно выявленные опухоли с неопределенным прогнозом;
Психические заболевания;
Системные заболевания, которые могут значительно ограничивать продолжительность жизни;
Повышенное давление в малом (легочном) круге кровообращения.
Пересадку сердца ограничивают также высокая стоимость операции и послеоперационного обеспечения, а также несоответствие между спросом на донорское сердце и его предложением.
Профилактика заболеваний сердечно-сосудистой системы должна проводиться с самого раннего возраста человека. Прежде всего, имеется в виду устранение потенциальных факторов риска. Важно целенаправленно использовать механизмы защиты и приспособления, выработанные организмом человека в процессе эволюции. Организм работает ритмично. Это обстоятельство необходимо учитывать для планирования своего времени с целью соблюдения строгого распорядка дня. Ритмичная деятельность сохраняет и укрепляет биоритмы, являющиеся основой оптимальной жизнедеятельности человека. Соблюдение ритмов труда и отдыха особенно необходимо на производстве для профилактики умственного и физического утомления. Неритмичная работа снижает интеллектуальное содержание труда, нарушает внимание, функцию мышц, уменьшает силу, скорость, точность и согласованность движений. У молодых людей и у людей с неуравновешенными нервными процессами интенсивный умственный труд может привести к развитию невроза, который чаще возникает при сочетании умственного утомления с постоянным психическим напряжением.
Для профилактики утомления особенно эффективен активный отдых. Смена одного вида деятельности другим, чередование умственной и физической работы приводят к более быстрому восстановлению работоспособности.
Регламентированные перерывы особенно эффективны в сочетании с производственной гимнастикой. Ритмичная работа примерно на 20% менее утомительна и более производительна, чем неритмичная.
Существенное значение для укрепления здоровья имеет правильный режим сна. Для восстановления затраченной энергии и сохранения нервной системы необходима его строгая периодичность. Ложиться спать и вставать следует в одно и то же время. Для молодого человека продолжительность сна не должна превышать 8 часов в сутки. Люди зрелого возраста спят без ущерба здоровья 6 - 7 час. Детям и подросткам рекомендуется более продолжительный отдых (от 9 до 11 час.). Как слишком короткий, так и слишком затянувшийся сон неблагоприятно влияет на функционирование нервной и сердечнососудистой системы. При нарушении ритма сна, бессоннице необходимо попытаться нормализовать сон, не прибегая к лекарствам. Надо избегать работы вечером, требующей большого умственного напряжения, просмотра поздних телевизионных передач. Полезны прогулки перед сном, горячие ножные ванны. При отсутствии эффекта рекомендуются снотворные со строго индивидуальной дозировкой по назначению врача. Следует ограничиваться минимальными дозами, дающими положительный терапевтический эффект. Через 10 - 15 дней дозу снотворного надо уменьшить, а при полной нормализации сна - отменить.
Отдых обязательно должен включать прогулки на свежем воздухе, походы в лес за грибами и ягодами, работу на дачном участке и прочие виды нетяжелых физических нагрузок. Все это тренирует сосудистую систему, делает ее более устойчивой к действию неблагоприятных факторов.
Рекомендовать отдых по какой-либо одной для всех людей схеме невозможно. Он должен быть различным в зависимости от возраста, состояния здоровья, характера трудовой деятельности. Отдыхать надо активно, переключаясь на любимые занятия. И только в некоторых случаях, когда человек очень устал, первоначально необходим полный покой, для того чтобы освободиться от утомления, а затем перейти к активному проведению отдыха.
Заметное место в происхождении сердечно-сосудистых заболеваний занимает эмоциональная сторона жизни человека. Здоровье человека обусловливает не только его настроение, но и само в определенной мере зависит от настроения.
Отрицательные переживания, пусть даже не трагические, а будничные, если они часто и изо дня в день повторяются и наслаиваются друг на друга, вредны и даже губительны для здоровья. Особую вредность представляют частые и бурно протекающие эмоции. Содержание своих переживаний человек выражает не только речью, но и мимикой, двигательными актами. Эмоции сопровождаются изменением функционирования многих систем организма, не подвластных воле: учащается пульс, изменяется частота и глубина дыхания, поднимается кровяное давление, ускоряется циркуляция крови в периоды страха, стыда, возмущения, тяжелого горя и пр.
Наряду с указанными выше мерами психопрофилактики в соблюдении здорового образа жизни имеет важное значение сбалансированный режим питания. Особой диеты не требуется, однако следует воздерживаться от обильного приема пищи, избегать поспешной еды, следить за сохранением нормальной массы тела и лечить ожирение. Надо посоветоваться с врачом-диетологом по определению общей калорийности пищи в соответствии с выполняемой работой и вариантом проведения досуга. Полезно периодически устраивать разгрузочные дни, заменяя обычную пищу яблоками (1,5 кг в день),черносливом (800 г) или куриным яйцом и 100 г сыра без ограничения приема жидкости (минеральной воды). Количество поваренной соли лучше сократить до 8-10 г в сутки. Не следует ограничивать соли калия, которые имеются в картофельной кожуре, в капусте, томатах, моркови, в укропе, петрушке, в овощных и фруктовых соках, в кураге.
Целесообразно употреблять не ежедневно (лучше через 1-2 дня) экстрактивные вещества (мясные бульоны, жареное мясо, тугоплавкие жиры и др.),продукты, богатые холестерином (внутренние органы животных, мозги, куриное яйцо, рыбная икра).Различных сладостей в пересчете на сахар следует употреблять не более 100-120 г. в день.
В рацион необходимо включать продукты, обладающие липотропными свойствами: растительное масло, творог, овсяную и гречневую крупу, морскую капусту, креветки, нежирную рыбу и др.
Здоровый образ жизни несовместим с вредными привычками. Серьезной социальной проблемой является и борьба с курением. Число курящих велико, особенно среди женщин и подростков. Сокращение табачных плантаций, уменьшение производства сигарет, запрещение курения в общественных местах должны сочетаться с улучшением разъяснительной работы среди населения о вреде табака.
В комплексе медицинских мероприятий по раннему выявлению и предупреждению сердечно-сосудистой недостаточности ключевую позицию занимает диспансеризация населения. Она преследует своей целью активное выявление людей с факторами риска и начальными формами заболевания. По имеющимся данным, в нашей стране сердечно-сосудистой недостаточностью страдает более 30 млн. человек. Из них почти половина не знала до обследования о наличии у них повышенного артериального давления.
Заключение.
Сердечная недостаточность – патологическое состояние, при котором сердечно-сосудистая система не обеспечивает организм необходимым количеством крови и, следовательно, кислородом.
В мире ежегодно регистрируется до 0,5 млн. новых случаев заболевания, а умирают от него около 350 тыс. человек. Особенно часто сердечно-сосудистая недостаточность встречается в странах с высоким уровнем жизни, и число больных неуклонно растет.
Сердечно-сосудистая недостаточность считается наиболее важной проблемой в связи и ее высокой частотой и летальностью. В настоящее время существует много методов исследования деятельности сердечно-сосудистой системы. Создана сложнейшая аппаратура для компьютерных, радионуклидных и других методов диагностики сердечно-сосудистых болезней. Всесторонне исследуются показатели анализов крови: например, содержание в ней холестерина, или определение свертываемости крови; они помогают уточнить диагноз.
В нашей стране создана и постоянно совершенствуется система массовой профилактики сердечно-сосудистой недостаточности. Конечные результаты будут зависеть как от качества проводимых профилактических и реабилитационных мероприятий (что связано с квалификацией врачей), так и от самоорганизованности и самодисциплины каждого человека.
Литература
1. Богородинский Д. К., Скоромец А. А. Сердце и 20 век. - Л.: Медицина, 1999.
2. Казьмин В. Д. Справочник домашнего врача. - М.: ООО АСТ, 2001.
3. Мельничук П. В. Болезни сердечно-сосудистой системы. - М.: Медицина, 1992.
4. Скоромец А. А. Сосудистые заболевания и их профилактика. - Л.: Знание, 1987.
5. Шмидт Е. В. Сосудистые заболевания. - М.: Медицина, .2003.
Дата публикации статьи: 18.12.2016
Дата обновления статьи: 18.12.2018
Из этой статьи вы узнаете: что такое острая сердечная недостаточность, какие бывают ее виды, наиболее частые причины возникновения. Симптомы, специальное лечение, как оказать помощь больному в домашних условиях.
Острой сердечной недостаточностью называется внезапно возникшее и угрожающее жизни патологическое состояние, при котором сердце полностью неспособно перекачивать кровь. В отличие от хронической сердечной недостаточности, которая может протекать «вялотекущее» и по несколько лет – при острой форме симптомы появляются резко и удерживаются в течении нескольких минут или часов.
Этот синдром является самым тяжелым осложнением всех болезней сердца, несет непосредственную угрозу жизни и в 45–60% заканчивается смертью больных. Его относят к неотложным состояниям, требующим экстренной медицинской помощи.
Состояние больных с любыми формами острой сердечной недостаточности критическое – они вынужденно находятся в лежачем или сидячем положении, задыхаются в состоянии покоя. Поэтому лечение должно быть консервативное (медикаменты, правильное положение тела, кислород) в режиме неотложных мероприятий, направленных на спасение жизни.
Лечебным процессом занимаются врачи двух специальностей: кардиолог или терапевт с обязательным участием реаниматолога. Больные с острой сердечной недостаточностью госпитализируются в реанимационное отделение.
Суть патологии, ее виды
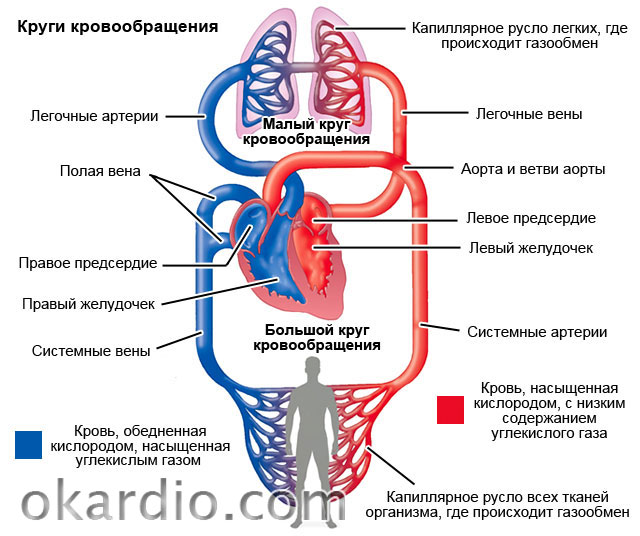
За перекачивание крови в организме ответственны желудочки сердца. Всего их два:
- Левый – более мощный, принимает кровь из легких, обеспечивает продвижение по сосудам всего тела, снабжая их богатой кислородом кровью (большой круг кровообращения – конечности, внутренние органы, головной мозг).
- Правый – принимает кровь из вен всего тела, перекачивает по малому кругу (только по сосудам легких), где происходит всасывание кислорода.
Если любой из желудочков сердца внезапно не сможет выполнять свою насосную функцию – возникает тяжелое нарушение кровообращения в соответствующем сосудистом круге.
В зависимости от того, какой желудочек больше поражен, острая сердечная недостаточность может быть:
- Левожелудочковой – происходит застой крови в легких, а все остальные ткани переживают кислородное голодание.
- Правожелудочковой – застой крови во всех тканях, недостаточное поступление крови в легкие.
- Сочетанной или бивентрикулярной – когда поражены оба желудочка.
В 70–75% первично нарушается функция левого желудочка, в 25–30% правого. Сочетанная бивентрикулярная недостаточность сердца может быть в том случае, если лечение не приносит эффекта. Ее возникновение говорит о полной несостоятельности миокарда и в 90–95% заканчивается смертью.
Причины возникновения
Общие причины возникновения острой левожелудочковой сердечной недостаточности
Две группы причин:
- Кардиальные (сердечные) – заболевания сердца, приводящие к критическому нарушению структуры и функции миокарда (сердечной мышцы) – в 93–97% случаев.
- Внекардиальные – тяжелые заболевания и поражение внутренних органов, которые приводят к вторичному поражению миокарда.
| 1. Кардиальные причины | 2. Внекардиальные причины |
|---|---|
| Инфаркт миокарда (омертвение) | Печеночно-почечная недостаточность |
| Миокардит (воспаление миокарда) | Злоупотребление алкоголем |
| Острые нарушения сердечного ритма (мерцание фибриляция, экстрасистолия) | Отравление токсическими веществами и медикаментами |
| Тяжелый гипертонический криз | Злокачественные опухоли с метастазами |
| Врожденные и приобретенные пороки сердца и клапанного аппарата | Тяжелая или длительно существующая анемия |
| Прогрессирование и полная декомпенсация хронической сердечной недостаточности | Заболевания щитовидной железы (тиреотоксикоз, гипотиреоз), надпочечников (недостаточность, феохромоцитома) |
| Кардиомиопатия любого вида | Сепсис и тяжелые инфекции |
| Травмы сердца (ранения, сотрясение) | Объемный инсульт головного мозга |
| Послеродовая кардиопатия | Тяжелые операции, травмы, ожоги |
 Кардиомиопатия – одна из причин острой левожелудочковой сердечной недостаточности
Кардиомиопатия – одна из причин острой левожелудочковой сердечной недостаточности
Причины возникновения правожелудочковой сердечной недостаточности
Острая сердечная недостаточность правого желудочка отличается от левожелудочковой по причинам и механизмам развития. Наиболее часто это могут быть:
- (крупных веток) – закупорка сосудов легких тромбами;
- массивный инфаркт правого желудочка или межжелудочковой перегородки;
- переполнение (тампонада) перикарда кровью в результате травмы;
- травма грудной клетки, сопровождающаяся повреждением легких, скоплением воздуха и крови в плевральных полостях (клапанный пневмоторакс, гемоторакс);
- плеврит и перикардит (воспаление перикарда и плевры, сопровождающееся накоплением большого количества жидкости);
- массивное одностороннее или двухстороннее воспаление легких (пневмония);
- тяжелое течение бронхиальной астмы и астматический статус.
Теоретически, общей причиной возникновения острой недостаточности как правого, так и левого желудочков сердца могут быть любые из кардиальных и внекардиальных факторов. Но на практике наблюдается такая закономерность, что все болезни сердца и остальные патологические состояния протекают с преимущественным поражением миокарда именно левого желудочка. Поэтому они осложняются острой левожелудочковой сердечной недостаточностью.
Правый желудочек становится несостоятельным в основном (в 90–95%) по причине острой патологии со стороны легочной ткани. В результате ее стремительных перестроек миокард не может преодолеть повышенное сопротивление, оказываемое легочными сосудами в момент выброса крови.
Степени сердечной недостаточности
Разделение острой сердечной недостаточности на степени тяжести определяется выраженностью симптомов. Чем тяжелее проявления, тем выше степень.
Симптомы
В 80–90% случаев клиническая картина острой сердечной недостаточности всегда развивается очень быстро и внезапно (в течении нескольких минут) и может продолжаться до нескольких часов. В остальных 10–20% случаев проявления нарастают постепенно. Симптомы зависят от:
- причины возникновения;
- степени нарушений кровообращения;
- локализации пораженного желудочка (правый либо левый).
Недостаточность левого желудочка
Основные симптомы и проявления острой левожелудочковой сердечной недостаточности с учетом значимых факторов описаны в таблице:
| Степень тяжести | Симптомы, характеризующие степень тяжести |
|---|---|
| Сердечная астма | Внезапная одышка, удушье, чувство нехватки воздуха |
| Беспокойство, тревога, чувство страха | |
| Частое дыхание (более 22–25/минуту), поверхностное | |
| Вынужденное сидячее положение, невозможность лежать | |
| Синюшность пальцев рук, ног, кончика носа и ушей | |
| Бледность кожи и лица, липкий холодный пот | |
| Снижение артериального давления (до 100/60 мм рт. ст) | |
| Отек легких | Тяжела одышка и удушье, частое дыхание (более 25/минуту) |
| Хрипы клокочущего характера, которые слышны на расстоянии | |
| Сухой кашель с периодическим выделением пенисто мокроты | |
| Полная невозможность дыхания в положении лежа | |
| Слабый частый пульс (более 110 уд), глухость сердечных тонов | |
| Множественные влажные хрипы при выслушивании легких | |
| Остальные симптомы, характерные для сердечной астмы | |
| Кардиогенный шок | Помрачение сознания (заторможенность) или отсутствие |
| Снижение артериального давления менее 90/60 мм рт.ст. | |
| Выраженная бледность кожи с мраморно-синюшным оттенком | |
| Отсутствие мочи | |
| Все остальные симптомы отека легких и сердечной астмы |
 Симптомы недостаточности левого желудочка
Симптомы недостаточности левого желудочка
Процесс развития симптомов:
- Сердечная недостаточность левожелудочкового типа начинается из симптомов застоя крови в малом круге и поражения легких (одышка).
- По мере повышения давления в сосудах кровь начинает пропитывать легочную ткань, в результате чего она отекает и дыхание становится вообще не возможным.
- Если эти изменения не ликвидировать, они приводят к обеднению крови кислородом, что еще больше усугубляет состояние сердца.
- Последним этапом становится нарушение работы головного мозга и всех внутренних органов, прекращение сократительной деятельности миокарда, критическое снижение артериального давления. Все это за собой влечет смерть.
Правожелудочковая недостаточность
Если несостоятельным становится правый желудочек сердца, возникают симптомы застоя крови в самых крупных венах организма – верхней и нижней полой венах. Это состояние называют острым легочным сердцем. Его проявления:

Обязательные методы диагностики
Всем больным с признаками острой сердечной недостаточности требуется дополнительная диагностика:
- ЭКГ (электрокардиография);
- рентгенография грудной клетки;
- пульсоксиметрия (измерение напряжения кислорода в крови);
- общий анализ крови;
- ЭХО-кардиография (УЗИ сердца);
- другие методы для уточнения причины острой сердечной недостаточности: анализ крови на тропонины, коагулограмма, биохимическое исследование.
 Методы диагностики острой сердечной недостаточности
Методы диагностики острой сердечной недостаточности
Методы и этапы лечения
Поскольку острая сердечная недостаточность является острым состоянием, то лечебные мероприятия по его устранению должны оказываться в экстренном порядке. Дорога буквально каждая минута. Как только заподозрена эта проблема, нужно начинать оказывать помощь.
Мероприятия первой помощи в домашних условиях
- Вызовите скорую помощь по телефону 103!
- Обеспечьте больному нужное положение тела: полусидя, ноги и руки опущены вниз, обязательно чтобы была опора под спину и голову. Опущенные конечности будут удерживать в себе кровь, что снизит нагрузку на сердце, а полусидячее положение туловища уменьшит одышку.
- Создайте условия для свободного доступа свежего воздуха к больному – освободите грудную клетку и шею от одежды и других предметов, откройте форточку, окно или дверь в помещении.
- При появлении симптомов отека легких рекомендуется наложить умеренно сдавливающие жгуты на нижние и верхние конечности (на уровне плеч и бедер);
- Пусть больной вместе с вдыхаемым воздухом вдыхает пары этилового спирта или крепкого алкогольного напитка (водка). Смочите ими ватку и уложите возле носа. Спирт является хорошим пеногасителем и препятствует прогрессированию отека легких.
- Определите пульс, частоту дыхания и давление. Если они отсутствуют, это говорит о клинической смерти. Начинайте реанимационные мероприятия: надавливания на нижнюю треть грудины (массаж сердца) около 100 р/мин, искусственное дыхание. Перед их выполнением уложите больного на спину на твердой поверхности, запрокиньте голову, очистите ротовую полость от слизи и посторонних предметов (протезы, рвотные массы и т. д.).


Медикаментозное лечение
Излечить острую сердечную недостаточность можно только путем комплексной медикаментозной терапии. Она включает в себя:
1. Обезболивание и снятие страха
Для этого внутримышечно вводятся препараты:
- Анальгин или Кетанов в сочетании с Димедролом;
- Наркотические аналгетики – Морфин (предпочтительно), Промедол, Омнопон (при отсутствии Морфина).

2. Стимуляция сердечной деятельности
- Дофамин – увеличивает силу и частоту сердечных сокращений (разгоняет сердце), повышает артериальное давление. Вводится в виде внутривенной капельницы в высоких дозах при низком давлении, в низких дозах при нормальном или повышенном давлении в сочетании с отеком легких.
- Мезатон, Норадреналин – преимущественно повышают артериальное давление, стимулируют миокард с минимальным влиянием на частоту сокращений. Наиболее целесообразно внутривенные уколы или капельницы при кардиогенном шоке.
- (Дигоксин, Строфантин) – увеличивают силу сердечных сокращений, замедляя их частоту. Не влияют на артериальное давление. Противопоказаны при инфаркте миокарда.

3. Уменьшение венозного возврата крови к сердцу, разгрузка желудочков
- Нитраты – препараты Нитроглицерин, Изокет, Нитро-мик. Можно давать больному как в виде таблеток под язык каждые 5–10 минут или вводить внутривенно (ставить капельницу) под контролем давления.
- Бета блокаторы (препараты Метопролол, Анаприлин) – таблетка под язык.
- Мочегонные средства (препараты Фуросемид, Лазикс, Трифас). Лучше всего вводить внутривенно в высоких дозах.

4. Другие мероприятия и препараты
- Постоянные ингаляции увлажненного кислорода с парами этанола.
- Внутривенное введение глюкокортикоидных гормонов (препараты Преднизолон, Дексаметазон, Гидрокортизон).
- Препараты, расширяющие бронхи – Эуфиллин.
- Специфические медикаменты для лечения основных заболеваний (тромбоэмболия легочной артерии, инфаркт миокарда, аритмия) – антикоагулянты (Гепарин), (Амиодарон, Аритмил, Верапамил, Лидокаин).

Если причина сердечной недостаточности обусловлена травмами, ранениями сердца и грудной клетки, патологическим скоплением жидкости в плевре или перикарда на фоне воспаления, больные нуждаются в срочном оперативном лечении – пункции или постановки дренажа в соответствующую полость для откачивания выпота (крови, гноя).
Исход и прогноз
Острая сердечная недостаточность характеризуется неутешительными общими статистическими данными – около 50–60% больных умирают. Исход зависит от причины возникновения, степени выраженности и своевременности лечения этого осложнения. При правильном лечении прогнозы такие:
- Если причина или массивная тромбоэмболия легочной артерии – летальность превышает 90%.
- Начальные симптомы в 90% успешно разрешаются на фоне медикаментозного лечения.
- Успешность лечения проявлений острой сердечной недостаточности в виде – 60–70%.
- Стадия отека легких разрешается в 50%.
- Кардиогенный шок в 80–90% заканчивается смертью.
Несмотря на печальную статистику, ни в коем случае не опускайте руки. Жизнь одна, и за нее нужно бороться. Тем более, что старания вознаграждаются!
Когда у сердечной мышцы сократительные способности уменьшаются, вызывая при этом болезненные ощущения и она перестает должным образом обеспечивать хорошее кровообращение в организме, то такое состояние называют – сердечной недостаточностью .
Существует большое количество причин приводящих к данному состоянию. При пороках сердца и артериальной гипертонии сердечная мышца испытывает значительные перегрузки и сильно переутомляется.
При различного рода инфарктах происходит ухудшение кровоснабжения в организме. Застой крови, возникающий вследствие этого приводит к ухудшению работы сердца и невозможности им обеспечивания нормального кровообращения в организме.
Сердца можно отнести к одной из главных причин возникновения сердечной недостаточности, поскольку при сужение артерий сердце не получает кислород в нужном объеме.
Данное заболевание возникает по причине того, что сосуды закупориваются холестерином. Другой причиной можно назвать инфаркт миокарда . При нем некоторая часть сердечной ткани становится мертвой и зарубцовывается.
Формирование такой ткани, которая как-бы замещает мышцу сердца можно смело назвать продолжением болезни. Цепочка вырисовывается довольно грустная: стенокардия, затем инфаркт, возникновения рубца (кардиосклероз постинфарктный) и, как следствие сердечно сосудистая недостаточность .
Гипертония артериальная. Когда сосуды сужены, то сердечной мышце приходится работать с большей силой , чтобы протолкнуть по ним кровь.
Размер сердца при этом увеличивается.
Причем, недостаточность в левом желудочке сопровождается застоем крови в легких и как следствие одышкой, а правого застоем крови в венах и в результате отеки.
Тоже можно отнести к одной из причин возникновения сердечной недостаточности, особенно, когда величина пульса зашкаливает за отметку 140 ударов в минуту.
К причинам так же можно отнести вызванные наркотическими и алкогольными отравлениями воспаление мышцы сердца.
Первые признаки сердечной недостаточности
Посинение кожи и возникающий при этом озноб, явный признак того, что кислорода в крови не хватает.
Отеки, головокружение, потемнения в глазах.
Одышка, которая возникает при разнообразных физических нагрузках, которая ранее не ощущалась.
При сердечно сосудистой недостаточности скорость протекания крови в организме уменьшается, кроме того, уменьшается и количество крови, которое выбрасывает сердце. Большие объемы крови, с которыми сердечная мышца не справляется накапливается в различных частях нашего организма. При накоплении жидкости в легких, кислород в нужном объеме не поступает в капилляры их ткани.
Это служит причиной возникновения учащенного дыхания. Болеющий человек мучается от приступов удушья. Уход жидкости в ткани может вызвать, как нарушение дыхания так и более серьезные осложнения (резкое изменение веса в большую сторону возникающую по причине отеков мягких тканей).
В случае накапливания жидкости внутри брюшной полости может возникнуть серьезное заболевание асцит – усложненная форма сердечной недостаточности. Недостаточное кровоснабжение сказывается на работе всех частей человеческого организма.
От того, какая сторона сердца задействована в процессе зависят признаки сердечной недостаточности. В том случае, когда левая часть мышцы не в состоянии толкать кровь в рабочем режиме, то она обратно вбрасывается в сосуды легких, а возникающий избыток жидкости протекает через капилляры в альвеолы, в результате возникают трудности с дыханием.
Недостаточность правосторонняя может появиться в том случае, когда кровь испытывает затруднения с оттоком из правого предсердия и желудочка, что характерно при неудовлетворительной работе сердечного клапана.
Как следствие, увеличение давления и скапливание жидкости в венах. Печень становится больной, ноги опухают.
Существует так же такое понятие, как застойная сердечная недостаточность.
При данном заболевании работоспособность почек ухудшается, они не выдерживают больших объемов жидкости. Возникает почечная недостаточность. Соли, которые при нормальном функционировании почек должны удаляться вместе с водой остаются в теле, тем самым приводя к большей отечности.
Лечение сердечной недостаточности
Здоровый образ жизни, правильное и сбалансированное питание, регулярные занятия лечебной физкультурой, все эти профилактические мероприятия и есть и есть наилучший вариант лечения сердечной недостаточности, поскольку наилучший способ не допустить возникновения заболевания -это предотвратить его. В самых экстремальных случаях проводят хирургическое вмешательство.
Проводить лечение сердечной недостаточности возможно и при помощи , однако хотелось бы сказать, что перед этим лучше будет проконсультироваться у кардиолога, поскольку неправильное лечение может нанести большой вред.
Народное лечение сердечной недостаточности
1. Смешиваются корни валериана, плоды аниса, листья мелиссы, трава тысячелистник. Все это заваривается стаканом кипятка и настаивается пол часа, затем процеживается.
Употреблять в течение дня.
2. Берется одна столовая ложка сухих измельченных плодов боярышника, заваривается стаканом кипятка и два часа настаивается. Употреблять по две столовых ложки два раза в день до еды.
3. Смешать две части травы хвоща полевого, три части травы горца птичьего, пять частей цветков боярышника. Две чайных ложки данной смеси заваривается стаканом кипятка, настаивается два часа, процеживается. Употреблять в течение дня.
4. Одну столовую ложку ягод калины заварить литром кипятка, кипятить десять минут, процедить и добавить три столовых ложки меда. Употреблять по пол стакана три раза в день.
Это группа патологических нарушений, возникающих на фоне недостаточной способности сердечной мышцы сокращаться. Сердечно-сосудистая недостаточность характеризуется неспособностью организма скоординировать свои потребности в необходимом количестве крови в системе кровотока. А сердечная мышца не имеет возможности удовлетворить эту потребность.
Данная патология системы сердца и сосудов считается одной из самых распространенных. Как правило, она сопровождается гипоксией и ухудшением проходимости тканей. В связи с этим, развитие сердечно-сосудистой недостаточности более негативно, чем другие хронические заболевания сказывается на самочувствии пациентов.
Симптомы сердечно сосудистой недостаточности
Развитие заболевания сопровождается достаточно яркой симптоматикой. Она выражается в появлении быстрой утомляемости, слабости. Наблюдается одышка, которая в самом начале болезни возникает только при физической нагрузке. Но с развитием патологии, одышка начинает беспокоить постоянно.
Больной жалуется на кашель с мокротой розоватого или белого оттенка. Это связано с тем, что в организме скапливается лишняя жидкость, которая выделяется из организма, в том числе, мокроты.
Застой жидкости провоцирует появление отеков. Если больной ходит, отечность наблюдается в области голеней. Если лежит – в области поясницы, живота. С развитием сердечной недостаточности, пропадает аппетит, часто наблюдаются позывы и сама рвота. Живот становится болезненным, так как ткани печени поражаются застойными явлениями.
Почему возникает сердечно-сосудистая недостаточность?
Причиной, по которой происходит развитие патологии, является серьезное хроническое заболевание сердечной мышцы или чрезмерная нагрузка на нее. Спровоцировать появление сердечной недостаточности могут следующие причины:
Ишемия сердца, поражающая мышцы миокарда одного из желудочков сердца.
Хроническая сердечная патология, вызванная злоупотреблением алкоголем или возникшая в результате перенесенной вирусной инфекции.
Высокое артериальное давление, в результате которого сокращается упругость стенок кровеносных артерий. Это затрудняет работу сердца.
Наличие острого или хронического воспалительного процесса в сердечной мышце (миокардит). Он может проявляться в качестве осложнений после инфекций сердечной мышцы.
Пороки сердца, которые имеют дегенеративный характер, или являются последствием повреждения. Пороки могут вызвать поражение сердечных клапанов.
Врожденный аортальный стеноз и патология притока венозной крови. Например, хроническое утолщение стенок перикарда, при котором сокращается приток крови к сердцу. Вследствие этого, оно начинает усиленно работать «на износ», чтобы поддержать достаточный уровень кровообращения.
Лечение заболевания
Основной, главной целью терапии является увеличение продолжительности жизни заболевшего и улучшение ее качества.
В первую очередь, доктор проведет обследование и выяснит причину, приведшую к патологии, и проведет полноценное лечение. Его назначает врач в индивидуальном порядке, исходя из причины болезни, возраста пациента и тяжести заболевания.
Во время проведения лечения важную роль играет снижение нагрузок на сердце и увеличение его способности сокращаться. В этот период рекомендовано снижение физической активности. Больному необходим спокойный отдых, низкожировая диета, снижение до минимума потребление соли и здоровый образ жизни.
Совсем недавно, при лечении сердечной недостаточности использовали сердечные гликозиды. Однако в настоящее время их применяют меньше, особенно на начальном этапе лечения и только тогда, когда использование других препаратов оказалось неэффективным.
Конечно, при лечении сердечными гликозидами улучшается работа сердца, легче переносятся физической нагрузки. Однако нужно понимать, что при применении данных препаратов, происходит их накопление в организме. И при критической массе накопленного препарата может наступить отравление. Оно сопровождается следующими признаками: отсутствие аппетита, тошнота, рвота, снижение пульса, ощущение перебоев в работе сердечной мышцы.
При лечении используют также препараты диуретики (мочегонные). Их назначают при отечности из-за скопления избытка жидкости в организме. Отеки наблюдаются в области лодыжек, живота, легких. Из-за отеков резко увеличивается вес тела. Диуретики принимают по рекомендации врача. Чаще всего назначают фуросемид, диакарб, верошпирон и др.
В последнее время, в терапии сердечной недостаточности, в основном используют ингибиторы ангиотензинпревращающего фермента. К таким препаратам относят, например, эналаприл, берлиприл, лизиноприл. Они способствуют расширению кровеносных артерий, снижают периферическое сопротивление сосудов. Их действие облегчает функциональную способность сердца по проталкиванию крови в сосуды. Эти лекарственные средства назначают практически всем пациентам.
Кроме того, некоторым больным назначают бета-блокаторы, например, метопролол, конкор, карведилол. Эти препараты регулируют частоту сердечных сокращений и снижают кислородное голодание сердца, а кроме того, снижают повышенное давление. Будьте здоровы!






