નબળાઇ, ચક્કર, ઉધરસ. ગંભીર ઉધરસ અને ચક્કર એ વિવિધ રોગોના લક્ષણો છે. માથાનો દુખાવો અને ચક્કરમાં મદદ કરો
12.06.2013, 21:16
હેલો, પ્રિય ડોકટરો!
કૃપા કરીને મારા પપ્પાને સલાહ આપો અને નિદાનમાં મદદ કરો. અમારા ડોકટરો માર્ચ 2013 થી નિદાન કરી શક્યા નથી. સારવાર મદદ કરતું નથી ...
પિતા, ઊંચાઈ 170 સેમી, વજન 105 કિગ્રા. ધૂમ્રપાન
તબીબી ઇતિહાસ અને સારવાર નીચે મુજબ છે:
માર્ચ 2013: તીવ્ર ઉધરસ દેખાઈ, શ્વાસ લેવામાં તકલીફ, અનુનાસિક ભીડ, ચક્કર, નબળાઈ, મંદિરો અને હાથ સુન્ન થઈ ગયા, તાવ નહોતો. ચિકિત્સકે ઓગમેન્ટિન + એસ્કોરીલ સૂચવ્યું. મેં કોર્સ કર્યો. લક્ષણો રહ્યા.
આવું શા માટે થાય છે તેના કારણો
વૈકલ્પિક સાવચેતીઓના વિવિધ અહેવાલો છે, પરંતુ તેમની અસર સારી રીતે દસ્તાવેજીકૃત નથી અથવા તો રદિયો પણ નથી. તો કેટલાક આવશ્યક તેલજીવડાં તરીકે ભલામણ કરેલ. જો કે, તેઓ વિશ્વસનીય રીતે અસરકારક નથી અને અપ્રિય ગંધ સામે આંશિક રીતે અસરકારક છે.
ના કારણે ખતરનાક પ્રકૃતિનુંડેન્ગ્યુના તાવનો કોઈ પણ સંજોગોમાં પ્રયોગ કરવાનું ટાળવું જોઈએ વૈકલ્પિક પગલાંસાવચેતીનાં પગલાં! મારું નબળું રેટિંગ એ ગેરસમજ હતી. પરંતુ પાનખરમાં ફરીથી પ્રારંભ થશે, પછી આશા સાથે સમસ્યા હલ થશે! ચિંતાની વિકૃતિઓ મુખ્યત્વે અતિશય ચિંતા, વ્યથા અને તાણ દ્વારા વર્ગીકૃત થયેલ છે.
એપ્રિલ 2013: સાઇનસાઇટિસ (ઓ. લેવ. સાઇનસાઇટિસ અને ઓ. લેવ ટ્યુબો.... કાર્ડમાંથી શબ્દ સ્પષ્ટ નથી) સાથે ઇએનટી વિભાગમાં હોસ્પિટલમાં દાખલ. તેઓએ દિવસમાં 3 વખત 2 પંચર + ઇન્જેક્ટેડ એન્ટિબાયોટિક્સ બનાવ્યા (પિતા નામ યાદ નથી, જેમ કે સેફોટેક્સાઇમ). પપ્પા કહે છે કે પંચર વખતે પરુ ન નીકળ્યું. ડિસ્ચાર્જ. લક્ષણો રહ્યા.
એપ્રિલ 2013 હોસ્પિટલ પછી હું પલ્મોનોલોજિસ્ટ તરફ વળ્યો. તેઓએ ફેફસાંનો એક્સ-રે કર્યો. નિદાન: ક્રોનિક અવરોધક શ્વાસનળીનો સોજો. સામાન્ય વિશ્લેષણરક્ત 04/17/2013 હું ધોરણમાંથી વિચલિત સૂચકોની યાદી આપું છું:
WBC 10.65 ઉપર (5.00 - 10.00)
સોમ 1.31 ઉપર (0.15 - 0.70)
ESR 12
બ્લડ પ્રેશર 160/100
આનાથી એકાગ્રતા, ઊંઘ અને નિયમિત સમસ્યાઓ થઈ શકે છે સામાજિક કાર્યઅને કામ. લક્ષણો વ્યક્તિએ વ્યક્તિએ બદલાય છે અને સામાન્ય રીતે ધીમે ધીમે વિકાસ પામે છે. લક્ષણો શારીરિક અથવા માનસિક હોઈ શકે છે. મુખ્ય લક્ષણ સામાન્ય રીતે શારીરિક સ્વાસ્થ્ય સાથે સંબંધિત છે.
સાથેના દર્દીઓ માટે આ લાક્ષણિક છે ગભરાટ ભર્યા હુમલાઓ. આ દર્દીઓ પીડાય છે અચાનક હુમલાછાતીમાં દુખાવો, ચક્કર, ગરમ ફ્લૅશ અથવા ઠંડી, શ્વાસ લેવામાં તકલીફ, ઝડપી ધબકારા, ઉબકા, પેટમાં દુખાવો, "ડૂમ" ની લાગણી, શ્વાસ લેવામાં તકલીફ, ધ્રુજારી, પરસેવો વગેરે સાથે ચિંતા.
સારવાર સૂચવવામાં આવી હતી (મેં સંપૂર્ણપણે પીધું હતું): એસ્કોરીલ (1t x 2d દિવસ), ફ્લુઇમ્યુસિલ (1t x 2d દિવસ), ઓમ્નીટસ (1t x 3d દિવસ), enalapril 10 સવારે, indopamide 1t સવારે. કોર્સ પછી, લક્ષણો રહ્યા, નબળાઇ અને અસ્વસ્થતા તીવ્ર બની. દબાણ 130 થી 160 સુધી વધે છે, એરિથમિયા 90-11 ધબકારા પ્રતિ મિનિટ. નિર્ધારિત ફિઝીયોથેરાપી પ્રક્રિયાઓ પસાર કરી (મીઠું અને ફેફસાના જથ્થાના નિર્ધારણ સાથે)
સાદા ફોબિયા ધરાવતા દર્દીઓ પણ વિભાગમાં હાજર થઈ શકે છે કટોકટીની સહાયઆ સંસાધનો. મનોવૈજ્ઞાનિક લક્ષણોધ્યાન કેન્દ્રિત કરવામાં મુશ્કેલી, થાક અને થાક, ચીડિયાપણું, ઉઠવામાં અને ઊંઘવામાં સમસ્યાઓ, ચક્કર અને ચક્કર અને સામાન્ય બેચેની અને સતર્કતાનો સમાવેશ થાય છે.
ડરની લાગણી અથવા "નજીવના વિનાશ" અને સતત "ધાર" પર રહેવાની લાગણી છે. શારીરિક લક્ષણોગભરાટના વિકારમાં ધબકારા વધવા, માથાનો દુખાવો, પેટની વિકૃતિઓ જેમ કે ઉબકા, ઝાડા, છાતીમાં જકડવું, શ્વાસ લેવામાં તકલીફ, પરસેવો, ધ્રુજારી, સ્નાયુઓની નબળાઈ વગેરેનો સમાવેશ થાય છે.
મે 2013. પલ્મોનોલોજિસ્ટે નવી સારવાર સૂચવી (તેઓએ આખો અભ્યાસક્રમ પીધો): પ્રિડનિસોલોન 3t સવારે, 7 દિવસ માટે 2 લંચ, ઓમ્નિટસ 1t x 3d એક દિવસ, એટ્રોજન્ટ 20 ટીપાં (2p), Valz 160/125 1 ટેબ દરરોજ .
ઇમ્યુનોલોજીકલ લેબોરેટરીમાં મોકલવામાં આવે છે.
સામાન્ય ઇમ્યુનોગ્લોબ્યુલિન
વર્ગ જી 11.70 ધોરણ (7.2 - 16.4)
વર્ગ A 3.36 ઉચ્ચ (1.26 - 3.1)
વર્ગ M 0.55 ધોરણ (0.5 - 2.0)
વર્ગ E 76.27 ધોરણ (100 સુધી)
સુસ્તી, પિન અને સોયની સંવેદના, શુષ્ક મોં, અતિશય તરસ, વારંવાર પેશાબ, પીડાદાયક અને ચૂકી ગયેલા પીરિયડ્સ. સતત ચિંતાઅથવા તણાવ જે ઓછામાં ઓછા 6 મહિના સુધી ચાલે છે. સામાજિક ચિંતા વિકૃતિઓભય અને ચિંતા દ્વારા વર્ગીકૃત થયેલ છે સામાજિક વાતાવરણઅને લોકો સાથે સંપર્ક ટાળો.
બાધ્યતા મનોગ્રસ્તિ વિકારના લક્ષણો
સમસ્યાઓ એક કારણથી બીજા કારણમાં જઈ શકે છે, જેમ કે કુટુંબ, સંબંધો, કામની સમસ્યાઓ, નાણાંકીય, આરોગ્ય અથવા અન્ય સમસ્યાઓ. સૌથી વધુસમય તેઓ તુચ્છ હોઈ શકે છે. OCD અથવા બાધ્યતા મનોગ્રસ્તિ વિકાર પોતાને પુનરાવર્તિત ક્રિયાઓના સ્વરૂપમાં પ્રગટ કરે છે જેથી ચિંતાને ઘટાડવા માટે વળગાડથી ઉદ્દભવે છે, જે પુનરાવર્તિત અથવા હોઈ શકે છે. વળગાડ, ચિંતાઓ અથવા વિચારો.
મે 2013. ન્યુરોલોજીસ્ટ સાથે પરામર્શ. ઉદાહરણ તરીકે, દૂષણની ચિંતાને કારણે વારંવાર સફાઈ અથવા ધોવા. આ સ્પંદનો અને શરીરના પરિભ્રમણ અને સંતુલન ગુમાવવાનો ભ્રમ છે. મોટાભાગના કિસ્સાઓમાં, ચક્કર કાનની ભુલભુલામણી સાથેની સમસ્યાઓને કારણે થાય છે અને ઉબકા, ઉલટી અને પરસેવો સાથે છે. અમે તેમને હોમિયોપેથિક ઉપચારો વડે ઇલાજ કરવાની વધુ સારી રીત શોધીએ છીએ. ચક્કર એ સ્પંદનોની ભ્રામક અને વ્યક્તિલક્ષી સંવેદના છે અને વ્યક્તિના શરીરના પોતાના પર અને બાહ્ય વાતાવરણમાં પરિભ્રમણ થાય છે. જ્યારે સંવેદના સંતુલનની ભાવનાના સમાધાન સાથે આસપાસની જગ્યા સાથે સંબંધિત હોય છે, ત્યારે આપણે ઉદ્દેશ્ય વર્ટિગોની વાત કરીએ છીએ. જો કે, જ્યારે સંવેદના કોઈના શરીરનો સંદર્ભ આપે છે, ત્યારે તેને વ્યક્તિલક્ષી તરીકે વ્યાખ્યાયિત કરવામાં આવે છે. ચક્કર ઘણીવાર અન્ય લક્ષણો સાથે સંકળાયેલું હોય છે જેમ કે ઉબકા, ઉલટી, હાયપોટેન્શન, પરસેવો, નિસ્તેજ અને ખાલી માથું હોવાની લાગણી.
ટ્રાન્સક્રેનિયલ ડોપ્લરોગ્રાફી. નિષ્કર્ષ: બ્રેકિયોસેફાલિક ધમનીઓના સ્ટેનોટિક એથરોસ્ક્લેરોટિક જખમના સોનોગ્રાફિક ચિહ્નો (જમણા ICA 20% વ્યાસમાં દ્વિભાજન વિસ્તારમાં સ્ટેનોસિસ, ડાબા ICA ના ઓસ્ટિયમમાં સ્ટેનોસિસ 30% વ્યાસ). ચિહ્નો હાયપરટેન્સિવ એન્જીયોપેથી(હેમોડાયનેમિકલી નજીવી c-આકારના ક્રિમ્પ્સવાહિનીઓ સાથે જમણી સીસીએ અને ડાબી સીસીએ, નીચલા બલ્બના સ્તરે આંતરિક જ્યુગ્યુલર નસોના લ્યુમેનનું વિસ્તરણ). C-4-C-5-C-6 કરોડના સ્તરે જમણા અને ડાબા વર્ટેબ્રલ ધમનીઓના V-2 સેગમેન્ટના કોર્સનું વિરૂપતા, સાથે રક્ત પ્રવાહની અસમપ્રમાણતા વર્ટેબ્રલ ધમનીઓડી વર્ણન અને ચક્કરના કારણો
MRI: સર્વાઇકલ સ્પાઇન (ઓસ્ટિઓકોન્ડ્રોસિસ, સ્પોન્ડીલોઆર્થ્રોસિસ) માં સામાન્ય ઉચ્ચારણ ડીજનરેટિવ-ડિસ્ટ્રોફિક ફેરફારો. C-4-C-5-C-6-C-7 કરોડરજ્જુની ઇન્ટરવર્ટિબ્રલ ડિસ્કનું જમણી બાજુનું પેરામેડિયન પ્રોટ્રુઝન.
સારવાર સૂચવવામાં આવી હતી (તેઓએ પીધું હતું અને સૂચવેલ સારવાર હાથ ધરી હતી): મસાજ, ટ્રેન્ટલ 400 1t x 2p દિવસ, સિરદાલુડ 1t x 1p દિવસ, આર્થ્રોઝન 1t x 2p દિવસ, ન્યુરોમલ્ટિવિટિસ 1t x 3p દિવસ.
તેઓ ચોક્કસ પેથોલોજીના લક્ષણો હોઈ શકે છે; સૌથી સામાન્ય કાનની ભુલભુલામણી છે, જેમ કે ભુલભુલામણી અને મેનિયર્સ સિન્ડ્રોમ. ડિસઓર્ડરના અન્ય કારણો છે. સેરેબ્રોવાસ્ક્યુલર રોગો જેમ કે ધમનીઓસ્ક્લેરોસિસ, દબાણની વિકૃતિઓ, આંતરિક કાનની બળતરા, અનુનાસિક અથવા કંઠસ્થાન શ્વૈષ્મકળામાં ચેપ, સર્વાઇકલ ડિસઓર્ડર, માઇગ્રેઇન્સ અને એપીલેપ્સી. આ લક્ષણ બિન-પેથોલોજીકલ પરિસ્થિતિઓનું પરિણામ છે, જેમ કે આલ્કોહોલનો દુરૂપયોગ, ડ્રગનો ઉપયોગ, ચોક્કસ પ્રકારની દવાઓ, સંપૂર્ણ ફોબિયા.
જૂન 2013: કાર્ડિયોલોજિસ્ટ: ECG: સાઇનસ રિધમ 70?? (શું લખ્યું છે તે સ્પષ્ટ નથી), EOS ની સામાન્ય સ્થિતિ, LVH ના ચિહ્નો. કાર્ડિયોલોજિસ્ટે સૂચવ્યું (અમે હાલમાં લઈ રહ્યા છીએ): Valz 160 અડધી ગોળી દિવસમાં 2 વખત, indapamide MB 1 t સવારે, Diltiazem 60 mg દિવસમાં 2 વખત.
પ્રિય ડોકટરો, મેં છોડી દીધું છે... લગભગ છ મહિના સુધી નિદાન કે સારવારથી કોઈ ફાયદો થયો નથી... લક્ષણો યથાવત છે. મેં ઘણી દવાઓ લીધી, પરંતુ ઉધરસ દૂર થતી નથી, મારા હૃદયના ધબકારા ખૂબ ચિંતાજનક છે. બધા ડોકટરો પહેલેથી જ અમને બરતરફ કરી રહ્યા છે. પલ્મોલોજિસ્ટ મારો કેસ નથી, ન્યુરોલોજીસ્ટ સારવાર સૂચવે છે, સારવાર લો. હવે અમે ચક્કર માટે betaserk ચાલુ કર્યું છે. પપ્પા કામ કરી શકતા નથી. અમે સમજી શકતા નથી કે તેની સાથે શું થઈ રહ્યું છે.
ચક્કર પણ સ્પષ્ટ માનસિક મૂળ હોઈ શકે છે, અને આ ડિસઓર્ડરના સૌથી સામાન્ય કારણોમાંનું એક છે. જો ચક્કર એ તીવ્ર ક્ષણિક ઘટના છે, તો ચોક્કસ વ્યક્તિત્વની રચના સાથે કોઈ સીધો પત્રવ્યવહાર નથી. અને લક્ષણ ક્રોનિક અને પુનરાવર્તિત છે, એટલે કે તેના બદલે વિષયે કંઈક ભાવનાત્મક રીતે વ્યક્ત કરવા માટે આ ચેનલ પસંદ કરી છે.
જેઓ આ લક્ષણથી પીડાય છે તેમના વ્યક્તિત્વના પ્રકારમાં કોઈના પોતાના આવેગને નકારવાની, તેમને નિયંત્રિત કરવાનો પ્રયાસ કરવા અને તેમને ઠપકો આપવાની વૃત્તિ વચ્ચે વધઘટ થાય છે. વર્ટિગોનું લાક્ષણિક ઓસિલેશન એ ભાવનાત્મક ભાગના વિસ્ફોટનું ભૌતિક અનુવાદ છે જે તર્કસંગત નિયંત્રણમાંથી છટકી જાય છે.
લાંબી વાર્તા માટે માફ કરશો, મેં ફેફસાંની ક્ષમતા પરના ડેટા સિવાય લગભગ બધું જ ફરીથી લખ્યું છે.
ધૈર્ય રાખવા બદલ આભાર. અમે શ્રેષ્ઠની આશા રાખીએ છીએ. આપણે અનુમાન પણ કરી શકતા નથી કે લક્ષણો શું સાથે સંકળાયેલા હોઈ શકે છે. શું મારે ન્યુરોલોજીસ્ટ અથવા કાર્ડિયોલોજિસ્ટની સલાહ લેવી જોઈએ?
13.06.2013, 09:48
પિતા, ઊંચાઈ 170 સેમી, વજન 105 કિગ્રા. ધૂમ્રપાન
માર્ચ 2013: ગંભીર ઉધરસ દેખાઈ
આ વિષય ભાવનાત્મક સ્તર પર ખૂબ જ નિર્ભર છે અને તેના કઠોર અને રૂઢિચુસ્ત વ્યક્તિત્વની હિમાયત કરતા ફેરફારોથી ખૂબ ડરતા હોય છે. તેને સતત નિયંત્રણની આકૃતિની જરૂર હોય છે જે તેના પર નિર્ભર હોય છે, અને જો કોઈ કારણોસર તે ગેરહાજર હોય, તો તે અસ્થિર થાય છે અને ચીસો પાડે છે.
ચક્કર suck: વળો, તમારું માથું ફેરવો!
હોમિયોપેથિક ઉપાયોનો ઉપયોગ શારીરિક લક્ષણો અને વિષયની ભાવનાત્મક સ્થિતિ વચ્ચેના સંબંધને નોંધપાત્ર રીતે પ્રભાવિત કરે છે. હોમિયોપેથિક સારવારમાં દિવસમાં ઘણી વખત અને જરૂરીયાત મુજબ 3 ગ્રાન્યુલ્સ લેવાનો સમાવેશ થાય છે, પરંતુ ડિસઓર્ડરના કારણને આધારે નિવારક રીતે પણ.
હાલમાં, ઉધરસ જતી નથી (ખૂબ જ ગળામાં દુખાવો), દબાણ 150/100 થી 98/75 સુધી કૂદકા, હૃદયના ધબકારા 90-111 થી, ખૂબ જ તીવ્ર નબળાઇ, ચક્કર.
પ્રિય ડોકટરો, મેં છોડી દીધું છે... લગભગ છ મહિના સુધી નિદાન કે સારવારથી કોઈ ફાયદો થયો નથી... લક્ષણો યથાવત છે. મેં ઘણી દવાઓ લીધી, પરંતુ ઉધરસ દૂર થતી નથી, મારા હૃદયના ધબકારા ખૂબ ચિંતાજનક છે.
હું તમને વિનંતી કરું છું, કૃપા કરીને મને સલાહ આપવામાં મદદ કરો..
લાંબી વાર્તા માટે માફ કરશો, મેં ફેફસાંની ક્ષમતા પરના ડેટા સિવાય લગભગ બધું જ ફરીથી લખ્યું છે.
આ ઉપાય વેસ્ટિબ્યુલર કટોકટીથી થતા ગંભીર ચક્કર માટે ઉપયોગી છે જે બેસવાથી, ફેરવવાથી અથવા હલનચલન કરતી વસ્તુઓને જોવાથી વધુ ખરાબ થાય છે. એક જીવંત વિષય જે એકલા રહેવાથી ડરતો હોય છે, પરંતુ તે જાણતો નથી તેવા લોકોની સંગતથી ડરતો હોય છે. ઉતાવળભર્યા વર્તન સાથેની થીમ, પરંતુ હલનચલનમાં વિરોધાભાસી મંદતા સાથે; મૂંઝવણ, અનિર્ણાયક અને ખૂબ જ લાગણીશીલ.
- ઉબકા, ગરદન અને માથાનો દુખાવો સાથે પથારીમાં ગંભીર અગવડતા.
- તે શારીરિક શ્રમ અને સાયકોફિઝિકલ થાક પ્રત્યે ખૂબ જ સંવેદનશીલ છે.
પપ્પાની ઉંમર કેટલી છે, તેઓ પોતે ફોરમ પર કેમ નથી લખતા?
જો પિતા હજુ પણ ધૂમ્રપાન કરે છે, તો ચોક્કસપણે બંધ કરો! તે ખરેખર આશ્ચર્યજનક છે કે તેણે આ જાતે કેમ ન કર્યું.
હાર્ટ રેટ અને બ્લડ પ્રેશર શરીરના વજન પર ખૂબ આધાર રાખે છે. વજન ગુમાવી!!!
જીવનશૈલીમાં ફેરફાર ઘણીવાર દવાઓ કરતાં વધુ મહત્વપૂર્ણ હોય છે.
ચિત્રને પૂર્ણ કરવા માટે, ફોરમના નિષ્ણાતોએ બાહ્ય શ્વસન કાર્યના મૂલ્યાંકનથી પોતાને પરિચિત કરવાની જરૂર છે. સામાન્ય ક્લિનિકલ રક્ત પરીક્ષણ પણ સંપૂર્ણ પ્રકાશિત કરવાની જરૂર છે.
કુદરતી અને સાચી પ્રતિક્રિયા એ છે કે જ્યારે તે અમારી સુખાકારીની તપાસ કરશે ત્યારે અમે તબીબી મદદ લઈશું. મૂળભૂત સંશોધન પછી જ આપણા લક્ષણો અને રોગ વચ્ચે જોડાણ છે કે જે આપણે વિચારી શકીએ કે પરિસ્થિતિ વધુ ખરાબ છે કે કેમ. પરંતુ આ અણધાર્યા સમસ્યાથી પ્રભાવિત લોકોના જૂથ માટે છે, કારણ કે તેઓ "પાગલ" નથી. તેમને કંઈ ગમતું નથી. શરીરના આ લક્ષણો ખૂબ જ જીવલેણ છે. આ જ કારણ છે કે તે તેમના માટે એટલું અસ્વીકાર્ય છે કે "કંઈ" શારીરિક રીતે ખોટું નથી.
તેઓ વારંવાર વધુ અને વધુ વ્યાવસાયિક સંશોધન માટે પૂછવાનું શરૂ કરે છે, જે આખરે શોધવા જોઈએ કે તેઓ ખરેખર શરીર માટે શું કરે છે. અથવા, જ્યાં સુધી સ્થિતિ ફરી શરૂ ન થાય ત્યાં સુધી જ શાંતિની મૂળભૂત બાબતોને ધ્યાનમાં લેવામાં આવે છે. તેથી જ આ વાર્તાઓનો એક મુખ્ય મુદ્દો એ છે કે તબીબી તપાસને સમજાવવામાં અને ગભરાટના વિકાર માટેના "માત્ર" વિકલ્પને સ્વીકારવામાં મદદ કરવી.
લાંબી ઉધરસ પણ GERD નું અભિવ્યક્તિ હોઈ શકે છે; શું તમારા પિતાને EGD અને ગેસ્ટ્રોએન્ટેરોલોજિસ્ટની સલાહ આપવામાં આવી હતી?
13.06.2013, 10:35
હેલો, ઓલ્ગા લિયોનીડોવના!
પપ્પાની ઉંમર 53 વર્ષ છે. તે પોતે લખતો નથી, તે ફક્ત ફોરમનો ઉપયોગ કેવી રીતે કરવો તે જાણતો નથી (જ્યાં સુધી તે ઇન્ટરનેટ પર રમે અથવા વાંચે નહીં, તેણે મને પૂછ્યું).
મેં ધૂમ્રપાન છોડવાનો પ્રયાસ કર્યો પરંતુ તે કામ ન કર્યું, હું ખૂબ જ વ્યસની હતો. હું વજન ઘટાડવા માટે તમારી સાથે સંપૂર્ણપણે સંમત છું, ખાસ કરીને કારણ કે નબળાઇ વધુ મજબૂત છે, જ્યારે ઘરે સારવાર કરવામાં આવી રહી છે, તે લગભગ 5 મહિનાથી બેઠી છે અથવા સૂઈ રહી છે.
કોઈ પણ દરેકને ખાતરી આપી શકે છે કે વિવાદાસ્પદ મુદ્દો એ છે કે વ્યાવસાયિક મદદ લેવી સલાહભર્યું છે અને, સૌથી ઉપર, તેમને આ પરિસ્થિતિથી શરમાવાની જરૂર નથી કારણ કે તે નોંધપાત્ર રીતે વિસ્તૃત મનોવૈજ્ઞાનિક સમસ્યા છે.
તાવ, શરદી, માથાનો દુખાવો, વહેતું નાક અને છીંક સામાન્ય રીતે શરદીના લક્ષણો છે. બદલામાં, ઉંચો તાવ, માથાનો દુખાવો અને સ્નાયુઓમાં દુખાવો એ ફ્લૂના લાક્ષણિક લક્ષણો છે. પીઠનો માથાનો દુખાવો થાક, ગરદનમાં તણાવ, શરદી અથવા બ્લડ પ્રેશરમાં ફેરફારનું પરિણામ હોઈ શકે છે, પરંતુ તે વધુ ગંભીર સ્થિતિનો સંકેત પણ આપી શકે છે. માથાનો દુખાવો થવાનું કારણ શું હોઈ શકે?
હું કામ પરથી ઘરે પહોંચતાની સાથે જ પરીક્ષણો પોસ્ટ કરીશ.
13.06.2013, 11:13
મેં ધૂમ્રપાન છોડવાનો પ્રયાસ કર્યો પરંતુ તે કામ ન કર્યું, હું ખૂબ જ વ્યસની હતો.
હું ઇચ્છતો ન હતો, મારે પ્રયત્ન ન કરવો જોઈએ, મારે છોડવું જોઈએ: પાગલ:
EGDS અને ગેસ્ટ્રોએન્ટેરોલોજિસ્ટ સાથે પરામર્શ ક્યારેય ઓફર કરવામાં આવ્યો ન હતો, અને કરવામાં આવ્યો ન હતો... શું તમને લાગે છે કે તે તપાસવું જરૂરી છે?
સતત ઉધરસની આ આવૃત્તિને નકારી કાઢવામાં આવી નથી; કૃપા કરીને તમારા ડૉક્ટર સાથે તેની ચર્ચા કરો.
ઝીકાના ચેપગ્રસ્ત જંતુના ડંખથી અન્યમાં કોઈ લક્ષણો દેખાતા નથી એટલું જ નહીં, અન્ય લોકોમાં તાવ, ફોલ્લીઓ અને સ્નાયુઓમાં દુખાવો થઈ શકે છે. ઝિકા સગર્ભા સ્ત્રીઓ માટે ખાસ કરીને ખતરનાક છે કારણ કે તે ગર્ભમાં વિકાસલક્ષી ખામીઓનું કારણ બને છે. 
સતત ધમકી. એક ખતરનાક રોગ જે થોડા કલાકોમાં મારી શકે છે.
નામ સૂચવે છે તેમ, વાયરલ મેનિન્જાઇટિસ વાયરસને કારણે થાય છે. વધુ વિશિષ્ટ રીતે, એન્ટરવાયરસ. નબળાઈ એ માત્ર થાકનું પરિણામ નથી. નબળાઈ એ શરીર દ્વારા મોકલવામાં આવેલા સંકેતોમાંથી એક હોઈ શકે છે કે તેની અંદર કંઈક વધુ ગંભીર થઈ રહ્યું છે. અલબત્ત, શિયાળાની હિમ પછી, દરેક વ્યક્તિ ભારે તરસ સાથે ઉનાળાની ગરમીની રાહ જોઈ રહ્યા છે. જ્યારે બહારનું તાપમાન પ્રથમ ગરમ થાય છે, ત્યારે કોઈપણ એરાકનિડ્સ જીવન માટે જાગૃત થાય છે - ઉદાહરણ તરીકે, બગાઇ.
13.06.2013, 12:14
મેં ફેફસાના જથ્થા પરના ડેટા સિવાય લગભગ બધું જ ફરીથી લખ્યું છે....
પરંતુ આ ચોક્કસપણે સૌથી રસપ્રદ અભ્યાસોમાંનું એક છે. તેને સંપૂર્ણપણે મૂકે છે.
શું ઇકોકાર્ડિયોગ્રાફિક અભ્યાસ (હૃદયનો અલ્ટ્રાસાઉન્ડ) કરવામાં આવ્યો હતો?
13.06.2013, 18:42
ઓલ્ગા લિયોનીડોવના, આભાર! અમે ચોક્કસપણે ગેસ્ટ્રોએન્ટેરોલોજિસ્ટની સલાહ લઈશું.
તાત્યાના વાદિમોવના, હું અભ્યાસના પરિણામોને બંધ કરી રહ્યો છું - પ્રથમ I ચિહ્નિત કાગળના એક ટુકડા પર હતો, બીજો I ચિહ્નિત થયેલ કાગળના બીજા ટુકડા પર હતો, હું રક્ત પરીક્ષણ અને એક્સ-રે પરિણામો પણ પોસ્ટ કરી રહ્યો છું (જોકે હું ત્યાં એક શબ્દ સમજી શકતા નથી). જો ફાઇલો વાંચવા યોગ્ય ન હોય, તો હું અન્યને ફરીથી અપલોડ કરીશ. ફેફસાના જથ્થા માટેના વિશ્લેષણમાં હજી પણ આલેખ છે, કદાચ તેઓ હજુ પણ જરૂરી છે?

તાજેતરના સંશોધન મુજબ, નોન-સ્ટીરોડલ એન્ટી-ઇન્ફ્લેમેટરી દવાઓ જેમ કે આઇબુપ્રોફેન, ઘણીવાર શરદી દરમિયાન ઉપયોગમાં લેવાય છે, તે હાર્ટ એટેકનું કારણ બની શકે છે. શિયાળામાં, આપણે ખાસ કરીને જંતુઓના સંપર્કમાં આવીએ છીએ જે આપણા સ્વાસ્થ્ય માટે જોખમી છે. આપણા શરીરનો રક્ષણાત્મક અવરોધ નબળો પડી ગયો છે, તેથી શરદી અને ફ્લૂનું જોખમ નોંધપાત્ર રીતે વધે છે.
સેરેબ્રલ હાયપોપરફ્યુઝનને લીધે, એટલે કે મગજમાં લોહીના પ્રવાહમાં ઘટાડો થવાને કારણે બેહોશીને અસ્થાયી રૂપે જાગૃતિની ખોટ તરીકે વ્યાખ્યાયિત કરવામાં આવે છે. તે ઝડપી શરૂઆત, ટૂંકા ગાળા અને સ્વયંસ્ફુરિત સંપૂર્ણ પુનઃપ્રાપ્તિ દ્વારા વર્ગીકૃત થયેલ છે, તેને વિશેષ સારવારની જરૂર છે જે તેને જ્ઞાનના અન્ય કારણોથી અલગ પાડે છે.
ઉધરસ એ છે, અભિવ્યક્તિને માફ કરો, જાણે કે "ફેફસાંમાં ઉધરસ આવી રહી છે", પરંતુ તે શુષ્ક છે, ત્યાં ક્યારેય લાળ નથી અને ગોળીઓ લેતી વખતે તે ક્યારેય પસાર થઈ નથી.
તેઓએ હૃદયનું અલ્ટ્રાસાઉન્ડ કર્યું ન હતું, માત્ર એક ECG, મેં પરિણામો વિશે લખ્યું હતું. તેઓએ એલર્જી માટે પણ તપાસ કરી; ત્રાસ માટે ખૂબ જ ઓછી પ્રતિક્રિયા હતી (0.1). મારી પાસે હાથ પર નકશો છે, જો તમને કંઈપણની જરૂર હોય, તો હું ફોટો લઈ શકું છું અને તેને પોસ્ટ કરી શકું છું.
મગજના હાયપોપરફ્યુઝન વિના ચેતના ગુમાવતા રોગોનું વિભેદક નિદાન કરવું જોઈએ અને જેની ચોક્કસ સારવાર છે, જેમ કે: વાઈ, મેટાબોલિક રોગો: હાઈપોગ્લાયકેમિઆ, હાઈપોક્સિયા; ઝેર અથવા સ્ટ્રોક, તેમજ મૂર્છાનું અનુકરણ કરતી જોડાણો સાથે, પરંતુ જે જ્ઞાનની સંપૂર્ણ ખોટ સાથે નથી: લિપોટિકા, માનસિક બીમારી.
મૂર્છાના કેટલાક સ્વરૂપોમાં, અકાળે શરૂઆતના લક્ષણો હોઈ શકે છે: ચક્કર, ઉબકા, પરસેવો, નબળાઇ અનુભવવી અથવા અસ્પષ્ટ દ્રષ્ટિ, જે સૂચવે છે કે મૂર્છા નિકટવર્તી છે, પરંતુ ઘણી વાર ચેતનાનું નુકશાન અચાનક થાય છે, થોડી ઇજા સાથે. સામાન્ય વસ્તીમાં સૌથી સામાન્ય અને શ્રેષ્ઠ પૂર્વસૂચન સાથે રીફ્લેક્સ સિંકોપ છે. તેમાં પરિસ્થિતિઓના વિજાતીય જૂથનો સમાવેશ થાય છે જેમાં રક્તવાહિની રીફ્લેક્સ જે સામાન્ય રીતે રક્ત પરિભ્રમણ અને હૃદયના ધબકારાને નિયંત્રિત કરે છે તે બિનઅસરકારક બની જાય છે, પરિણામે અતિશય વેસોડિલેશન અથવા બ્રેડીકાર્ડિયા થાય છે, પરિણામે મગજનો રક્ત પ્રવાહ ઘટે છે.
ઘણા પરીક્ષણો પુનરાવર્તિત થયા, પરંતુ લક્ષણો સમાન રહ્યા. ઓલ્ગા લિયોનીડોવનાએ કહ્યું તેમ, આપણે આપણી જીવનશૈલી બદલવાની જરૂર છે... મારી માતા અને હું ગમે તેટલો સંઘર્ષ કરીએ, તેના માટે ધૂમ્રપાન છોડવું મુશ્કેલ છે. અમે તમને સમજાવવાનો પ્રયત્ન કરીશું.
તમારું ધ્યાન અને મદદ બદલ આભાર!
16.06.2013, 17:24
તેઓએ મિલ્ડ્રોનેટના 5 ઈન્જેક્શન (રોજ સાંજે એક ઈન્જેક્શન) સૂચવ્યા. Valz 160 અડધી ટેબ્લેટ દિવસમાં 2 વખત, indapamide MV 1 t, Diltiazem 60 mg દિવસમાં 2 વખત, હૃદયના ધબકારા 85 (સરેરાશ 76-82) કરતા વધી જતા નથી. હું ચક્કર વિશે ખૂબ જ ચિંતિત છું. કૃપા કરીને મને કહો કે તેઓનું કારણ શું હોઈ શકે? ડૉક્ટર કહે છે કે તે સર્વાઇકલ ઑસ્ટિઓકોન્ડ્રોસિસને કારણે હોઈ શકે છે, પરંતુ પીઠનો દુખાવો મને પરેશાન કરતું નથી, અમે બીટાસેર્ક પણ લઈએ છીએ.
19.06.2013, 10:53
લવરોવ એ.યુ., યાખ્નો એન.એન.
એમએમએનું નામ I.M. સેચેનોવ
ચક્કર એ સૌથી સામાન્ય રીતે તબીબી પ્રેક્ટિસમાં જોવા મળતા લક્ષણોમાંનું એક છે. તમામ વિશેષતાઓના ડોકટરોની મુલાકાત લેવાના કારણો પૈકી, તે 2-5% માટે જવાબદાર છે.
ચક્કર આવવાનું કારણ એ મુખ્ય અફેરન્ટ સિસ્ટમ્સમાંથી આવતી સંવેદનાત્મક માહિતીનું અસંતુલન છે જે અવકાશી દિશા પ્રદાન કરે છે - વેસ્ટિબ્યુલર, વિઝ્યુઅલ અને પ્રોપ્રિઓસેપ્ટિવ. કેન્દ્રીય માહિતી પ્રક્રિયામાં વિક્ષેપ અને મોટર અધિનિયમના ભાગનું પણ ખૂબ મહત્વ છે. વધુમાં, મસ્ક્યુલોસ્કેલેટલ સિસ્ટમની પેથોલોજી ચોક્કસ ભૂમિકા ભજવે છે.
મોટાભાગના કિસ્સાઓમાં, ચક્કર નીચેની સ્થિતિઓમાંથી એક પર આધારિત છે: પેરિફેરલ વેસ્ટિબ્યુલર ડિસઓર્ડર, બહુવિધ સંવેદનાત્મક ખામીઓ, સાયકોજેનિક કારણો, મગજના સ્ટેમમાં રુધિરાભિસરણ વિકૃતિઓ, સેન્ટ્રલ નર્વસ સિસ્ટમના અન્ય રોગો, કાર્ડિયોવાસ્ક્યુલર રોગો. ઘણા કારણોનું સંયોજન હોઈ શકે છે.
દર્દીઓ વિવિધ પ્રકારની સંવેદનાઓને "ચક્કર" તરીકે વર્ણવી શકે છે, તેથી પ્રાથમિક ડાયગ્નોસ્ટિક કાર્ય દર્દીની ફરિયાદોની પ્રકૃતિને સ્પષ્ટ કરવાનું છે. સામાન્ય રીતે, તેમને વર્ટિગોના ચાર ક્લિનિકલ પ્રકારોમાંથી એકમાં વર્ગીકૃત કરી શકાય છે.
પ્રણાલીગત, અથવા વેસ્ટિબ્યુલર વર્ટિગો - પોતાના શરીર અથવા આસપાસની વસ્તુઓ ફરતી, પડતી, નમેલી અથવા હલાવવાની લાગણી. ઘણીવાર ઉબકા, ઉલટી, હાઈપરહિડ્રોસિસ, ક્ષતિગ્રસ્ત સુનાવણી અને સંતુલન, તેમજ ઓસિલોપ્સિયા (આસપાસના પદાર્થોના ઝડપી નાના-કંપનવિસ્તાર સ્પંદનોનો ભ્રમ) સાથે આવે છે. પ્રણાલીગત વર્ટિગો એ વેસ્ટિબ્યુલર સિસ્ટમને નુકસાનની લાક્ષણિકતા છે - તેના પેરિફેરલ અને મધ્ય ભાગો બંને.
મૂર્છા પહેલાની સ્થિતિ. દર્દીઓ હળવા માથાની લાગણી, ચેતનાના તોળાઈ ગયેલા નુકશાન અને માથામાં "હળવા"ની લાગણી નોંધે છે. ઘણીવાર ત્વચાના નિસ્તેજ, ધબકારા, ડરની લાગણી, આંખોમાં અંધારું થવું, ઉબકા અને પરસેવો વધે છે. સૌથી સામાન્ય કારણો હૃદય રોગ અને ઓર્થોસ્ટેટિક હાયપોટેન્શન છે.
કેટલાક કિસ્સાઓમાં, "ચક્કર" દ્વારા, દર્દીઓનો અર્થ અસંતુલન થાય છે. ચાલતી વખતે અસ્થિરતા, અસ્થિરતા અને "નશામાં" ચાલવું હોય છે. તે પેરેસીસ, સંવેદનશીલતા વિકૃતિઓ, અસંગતતા અને ઓસિલોપ્સિયા સાથેના સંયોજન દ્વારા વર્ગીકૃત થયેલ છે. અસંતુલનને કારણે થતા લક્ષણો જ્યારે ઊભા હોય અને ચાલતા હોય ત્યારે જોવા મળે છે અને જ્યારે બેઠા હોય અથવા સૂતા હોય ત્યારે તે ગેરહાજર હોય છે.
સાયકોજેનિક ચક્કર, ખાસ કરીને ચિંતા, કન્વર્ઝન ડિસઓર્ડર અથવા ડિપ્રેશનના ભાગ રૂપે જોવામાં આવે છે, જેનું વર્ણન કરવા માટે મુશ્કેલ સંવેદનાઓ દ્વારા વર્ગીકૃત કરવામાં આવે છે જે અગાઉના પ્રકારના ચક્કરને અનુરૂપ નથી. દર્દીઓ માથામાં “ધુમ્મસ,” “ભારેપણું”, નશાની લાગણી અને માથાના દુખાવાની ફરિયાદ કરી શકે છે. એ નોંધવું જોઇએ કે સમાન અસ્પષ્ટ લક્ષણો પ્રારંભિક તબક્કામાં અથવા કાર્બનિક રોગોના એટીપિકલ કોર્સ દરમિયાન થઈ શકે છે.
ક્લિનિકલ પ્રકારના ચક્કરની સાથે, તેનો અભ્યાસક્રમ, ઉશ્કેરણીજનક પરિબળોની હાજરી અને તેની સાથેના લક્ષણોનું નિદાનનું મહત્વ છે. પ્રણાલીગત વર્ટિગોનો એક જ એપિસોડ મોટાભાગે બ્રેઈનસ્ટેમ અથવા સેરેબેલર સ્ટ્રોકને કારણે થાય છે. ચક્કરના વારંવારના હુમલાઓ કાં તો કોઈ દેખીતા કારણ વગર અથવા અમુક ઉત્તેજક પરિબળોને કારણે વિકસી શકે છે. ચક્કરના સ્વયંસ્ફુરિત હુમલા, માથાના અચાનક હલનચલન દ્વારા ઉશ્કેરવામાં આવતા નથી, સામાન્ય રીતે એરિથમિયાસ, વર્ટીબ્રોબેસિલર પ્રદેશમાં ક્ષણિક ઇસ્કેમિક હુમલા (TIA), મેનીઅર રોગ અથવા વાઈના હુમલાના અભિવ્યક્તિ તરીકે સેવા આપે છે. ચક્કર આવવાના વારંવારના હુમલા, જેમાં ઉશ્કેરણીજનક પરિબળો ઓળખવામાં આવે છે (શરીરની સ્થિતિમાં ફેરફાર, માથું ફેરવવું), મોટેભાગે સૌમ્ય પેરોક્સિસ્મલ પોઝિશનલ વર્ટિગો (BPPV) અથવા બેહોશીને કારણે થાય છે, ખાસ કરીને ઓર્થોસ્ટેટિક.
પ્રણાલીગત ચક્કર
પ્રણાલીગત ચક્કરનું સૌથી સામાન્ય કારણ BPPV છે. આ રોગ સામાન્ય રીતે મધ્યમ કાનના ચેપ, મગજની આઘાતજનક ઇજા અથવા ઓટોલોજિકલ સર્જરી પછી વિકસે છે. લાક્ષણિકતા એ પ્રણાલીગત ચક્કરના ટૂંકા ગાળાના (1 મિનિટથી વધુ નહીં) હુમલા છે જે શરીરની સ્થિતિ બદલતી વખતે થાય છે. BPPV ના પેથોજેનેસિસમાં, અગ્રણી ભૂમિકા ક્યુપ્યુલોલિથિઆસિસ દ્વારા ભજવવામાં આવે છે - અર્ધવર્તુળાકાર ટ્યુબ્યુલના પોલાણમાં કેલ્શિયમ કાર્બોનેટ સ્ફટિકોના ગંઠાઇ જવાની રચના, જે અર્ધવર્તુળાકાર ટ્યુબ્યુલ્સના રીસેપ્ટર્સની સંવેદનશીલતામાં વધારો તરફ દોરી જાય છે. પોઝિશનલ વર્ટિગોને ઓળખવા માટે, નિલેન-બારાની ટેસ્ટ કરવામાં આવે છે. બેસવાની સ્થિતિમાંથી, દર્દી ઝડપથી તેની પીઠ પર સૂઈ જાય છે, તેનું માથું 45° પાછળ નમેલું હોય છે અને 45° બાજુ તરફ વળે છે. સ્થિતિ 30-40 સેકન્ડ માટે જાળવવામાં આવે છે. મધ્ય રેખા સાથે સ્થિત માથા સાથે અને જ્યારે વિરુદ્ધ દિશામાં ફેરવવામાં આવે ત્યારે પરીક્ષણનું પુનરાવર્તન કરવામાં આવે છે. પોઝિશનલ વર્ટિગો અને નિસ્ટાગ્મસનો વિકાસ નિદાનની પુષ્ટિ કરે છે. આઇસોલેટેડ પોઝીશનલ નિસ્ટાગ્મસ પણ BPPV ની તરફેણમાં બોલે છે - જ્યારે આંખની કીકી મધ્યમ સ્થિતિમાં સ્થિર હોય છે, ત્યારે nystagmus ઊભી-રોટેટરી હોય છે, જેમાં ઝડપી તબક્કો ઉપર તરફ અને અંતર્ગત કાન તરફ નિર્દેશિત થાય છે. અંતર્ગત કાન તરફ જોતી વખતે, nystagmus નો ઝડપી તબક્કો એ જ દિશામાં નિર્દેશિત થાય છે, આડી-રોટેટરી nystagmus, જ્યારે વિરુદ્ધ દિશામાં જોઈએ - ઊભી, ઉપરની તરફ ધબકારા. પરીક્ષણની શરૂઆત અને nystagmus ની શરૂઆત વચ્ચે એક લાક્ષણિક સુપ્ત સમયગાળો (30-40 સેકન્ડ) છે. પરીક્ષણ પુનરાવર્તિત થાય ત્યારે નિસ્ટાગ્મસ ઝાંખા પડી જાય છે. પોઝિશનલ નેસ્ટાગ્મસ અસંગત રીતે જોવા મળે છે, વધુ વખત તીવ્રતા દરમિયાન. BPPV ને સેન્ટ્રલ પોઝિશનલ વર્ટિગો અને નિસ્ટાગ્મસથી અલગ પાડવું આવશ્યક છે, જેનાં સૌથી સામાન્ય કારણોમાં સ્પિનોસેરેબેલર ડિજનરેશન, મગજની ગાંઠો, આર્નોલ્ડ-ચિયારી ખોડખાંપણ અને મલ્ટીપલ સ્ક્લેરોસિસનો સમાવેશ થાય છે. સેન્ટ્રલ પોઝિશનલ નિસ્ટાગ્મસનો કોઈ સુપ્ત સમયગાળો નથી, તેનો સમયગાળો 1 મિનિટથી વધી જાય છે, નિસ્ટાગ્મસની દિશા બદલાઈ શકે છે, ઘણી વખત વર્ટિકલ નિસ્ટાગ્મસ પુનરાવર્તિત પરીક્ષાથી ઝાંખું થતું નથી. BPPV ની સારવાર માટે, અર્ધવર્તુળાકાર ટ્યુબ્યુલમાંથી કેલ્શિયમ કાર્બોનેટ સ્ફટિકોને લંબગોળ કોથળીના પોલાણમાં ખસેડવા માટે કસરતોનો ઉપયોગ કરવામાં આવે છે. ચક્કરની વારંવાર ઉશ્કેરણી પણ અસરકારક છે, જે કેન્દ્રીય વળતરને કારણે તેના ધીમે ધીમે રીગ્રેસન તરફ દોરી જાય છે.
ફોકલ ન્યુરોલોજીકલ લક્ષણો સાથે પ્રણાલીગત ચક્કરનું સંયોજન વર્ટેબ્રોબેસિલર સિસ્ટમમાં રુધિરાભિસરણ વિકૃતિઓ, તેમજ સેરેબેલોપોન્ટાઇન એંગલ અને પશ્ચાદવર્તી ક્રેનિયલ ફોસાના ગાંઠોની લાક્ષણિકતા છે. વર્ટેબ્રોબેસિલર અપૂર્ણતા સાથે, ચક્કર, એક નિયમ તરીકે, અચાનક વિકસે છે અને ઘણી મિનિટો સુધી ચાલુ રહે છે, ઘણીવાર ઉબકા અને ઉલટી સાથે. એક નિયમ તરીકે, તે વર્ટેબ્રોબેસિલર પ્રદેશમાં ઇસ્કેમિયાના અન્ય લક્ષણો સાથે જોડાય છે. વર્ટીબ્રોબેસિલર અપૂર્ણતાના પ્રારંભિક તબક્કા અલગ પ્રણાલીગત ચક્કરના એપિસોડ તરીકે પ્રગટ થઈ શકે છે. અલગ પ્રણાલીગત વર્ટિગોના લાંબા એપિસોડ અન્ય રોગો, ખાસ કરીને પેરિફેરલ વેસ્ટિબ્યુલર ડિસઓર્ડર સૂચવે છે. પ્રણાલીગત ચક્કરની સાથે, વર્ટીબ્રોબેસિલર પ્રદેશમાં TIA અને સ્ટ્રોક પણ અસંતુલન તરીકે પ્રગટ થઈ શકે છે.
પ્રણાલીગત ચક્કર, ઉબકા અને ઉલટી એ અગ્રવર્તી ઉતરતી સેરેબેલર ધમનીમાં ઇસ્કેમિયાના પ્રારંભિક લક્ષણો છે, જે પોન્સના ટેગમેન્ટમના પુચ્છિક ભાગોના ઇન્ફાર્ક્શનના વિકાસ તરફ દોરી જાય છે (લેટરલ ઇન્ફિરીયર પોન્ટાઇન સિન્ડ્રોમ, ગેસ્પેરિની સિન્ડ્રોમ). સેરેબેલર ઇન્ફાર્ક્શન સાથે સમાન લક્ષણો જોવા મળે છે. આવા લક્ષણોને પેરિફેરલ વેસ્ટિબ્યુલર ડિસઓર્ડર સાથે વિભેદક નિદાનની જરૂર છે. સેરેબેલમને નુકસાન સાથે, ભુલભુલામણીને નુકસાનથી વિપરીત, નિસ્ટાગ્મસના ઝડપી ઘટકને જખમ તરફ નિર્દેશિત કરવામાં આવે છે. ત્રાટકશક્તિની દિશાને આધારે તેની દિશા બદલાય છે, પરંતુ જખમની દિશામાં જોતી વખતે નિસ્ટાગ્મસ સૌથી વધુ ઉચ્ચારવામાં આવે છે. કોઈપણ ઑબ્જેક્ટ પર ત્રાટકશક્તિને ઠીક કરવાથી નિસ્ટાગ્મસ અને ચક્કરની અસર થતી નથી. વધુમાં, અંગોમાં વિસંગતતા છે, જે ભુલભુલામણી અસરગ્રસ્ત હોય ત્યારે ગેરહાજર છે.
તીવ્ર પ્રણાલીગત ચક્કર, બંને અલગ અને અચાનક વિકસિત બહેરાશ સાથે સંયોજનમાં, ભુલભુલામણી ઇન્ફાર્ક્શનની લાક્ષણિકતા છે. ભુલભુલામણીથી થતી બહેરાશ સામાન્ય રીતે ઉલટાવી ન શકાય તેવી હોય છે, જ્યારે વેસ્ટિબ્યુલર ડિસઓર્ડરની તીવ્રતા ધીમે ધીમે ઘટતી જાય છે. ભુલભુલામણી અને બ્રેઇનસ્ટેમ ઇન્ફાર્ક્શનનું મિશ્રણ શક્ય છે.
પ્રણાલીગત ચક્કર એ પેરિફેરલ વેસ્ટિબ્યુલર ડિસઓર્ડરનું મુખ્ય લક્ષણ છે. સૌથી મહત્વપૂર્ણ સંકેત જે પેરિફેરલ વેસ્ટિબ્યુલર ડિસઓર્ડરને કેન્દ્રીય રાશિઓથી અલગ કરવાનું શક્ય બનાવે છે તે છે નિસ્ટાગ્મસ - મોટેભાગે આડી, જખમની વિરુદ્ધ દિશામાં નિર્દેશિત અને તે જ દિશામાં જોતી વખતે તીવ્ર બને છે. કેન્દ્રીય જખમથી વિપરીત, ત્રાટકશક્તિ નીસ્ટાગ્મસ અને વર્ટિગો ઘટાડે છે.
ઉબકા અને ઉલટી સાથે સંયોજનમાં પ્રણાલીગત ચક્કરનો તીવ્ર વિકાસ વાયરલ ન્યુરોલાબિરિન્થિટિસ (વેસ્ટિબ્યુલર ન્યુરોનાઇટિસ, વેસ્ટિબ્યુલર ન્યુરિટિસ) ની લાક્ષણિકતા છે. લક્ષણો સામાન્ય રીતે થોડા દિવસોમાં ફરી જાય છે, ગંભીર કિસ્સાઓમાં - 1-2 અઠવાડિયા પછી. સામાન્ય રીતે, શ્વસન ચેપના 1-2 અઠવાડિયા પછી લક્ષણો વિકસે છે.
મેનિયરનો રોગ ગંભીર પ્રણાલીગત ચક્કરના વારંવારના એપિસોડ્સ દ્વારા પ્રગટ થાય છે, તેની સાથે સુનાવણીમાં ઘટાડો, કાનમાં સંપૂર્ણતા અને અવાજની લાગણી, ઉબકા અને ઉલટી થાય છે. થોડીવારમાં, ચક્કર તેની મહત્તમ પહોંચે છે અને ધીમે ધીમે, કેટલાક કલાકો દરમિયાન, અદૃશ્ય થઈ જાય છે. રોગના પ્રારંભિક તબક્કામાં સાંભળવાની ક્ષતિ સંપૂર્ણપણે દૂર થઈ જાય છે અને પછી બદલી ન શકાય તેવી બની જાય છે. મેનિયર રોગના હુમલા પછી ઘણા દિવસો સુધી સંતુલનની સમસ્યાઓ થઈ શકે છે. રોગના પ્રથમ હુમલાઓ અલગ પ્રણાલીગત ચક્કર તરીકે પ્રગટ થઈ શકે છે. નિદાનની પુષ્ટિ કરવા માટે, ઑડિઓમેટ્રી કરવામાં આવે છે. બે અલગ-અલગ ફ્રીક્વન્સીઝ પર 10 ડીબીથી વધુ સાંભળવાની ખોટ લાક્ષણિક છે. મેનીઅર રોગનું કારણ ભુલભુલામણીનો વારંવાર થતો સોજો છે, જે એન્ડોલિમ્ફને પેરીલિમ્ફથી અલગ કરતી પટલના ભંગાણના પરિણામે વિકસે છે.
19.06.2013, 10:54
પ્રણાલીગત ચક્કરની સારવાર મોટે ભાગે તેના કારણ દ્વારા નક્કી કરવામાં આવે છે; વધુમાં, રોગનિવારક ઉપચાર મહત્વપૂર્ણ ભૂમિકા ભજવે છે. પ્રણાલીગત વર્ટિગો માટે ચોક્કસ સારવાર માત્ર મર્યાદિત શ્રેણીના રોગો માટે જાણીતી છે. વર્ટેબ્રોબેસિલર અપૂર્ણતાના ભાગ રૂપે ચક્કર આવવા માટે એન્ટિપ્લેટલેટ એજન્ટો (એસિટિલસાલિસિલિક એસિડ 75-330 મિલિગ્રામ/દિવસ, ટિકલોપીડિન 500 મિલિગ્રામ/દિવસ), અને જો લક્ષણો વધે છે, તો એન્ટિકોએગ્યુલન્ટ્સની પ્રિસ્ક્રિપ્શનની જરૂર છે. વાયરલ ન્યુરોલાબિરિન્થેટીસ માટે, રોગનિવારક ઉપચાર હાથ ધરવામાં આવે છે. એન્ટિવાયરલ દવાઓ અને ગ્લુકોકોર્ટિકોઇડ્સની અસરકારકતા સાબિત થઈ નથી.
મેનિયર રોગના હુમલાની સારવાર લક્ષણયુક્ત છે. Betahistine સૌથી અસરકારક છે. નિવારણ માટે, ઓછા મીઠાવાળા આહાર અને મૂત્રવર્ધક પદાર્થો સૂચવવામાં આવે છે.
પ્રણાલીગત ચક્કરની લાક્ષાણિક સારવાર માટે, વેસ્ટિબ્યુલોલિટીક એજન્ટોનો ઉપયોગ કરવામાં આવે છે જે વેસ્ટિબ્યુલર રીસેપ્ટર્સ અથવા કેન્દ્રીય વેસ્ટિબ્યુલર સ્ટ્રક્ચર્સ, મુખ્યત્વે વેસ્ટિબ્યુલર ન્યુક્લી પર કાર્ય કરે છે. પ્રથમમાં એન્ટિહિસ્ટેમાઈન્સનો સમાવેશ થાય છે: મેક્લોઝિન દિવસમાં 4 વખત મૌખિક રીતે 12.5-25 મિલિગ્રામ સૂચવવામાં આવે છે, પ્રોમેથાઝિન 25-50 મિલિગ્રામ મૌખિક રીતે, ઇન્ટ્રામસ્ક્યુલર અથવા ગુદામાં દિવસમાં 4-6 વખત સૂચવવામાં આવે છે. બેન્ઝોડિયાઝેપાઇન્સમાં કેન્દ્રિય વેસ્ટિબ્યુલોલિટીક અસર હોય છે: ઓક્સાઝેપામ - 10-15 મિલિગ્રામ મૌખિક રીતે દિવસમાં 4 વખત, ડાયઝેપામ - 5-10 મિલિગ્રામ મૌખિક રીતે, IM અથવા IV દિવસમાં 4-6 વખત. હિસ્ટામાઇન રીસેપ્ટર સ્ટીમ્યુલેટર બીટાહિસ્ટિનનો પણ ઉપયોગ થાય છે - 8-16 મિલિગ્રામ મૌખિક રીતે દિવસમાં 2-3 વખત, કેલ્શિયમ વિરોધીઓ (સિનારીઝિન 25-50 મિલિગ્રામ મૌખિક રીતે અથવા ઇન્ટ્રામસ્ક્યુલરલી દિવસમાં 4 વખત, ફ્લુનારિઝિન 10 મિલિગ્રામ પ્રતિ દિવસ બપોરે).
----------
સ્પષ્ટ રીતે અપ્રમાણિત અસરકારકતાવાળી દવાનું વર્ણન દૂર કરવામાં આવ્યું હતું
----------
ઉબકા અને ઉલટીને દૂર કરવા માટે, પ્રોક્લોરપેરાઝિન 5-10 મિલિગ્રામ મૌખિક રીતે અથવા ઇન્ટ્રામસ્ક્યુલરલી દિવસમાં 4 વખત, 25 મિલિગ્રામ રેક્ટલી દિવસમાં એકવાર, અથવા મેટોક્લોપ્રામાઇડ 5-50 મિલિગ્રામ મૌખિક રીતે, ઇન્ટ્રામસ્ક્યુલરલી અથવા નસમાં દિવસમાં 4-6 વખત સૂચવવામાં આવે છે. થાઇથિલપેરાઝિનમાં કેન્દ્રિય વેસ્ટિબ્યુલોલિટીક અને એન્ટિમેટિક અસર છે. દિવસમાં 1-3 વખત 6.5 મિલિગ્રામ મૌખિક રીતે, ગુદામાં, સબક્યુટેનીયલી, ઇન્ટ્રામસ્ક્યુલર અથવા નસમાં સૂચવો. એન્ટિહિસ્ટેમાઈન્સ અને બેન્ઝોડિયાઝેપાઈન્સનું મિશ્રણ અસરકારક છે. વેસ્ટિબ્યુલોલિટીક દવાઓની શામક અસર ઘટાડવા માટે, દિવસમાં 2 વખત (દિવસના પહેલા ભાગમાં) મૌખિક રીતે 5 મિલિગ્રામ મેથાઈલફેનિડેટ હાઈડ્રોક્લોરાઈડ સૂચવવાની ભલામણ કરવામાં આવે છે. વેસ્ટિબ્યુલોલિટીક એજન્ટો માત્ર તીવ્ર પ્રણાલીગત ચક્કર માટે સૂચવવામાં આવવી જોઈએ. તેમનો ઉપયોગ શક્ય તેટલો ટૂંકો હોવો જોઈએ, કારણ કે લાંબા ગાળાના ઉપયોગથી ખામીના કેન્દ્રીય વળતરની પ્રક્રિયા ધીમી પડી જાય છે.
પેરિફેરલ વેસ્ટિબ્યુલર ડિસઓર્ડર માટે પુનર્વસનનો મુખ્ય સિદ્ધાંત એ વેસ્ટિબ્યુલર રીસેપ્ટર્સના વારંવાર ઉત્તેજના દ્વારા કેન્દ્રીય વળતરની ઉત્તેજના છે. શક્ય તેટલી વહેલી તકે પુનર્વસન શરૂ કરવું જરૂરી છે. જ્યારે કેન્દ્રીય વેસ્ટિબ્યુલર માળખાંને નુકસાન થાય છે, ત્યારે પુનર્વસવાટ ખૂબ ઓછું અસરકારક છે.
સંતુલન અસંતુલન
અસંતુલનનાં કારણોમાંનું એક ક્રોનિક વેસ્ટિબ્યુલર ડિસફંક્શન છે. લાક્ષણિક રીતે, લક્ષણો અંધારામાં તીવ્ર બને છે, જ્યારે દ્રષ્ટિની મદદથી ખામીને વળતર આપવું અશક્ય છે. ઓસિલોપ્સિયા ઘણીવાર જોવા મળે છે, સંભવતઃ સાંભળવાની ક્ષતિ સાથે જોડાય છે. ક્રોનિક દ્વિપક્ષીય ભુલભુલામણી જખમનું સૌથી સામાન્ય કારણ ઓટોટોક્સિક દવાઓનો ઉપયોગ છે. અંધારામાં બગડતું અસંતુલન પણ ઊંડા સંવેદનશીલતાના વિકારોની લાક્ષણિકતા છે. સેરેબેલર ડિસઓર્ડરમાં સૌથી વધુ ઉચ્ચારણ અસંતુલન વિકસે છે. દ્રશ્ય નિયંત્રણ લક્ષણોની ગંભીરતાને અસર કરતું નથી. સેરેબેલમના ફ્લોક્યુલોનોડ્યુલર ભાગોને નુકસાન સાથે, ઓસિલોપ્સિયા ઘણીવાર જોવા મળે છે, તેમજ નિસ્ટાગ્મસ, ત્રાટકશક્તિની દિશાને આધારે. અસંતુલનની પદ્ધતિઓમાંની એક સર્વાઇકલ પ્રોપ્રિઓસેપ્શનની વિકૃતિઓ પણ છે. મોટર અધિનિયમના આગળના ભાગમાં ફેરફારોને કારણે અસંતુલન થવાના કારણોમાં બહુવિધ સબકોર્ટિકલ ઇન્ફાર્ક્શન, સામાન્ય દબાણ હાઇડ્રોસેફાલસ, પાર્કિન્સન રોગ, ક્રોનિક સબડ્યુરલ હેમેટોમા, આગળના લોબ્સની ગાંઠો, તેમજ સંખ્યાબંધ દવાઓ - એન્ટિકોનવલ્સેન્ટ્સ (ડિફેનિન, ફેનોબાર્બિટલ) નો સમાવેશ થાય છે. , ફિનલેપ્સિન), બેન્ઝોડિયાઝેપાઇન્સ, એન્ટિસાઇકોટિક્સ ( ફેનોથિયાઝાઇન્સ, હેલોપેરીડોલ), લિથિયમ તૈયારીઓ. ક્ષતિગ્રસ્ત સંતુલન એ સેરેબેલોપોન્ટાઇન એંગલ, ટેમ્પોરલ બોન અને પશ્ચાદવર્તી ક્રેનિયલ ફોસાના ગાંઠોનું લાક્ષણિક લક્ષણ છે. આ પેથોલોજી સાથે પ્રણાલીગત ચક્કર ઘણી ઓછી વાર જોવા મળે છે. મોટા ભાગના કિસ્સાઓમાં, સહવર્તી ન્યુરોલોજીકલ લક્ષણો મળી આવે છે. વધુમાં, અસંતુલનનાં કારણોમાંનું એક, મુખ્યત્વે વૃદ્ધોમાં જોવા મળે છે, બહુવિધ સંવેદનાત્મક અપૂર્ણતા છે - વિવિધ સંવેદનાત્મક કાર્યોની મધ્યમ વિકૃતિઓનું સંયોજન. સંવેદનાત્મક માહિતીના કેન્દ્રિય એકીકરણમાં વિક્ષેપ તેના વિકાસમાં ચોક્કસ ભૂમિકા ભજવે છે.
સાયકોજેનિક ચક્કર
સાયકોજેનિક ચક્કર મોટાભાગે ઍગોરાફોબિયા, ડિપ્રેશન અને ગભરાટના હુમલાના ભાગ રૂપે થાય છે, અને સામાન્ય રીતે પ્રિસિનકોપના સ્વરૂપમાં, હાઇપરવેન્ટિલેશન સિન્ડ્રોમના અભિવ્યક્તિ તરીકે સેવા આપે છે. કાર્બનિક પ્રકૃતિના ચક્કર સાથે, પ્રતિબંધિત વર્તન વિકસાવવાનું પણ શક્ય છે, ખાસ કરીને, ગૌણ ઍગોરાફોબિયા અથવા પ્રતિક્રિયાશીલ હતાશા. કેટલાક કિસ્સાઓમાં, કાર્બનિક અને સાયકોજેનિક ચક્કરના એપિસોડ્સનું સંયોજન છે, તેમજ મિશ્ર મૂળના ચક્કરના વિકાસ છે. સારવાર અંતર્ગત ડિસઓર્ડરની પ્રકૃતિ દ્વારા નક્કી કરવામાં આવે છે. મનોરોગ ચિકિત્સાનું ખૂબ મહત્વ છે. દર્દીને તેની હાલની વિકૃતિઓનો સાર સમજાવવો જરૂરી છે, કારણ કે ઘણીવાર વધારાના સાયકોટ્રોમેટિક પરિબળ એવી માન્યતા છે કે તેને જીવલેણ રોગ છે.
સાહિત્ય:
1. વેઇસ જી. ચક્કર // એમ. સેમ્યુઅલ્સ દ્વારા સંપાદિત ન્યુરોલોજી - એમ, પ્રેક્ટિસ, 1997–પી 94–120.
2. લવરોવ એ.યુ., શ્તુલમેન ડી.આર., યાખ્નો એન.એન. વૃદ્ધોમાં ચક્કર // ન્યુરોલોજીકલ જર્નલ – 2000 – T 5, N 5 – P 39–47.
3 લવરોવ એ.યુ. ન્યુરોલોજીકલ પ્રેક્ટિસમાં બીટાસેર્કની અરજી // Ibid –2001 –T6.N2–C35–38.
4. બાલોહ આર.ડબલ્યુ. વૃદ્ધ લોકોમાં ચક્કર//J Am Genatr Soc-1992–Vol 40, N 7 –P 713–721.
5. બાલોહ આર.ડબલ્યુ. ચક્કર અને વેરિગો // ન્યુરોલોજીની ઓફિસ પ્રેક્ટિસ એડ્સ એમ એ સેમ્યુઅલ્સ, એસ ફેસ્કે – ન્યુ યોર્ક, 1996 – પી 83–91.
6. બાલોહ આર.ડબલ્યુ. વર્ટિગો //લેન્સેટ –1998 –વોલ 3 52 –પી 1841–1846..
7. બાન ટી. સાયકોફાર્માકોલોજી ફોર ધ એજ્ડ - બેસલ, કારગર, 1980.
8. બ્રાંડ્ટ ટી. વર્ટિગો // ન્યુરોલોજીકલ ડિસઓર્ડર કોર્સ અને ટ્રીટમેન્ટ Eds T Brandt, LP Caplani, J Dichgans et al – San Diago, 1996 – P 117–134.
9. ડેરોફ આર.વી., માર્ટિન જે.બી. ચક્કર અને ચક્કર // હેરિસનના આંતરિક દવાના સિદ્ધાંતો એડ્સ ફૌસી એ.એસ., બ્રૌનવાલ્ડ ઇ., ઇસેલબેચર કે.જે. એટ અલ -14મી આવૃત્તિ - ન્યુ યોર્ક, 1998–પી 104–107.
10. ડેવિસ આર.એ. ડિસઓર્ડર્સ ઓફ બેલેન્સ // હેન્ડબુક ઓફ વેસ્ટિબ્યુલર રિહેબિલિટેશન Eds L.M. લક્સન, આર.એ. ડેવિસ -લંડન, 1997 -પી 31-40.
11. ડેરેબેરી એમ.જે. ચક્કર આવવાનું નિદાન અને સારવાર // મેડ ક્લિન નોર્થ એમ –1999–વોલ 83, એન 1 –પી 163–176.
12. ડ્રાચમેન ડી.એ. ક્રોનિક ચક્કર સાથે 69 વર્ષીય માણસ // JAMA –1998 –Vol 290, N 24-Р21П-2118.
13. Fraysse V., Bebear J.P., Dubreuil S. et al Betahistine dihydrochloride vs flunarizine એક ડબલ-બ્લાઇન્ડ અભ્યાસ મેમેરે રોગના લાક્ષણિક કોક્લિયર સિન્ડ્રોમ સાથે અથવા વગર રિકરન્ટ વર્ટિગો પર // Acta Otolaryngol (Stockh19–Sockh19–Sockh) -10.
14 ફરમાન જે.એમ., જેકબ આર.જી. માનસિક ચક્કર // ન્યુરોલોજી–1997–વોલ્યુમ 48, એન 5–પી 1161–1166.
15 ગોમેઝ એસ.આર. , ક્રુઝ-ફ્લોર્સ એસ., માલકોફ એમ.ડી. વગેરે. વર્ટીબ્રોબેસિલર ઇસ્કેમિયાના અભિવ્યક્તિ તરીકે અલગ વર્ટિગો // ન્યુરોલોજી –1996 –વોલ 47 –P 94–97.
16. હોલેન્ડર જે. ચક્કર//સેમિન ન્યુરોલ–1987–ભાગ 7, એન 4–પી 317–334.
17. કોન્સ્ટેન્ટિનોવ કે., યોર્દાનોવ વાય. સેરેબ્રલ એથરોસ્ક્લેરોસિસમાં ક્લિનિકલ અને પ્રાયોગિક-મનોવૈજ્ઞાનિક અભ્યાસ //MBI–1988–Vol 6–P 12–17.
18. લક્સન એલએમ. વેસ્ટિબ્યુલર સિમ્પ્ટોમેટોલોજીની સારવારના મોડ્સ // હેન્ડબુક ઓફ વેસ–ટિબ્યુલર રિહેબિલિટેશન એડ્સ એલ.એમ. લક્સન, આર.એ. ડેવિસ -લંડન, 1997 -પી 53–63.
19.પોપોવ જી., ઇવાનવ વી., ડિમોવા જી. એટ અલ ફેઝમ - ક્લિનિકલ અને સાયકોજિકલ અભ્યાસ // MBI-1986-વોલ્યુમ 4-P3-6.
20. ટેમકોવ I. Yordanov Y., Konstantinov K. et al. બલ્ગેરિયન ડ્રગ પિરામેમના ક્લિનિકલ અને પ્રાયોગિક-માનસશાસ્ત્રીય અભ્યાસ // Savr Med-1980–Vol 31, N9–P 467–474.
21. ટ્રોસ્ટ ટી.વી. ચક્કર અને ચક્કર // ક્લિનિકલ પ્રેક્ટિસમાં ન્યુરોલોજી Eds W.G. બ્રેડલી, આર.ડબલ્યુ. ડેરોફ, જી.એમ. ફેનિશેલ, એસ.ડી. માર્સડેન 2જી આવૃત્તિ – બોસ્ટન, 1996 – પી 219–232.
ઉધરસ એ પ્રથમ સંકેત છે કે શરીરમાં કોઈ રોગ છે. આ સ્થિતિના દેખાવને ઉશ્કેરતા મુખ્ય કારણને પ્રથમ નિર્ધારિત કરવું મહત્વપૂર્ણ છે, અને શક્ય તેટલી વહેલી તકે આ કરવાની સલાહ આપવામાં આવે છે. જો પ્રક્રિયા શરૂ કરવામાં આવે તો, ગંભીર આરોગ્ય જોખમો ઊભી થઈ શકે છે. ઘણીવાર, ઉધરસ સિન્ડ્રોમ સાથે, અન્ય ફરિયાદો દેખાય છે, ઉદાહરણ તરીકે, ચક્કર, અસ્વસ્થતા. પ્રથમ જ્યારે ઉધરસ ઈન્ફલ્યુએન્ઝાની પૃષ્ઠભૂમિ સામે થઈ શકે છે. આ રોગ ઘણીવાર ગંભીર ગૂંચવણોનું કારણ બને છે જે, શ્વસનતંત્ર ઉપરાંત, અન્ય આંતરિક સિસ્ટમોને અસર કરી શકે છે. જો તમને નબળાઈ, માથાનો દુખાવો, તાવ અથવા ઉધરસનો અનુભવ થાય તો તરત જ ડૉક્ટરની મુલાકાત લેવી શ્રેષ્ઠ છે.
ઉધરસની પૃષ્ઠભૂમિ સામે, વ્યક્તિને ચક્કર પણ આવી શકે છે.
શા માટે ચક્કર આવે છે?
ખાંસી વખતે તમને ખૂબ ચક્કર આવવાનું મુખ્ય કારણ શરદી પ્રકૃતિની પેથોલોજીની હાજરી છે, એટલે કે બ્રોન્કાઇટિસ. જો કે, ત્યાં અન્ય પરિબળો છે જે આ અપ્રિય સ્થિતિનું કારણ બની શકે છે.
સર્વાઇકલ સ્પાઇન, ઓટિટિસ, એપિલેપ્ટિક હુમલા, ડાયસ્ટોનિયા, મગજના ઓન્કોલોજી, સ્ટ્રોકમાં ઓસ્ટિઓકોન્ડ્રોસિસની હાજરીમાં ઉધરસ સાથે ચક્કર અથવા ચક્કર આવી શકે છે.
વિવિધ બાહ્ય પરિબળોના પ્રભાવને લીધે માથું ચક્કર આવી શકે છે, ઉદાહરણ તરીકે, નશો, અત્યંત નશાકારક અસરવાળા પદાર્થોનું સેવન, દવાઓનો ઉપયોગ, હવામાનમાં ફેરફાર, ગતિ માંદગી, અસ્વસ્થતાની સ્થિતિ જાળવવી, જે રક્ત પરિભ્રમણને અવરોધે છે અને લોહીના પ્રવાહને ઘટાડે છે. મગજમાંથી લોહી.
પરંતુ હજુ પણ, ઘણા ડોકટરો માને છે કે ઉધરસ અને ચક્કર વારંવાર બ્રોન્કાઇટિસ સાથે થાય છે. તેમની ઘટનાને ઘણા કારણો દ્વારા સમજાવી શકાય છે:
- સામાન્ય ઝેરની હાજરી, જે વાયરલ અથવા બેક્ટેરિયલ પેથોલોજીની હાજરીમાં પોતાને મેનીફેસ્ટ કરે છે.

ઉધરસ વ્યક્તિને રાત્રે ખલેલ પહોંચાડે છે, ઊંઘમાં ખલેલ પહોંચાડે છે અને ત્યારબાદ થાકને કારણે ચક્કર આવે છે.
- તાપમાનમાં વધારો, જે ઘણીવાર તીવ્ર શ્વસન વાયરલ બીમારી, ઈન્ફલ્યુએન્ઝા, ન્યુમોનિયા દરમિયાન જટિલતાઓની હાજરીમાં થાય છે.
- નબળી ભૂખને લીધે થતી નબળાઈ. આ લક્ષણ શરદી (શ્વાસનળીનો સોજો, ફલૂ, એઆરવીઆઈ) સાથે જોવા મળે છે.
- વનસ્પતિ-વેસ્ક્યુલર ડાયસ્ટોનિયા, જે વાયરલ ચેપી રોગના સંપર્કના પરિણામે પોતાને પ્રગટ કરે છે.
- રાત્રે વારંવાર ઉધરસ આવવાથી થાક, ઊંઘમાં તકલીફ.
- કફ સિન્ડ્રોમના ગંભીર હુમલા પછી મગજમાં વેસ્ક્યુલર સ્પાસમની ઘટના. આ સ્થિતિ ઘણીવાર ગંભીર માથાનો દુખાવો સાથે હોય છે જે ઝડપથી અદૃશ્ય થઈ જાય છે.
- બ્રોન્કોસ્પેઝમને કારણે ઓક્સિજન ભૂખમરોની હાજરીમાં માથું ખૂબ જ ચક્કર આવે છે.

ચક્કર એ થાકનું પરિણામ હોઈ શકે છે, જે બીમારીને કારણે ભૂખના અભાવને કારણે દેખાય છે
- પથારીમાં રહેવાનો લાંબો સમય, શારીરિક પ્રવૃત્તિનું અપૂરતું પાલન. વ્યક્તિ પથારીમાંથી ઉઠ્યા પછી, તેને ખૂબ ચક્કર આવવા લાગે છે, આ શરીરની સ્થિતિમાં ફેરફારને કારણે થાય છે.
- ચક્કર અને ગંભીર ઉધરસનો દેખાવ દવાઓના લાંબા સમય સુધી ઉપયોગને કારણે થઈ શકે છે.
ફ્લૂ પછી ચક્કર અને ઉધરસ
ફ્લૂ પછી, દર્દીને ચક્કર આવવા, કફ સિન્ડ્રોમ, નબળાઈમાં વધારો અને સામાન્ય અસ્વસ્થતા સહિત કેટલીક ગૂંચવણોનો અનુભવ થઈ શકે છે. દર્દી વારંવાર આ બધા લક્ષણોને વધુ પડતા કામ અથવા હવામાન પરિસ્થિતિઓમાં ફેરફારને આભારી છે.
ચિહ્નો એ પ્રથમ સંકેત છે કે તમારે તાત્કાલિક ડૉક્ટરની સલાહ લેવાની જરૂર છે.

ફ્લૂથી પીડિત લોકોને ઉધરસ અને ચક્કર આવી શકે છે.
જો કંઇ કરવામાં ન આવે તો, ગંભીર આરોગ્ય સમસ્યાઓ ઊભી થઈ શકે છે; શ્વસનતંત્રમાંથી પેથોલોજીકલ પ્રક્રિયા ઝડપથી અન્ય આંતરિક સિસ્ટમોમાં ફેલાઈ શકે છે.
ફલૂ પછી ઉધરસ અને ચક્કરની હાજરી કેટલાક ફેરફારો સૂચવી શકે છે:
- સૌ પ્રથમ, નબળી પ્રતિરક્ષા;
- આ લક્ષણો સૂચવે છે કે શ્વસનતંત્ર સંપૂર્ણપણે પુનઃપ્રાપ્ત થયું નથી;
- કદાચ દવાઓનો ઉપયોગ પાચનતંત્રમાં વિક્ષેપ તરફ દોરી ગયો;
- તે શક્ય છે કે વિટામિન્સના અપૂરતા સેવનને કારણે શરીરમાં ઘટાડો થાય છે.

ફલૂ પછી, વ્યક્તિની રોગપ્રતિકારક શક્તિ નબળી પડી જાય છે, જે જટિલતાઓમાં પરિણમી શકે છે.
શક્ય ગૂંચવણો
ફલૂ પછી ઉધરસ અને તીવ્ર ચક્કરની હાજરી એ મુખ્ય પરિબળો છે જે શરીરમાં ગૂંચવણો સૂચવે છે. ઈન્ફલ્યુએન્ઝાની પૃષ્ઠભૂમિ સામે, અન્ય ખતરનાક પેથોલોજીકલ પ્રક્રિયાઓનો વિકાસ થઈ શકે છે. બેક્ટેરિયલ જખમ શરીરમાં ઘણી વાર જોવા મળે છે. પરંતુ તે ચોક્કસપણે આ પેથોલોજીકલ પ્રક્રિયાઓ છે જે ખૂબ જ ખતરનાક બની શકે છે, અને કેટલીકવાર તે અંતર્ગત રોગ કરતાં વધુ ગંભીર હોય છે.
કફ સિન્ડ્રોમ અને ફ્લૂ પછી ચક્કર આવવા નીચેના ગંભીર પરિણામો સૂચવી શકે છે:
- ઇએનટી રોગોની હાજરી.
- મગજની બળતરા પ્રક્રિયા.
- ન્યુમોનિયા. આ રોગવિજ્ઞાનવિષયક પ્રક્રિયા ધ્યાન વગર આગળ વધે છે; સામાન્ય રીતે નીચા-ગ્રેડનો તાવ આવે છે, જે લાંબા સમય સુધી ટકી શકે છે.
- કાર્ડિયાક પ્રવૃત્તિની પેથોલોજીકલ પ્રક્રિયાઓ - પેરીકાર્ડિટિસ, મ્યોકાર્ડિટિસ.
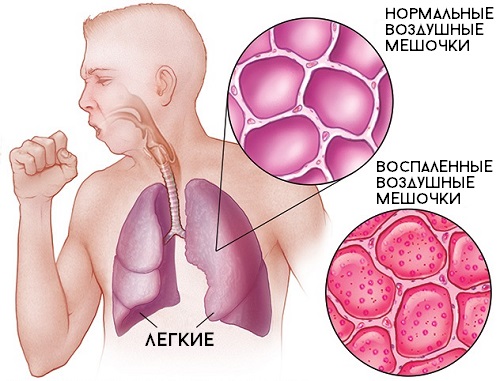
જો ફ્લૂની સારવાર પછી પણ તમને ચક્કર સાથે ઉધરસ રહે છે, તો આ ન્યુમોનિયા સૂચવી શકે છે
અતિરિક્ત લક્ષણો સાથે ચક્કર પણ આવી શકે છે:
- સતત હાયપોટેન્શનની ઘટના, જે દબાણમાં ઘટાડો દ્વારા પ્રગટ થાય છે.
- ચોક્કસ રીસેપ્ટર્સની પ્રવૃત્તિમાં એક વિકૃતિ જે અવકાશમાં સામાન્ય માનવીય અભિગમને સુનિશ્ચિત કરે છે.
- મગજમાં આવેગના વહન સાથે સમસ્યાઓ.
- મગજમાં રક્ત પરિભ્રમણની અવ્યવસ્થા.
પણ કફ સિન્ડ્રોમની હાજરી વિશે ભૂલશો નહીં. કેટલીકવાર શુષ્ક ઉધરસ છાતીના પોલાણમાં દબાણમાં વધારો કરી શકે છે, જે ક્ષતિગ્રસ્ત કાર્ડિયાક આઉટપુટનું કારણ બને છે. પરિણામે, મગજમાં રક્ત પરિભ્રમણની વિકૃતિ થાય છે, જે ચક્કર સાથે છે.
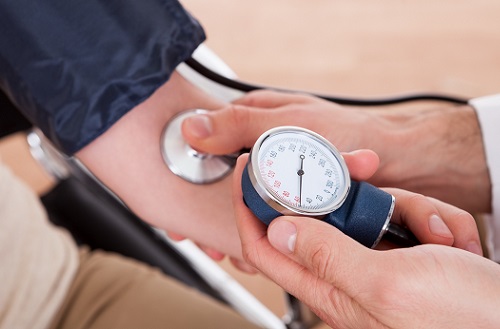
ચક્કર ઉપરાંત, વ્યક્તિ બ્લડ પ્રેશરમાં ઘટાડો અનુભવી શકે છે
ફલૂ પછી દેખાતી બીજી ગૂંચવણ પર ધ્યાન આપવું યોગ્ય છે - સિનુસાઇટિસ. આ રોગવિજ્ઞાનવિષયક પ્રક્રિયા સાથે, મજબૂત ઉધરસ પણ થાય છે, અને તમે ચક્કર અથવા નબળાઇ અનુભવી શકો છો.
જો તમે સમયસર આ રોગની સારવાર શરૂ ન કરો, તો સામાન્ય વહેતું નાક ગંભીર અને ખતરનાક રોગમાં ફેરવાઈ શકે છે.
ડાયગ્નોસ્ટિક લક્ષણો
જ્યારે ચક્કરના પ્રથમ લક્ષણો દેખાય ત્યારે તરત જ ડૉક્ટરની સલાહ લેવી સલાહભર્યું છે. આ પરિસ્થિતિઓ સંપૂર્ણપણે અલગ રોગોને ઉત્તેજિત કરી શકે છે, જે સ્વાસ્થ્ય માટે ખૂબ જોખમી હોઈ શકે છે. જ્યારે આ લક્ષણો દૂર થાય છે, ત્યારે પ્રક્રિયા પોતે જ વધુ ફેલાતી રહેશે, આંતરિક અવયવોને અસર કરશે. આ કારણોસર, મુખ્ય કારણને ઓળખવા અને તેને દૂર કરવાનું શરૂ કરવું જરૂરી છે.
પ્રથમ, ડૉક્ટરે નિદાન કરવું જોઈએ જે દર્દીની સામાન્ય સ્થિતિનું ચોક્કસ મૂલ્યાંકન કરશે અને હાલના રોગોને ઓળખશે.

ચક્કર સાથે ઉધરસના કારણો નક્કી કરવા માટે, પરીક્ષણો માટે રક્ત અને પેશાબનું દાન કરવું જરૂરી છે.
નિદાન કરતી વખતે, નીચેની પ્રક્રિયાઓ કરી શકાય છે:
- વિશ્લેષણ હાથ ધરે છે. ડૉક્ટર ચોક્કસપણે તમને રક્ત અને પેશાબનું દાન કરવા માટે રેફરલ આપશે.
- અલ્ટ્રાસાઉન્ડ. અલ્ટ્રાસાઉન્ડ પરીક્ષા કફ સિન્ડ્રોમ દરમિયાન રુધિરાભિસરણ વિકૃતિઓની હાજરી અથવા ગેરહાજરી નક્કી કરવામાં મદદ કરશે.
- મેગ્નેટિક રેઝોનન્સ ઈન્ટ્રોસ્કોપી કરી રહ્યા છીએ. તે ધ્યાનમાં લેવું યોગ્ય છે કે ઉધરસ, ચક્કર અને માથાનો દુખાવો સ્પષ્ટ રીતે એકબીજા સાથે સંકળાયેલા છે. આ પ્રક્રિયા હાથ ધરવાથી મગજમાં નાની સમસ્યાઓ પણ ઓળખવામાં મદદ મળશે, તેમજ તે વિસ્તાર શોધવામાં મદદ મળશે જેમાં ઉચ્ચારણ પીડાદાયક સંવેદનાઓ છે.
તમારા પોતાના પર ચક્કર સાથે કેવી રીતે વ્યવહાર કરવો
જો તીવ્ર ઉધરસ સાથે ચક્કર આવે છે, તો તરત જ ડૉક્ટરની સલાહ લેવી શ્રેષ્ઠ છે. તે શક્ય છે કે આ લક્ષણો ગંભીર રોગવિજ્ઞાન પ્રક્રિયાને કારણે થાય છે. કોઈ પણ સંજોગોમાં તમારે સ્વ-દવા ન કરવી જોઈએ, અન્યથા તમે તમારા સ્વાસ્થ્યને ગંભીર રીતે નુકસાન પહોંચાડી શકો છો.

જો વધુ પડતા કામના પરિણામે ચક્કર આવે છે, તો તમે તમારા ઇયરલોબ્સને મસાજ કરી શકો છો
પરંતુ કેટલીકવાર આ લક્ષણો સામાન્ય અસ્વસ્થતા, ઓક્સિજનની અછત અને અન્ય ખૂબ જ ખતરનાક કારણોથી થઈ શકે છે. આ કિસ્સામાં, તમે ઘરે નીચેની ભલામણોનો ઉપયોગ કરી શકો છો. તેઓ ચક્કર અને અન્ય અપ્રિય લક્ષણોની તીવ્રતા ઘટાડી શકે છે:
- ઓરડામાં સારી રીતે હવાની અવરજવર કરવાની સલાહ આપવામાં આવે છે, તાજી હવાના મોટા પ્રવાહની ખાતરી કરવી મહત્વપૂર્ણ છે;
- આગળ તમારે બેસવાની અથવા સૂવાની જરૂર છે;
- એક ઊંડો, ધીમો શ્વાસ અને શ્વાસ બહાર કાઢવામાં આવે છે, જ્યારે ત્રાટકશક્તિ એક ચોક્કસ બિંદુ પર હોવી જોઈએ;
- આ પછી, સક્રિય વિસ્તારોની માલિશ કરવામાં આવે છે - કાનની સપાટીની સપાટી, નસકોરાની નજીક અને નાકના પુલની ઉપર, ભમરની આંતરિક ધારની નજીક;
- સક્રિય બિંદુઓને તમારી આંગળીઓથી 5-6 મિનિટ સુધી મસાજ કરવામાં આવે છે.
લક્ષણો દૂર કરવા માટે, ડૉક્ટરની સલાહ લેવી વધુ સારું છે
જો ઝેર અને હાયપરથેર્મિયાના પરિણામે ચક્કર આવે છે, તો તે સામાન્ય રીતે રોગ દૂર થયા પછી અદૃશ્ય થઈ જાય છે. આ કિસ્સાઓમાં, ડૉક્ટર બળતરા વિરોધી અને એન્ટિપ્રાયરેટિક દવાઓનો ઉપયોગ સૂચવી શકે છે. ARVI અથવા ઈન્ફલ્યુએન્ઝાની હાજરીમાં, એન્ટિવાયરલ દવાઓનો ઉપયોગ સૂચવવામાં આવે છે. જો બેક્ટેરિયલ ચેપ થાય છે, તો એન્ટિબાયોટિક્સનો ઉપયોગ કરવામાં આવે છે.
ચક્કર સાથે સૂકી ઉધરસ માટે, કફની અસર સાથે દવાઓનો ઉપયોગ કરવાની ભલામણ કરવામાં આવે છે. આમાં વિવિધ હર્બલ ઘટકો સાથેના ઉત્પાદનોનો સમાવેશ થાય છે - માર્શમોલો, લિકરિસ. તેઓ ઉધરસને વધુ ઉત્પાદક બનાવે છે અને વાસોસ્પેઝમ અટકાવે છે.
પરંતુ કોઈ પણ સંજોગોમાં, બધી દવાઓ ફક્ત ડૉક્ટર દ્વારા સૂચવવામાં આવવી જોઈએ. તે પરિબળોને આધારે પસંદ કરવામાં આવે છે જે ઉધરસ, ચક્કર અને અન્ય ફરિયાદોનું કારણ બને છે. જો તમને ખબર નથી કે આ લક્ષણોનું કારણ શું છે, તો તમારે સ્વ-સારવાર ન કરવી જોઈએ. ફાયદાને બદલે, તમે તમારા સ્વાસ્થ્યને નુકસાન પહોંચાડી શકો છો.
વિડિઓમાં ચક્કર વિશે વધુ માહિતી:






