Ce este o formațiune solidă chistică a glandei tiroide? Chist la femei: ce este?
28423 0
Masele hepatice sunt diagnosticate din ce în ce mai des, ceea ce se explică și prin răspândirea tehnicilor imagistice moderne precum CT.
În cele mai multe cazuri, tumorile hepatice nu sunt canceroase și uneori nici măcar nu necesită tratament. Cu toate acestea, formațiunile găsite în ficat nu trebuie luate cu ușurință.
În clinicile din SUA, astfel de boli sunt tratate de echipe multidisciplinare speciale de medici, inclusiv radiologi, hepatologi (specialişti în boli hepatice), oncologi şi chirurgi.
Formațiunile benigne din ficat sunt de obicei împărțite în solide și chistice.
Formațiuni solide în ficat
1. Hemangiom hepatic.
Hemangioamele sunt cele mai frecvente tumori hepatice benigne. Sunt mai frecvente la femei și pot depinde de nivelurile hormonale. Simptomele unui hemangiom pot include durere (de obicei pentru tumori mai mari de 6 cm) din cauza presiunii asupra structurilor adiacente. Sângerarea este rară. Diagnosticul se face folosind CT sau RMN. Pentru hemangiomul asimptomatic, indiferent de mărime, medicii americani de obicei nu recomandă nicio intervenție. Pentru tumorile simptomatice - rezecție chirurgicală (înlăturare).2. Hiperplazia nodulară focală (FNH).
Hiperplazia nodulară focală (nodulară) este a doua cea mai frecventă tumoare benignă din ficat. De obicei, nu provoacă simptome, nu se dezvoltă în cancer și nu este asociat cu un risc de ruptură. FNH simptomatică este de obicei mare și provoacă compresia structurilor adiacente. Parametrii de laborator sunt adesea normali, iar formarea este confirmată radiologic. Uneori se recomandă o biopsie. Îndepărtarea chirurgicală este indicată numai atunci când formațiunea deranjează pacientul sau diagnosticul este pus în discuție.3. Adenom hepatic.
Adenoamele hepatice sunt destul de rare și există o asociere foarte puternică cu utilizarea contraceptivelor orale. Adenoamele mari pot provoca durere, disconfort și o senzație de greutate. Alte simptome includ greață, vărsături și febră. Tumorile mari pot provoca sângerări (40%) și devin maligne în aproximativ 10% din cazuri. RMN este utilizat pentru diagnostic, uneori este necesară o biopsie.Dacă tumora a fost cauzată de luarea de contraceptive orale, atunci tratamentul constă în întreruperea COC urmată de monitorizare. Medicii americani recomandă înlăturarea tuturor adenoamelor în cazul în care malignitatea (degenerarea malignă) nu poate fi exclusă.
4. Modificări grase focale.
Modificările grase focale (FFC) apar mai des la pacienții care au antecedente de diabet, obezitate, hepatită C sau malnutriție severă. FFC poate fi asimptomatică, adică nu deranjează în niciun fel pacientul. Aceste formațiuni sunt diagnosticate folosind RMN și, uneori, este prescrisă o biopsie. Tratamentul specific nu este de obicei necesar.5. Hiperplazia regenerativă nodulară.
Hiperplazia regenerativă nodulară a ficatului este foarte apropiată de hiperplazia nodulară focală. Poate provoca simptome asociate cu compresia structurilor adiacente. Apare în boli autoimune, cum ar fi artrita reumatoidă. În unele cazuri, se poate dezvolta în carcinom hepatocelular (cancer).Formațiuni chistice în ficat
Experții americani recomandă împărțirea maselor chistice din ficat în două mari categorii: infecțioase și neinfecțioase.Formațiuni chistice neinfecțioase în ficat:
1. Chistul căii biliare comune.
Un chist al căii biliare comune este un fel de expansiune a căii biliare a ficatului. Poate fi congenital sau se poate dezvolta în timpul vieții. În acest din urmă caz, este detectat în principal întâmplător. Dacă un chist comun al căilor biliare provoacă simptome, acestea pot include durere, greață, vărsături, febră și icter. Rareori, inflamația ficatului și ciroza pot apărea ca urmare a obstrucției cronice a căilor biliare.Într-o boală ereditară foarte rară, sindromul Caroli, se pot observa și dilatarea canalelor sub formă de pungă. Diagnosticul necesită imagistică și o biopsie a căii biliare pentru a exclude cancerul. Tratamentul este chirurgical.
2. Chist hepatic simplu.
Un chist hepatic simplu este o formațiune goală, în mare parte unică, plină cu lichid. Un chist simplu poate fi prezent încă de la naștere și rămâne nediagnosticat până la vârsta de 30-40 de ani. Uneori, un chist provoacă simptome: durere, disconfort, senzație de plenitudine. Diagnosticat radiologic. Chisturile simptomatice pot fi tratate prin marsupializare (taierea si golirea continutului chistului), uneori necesitand rezectie partiala a ficatului.3. Boala polichistică a ficatului (PCLD).
Boala polichistică a ficatului este o boală moștenită care poate fi asociată cu formațiuni chistice la nivelul rinichilor. Majoritatea pacienților nu prezintă simptome, iar testele de laborator sunt normale. Chisturile hepatice sunt numeroase și tind să crească lent. Simptomele sunt similare cu un chist hepatic simplu. Scanarea cu ultrasunete și CT identifică în mod fiabil aceste formațiuni.În Statele Unite, au fost dezvoltate de mult timp teste genetice care detectează PCLD și ajută la consilierea genetică pentru cupluri. Tratamentul bolii hepatice polichistice este același ca și pentru chisturile simple. Dacă este necesar, pacienții sunt trecuți pe o listă de așteptare pentru un transplant de ficat sau rinichi dacă aceste organe sunt prea afectate.
Formațiuni chistice infecțioase în ficat:
1. Abces hepatic.
Abcesul hepatic este de origine bacteriană. Există multe situații în care o infecție bacteriană poate pătrunde în ficat și poate provoca un abces. Procesele patologice din interiorul căilor biliare, care sunt însoțite de obstrucția lor, sunt responsabile pentru majoritatea cazurilor de formare a abceselor la nivelul ficatului.Alte cauze posibile: infecții abdominale, leziuni hepatice, anumite tipuri de terapie pentru cancer hepatic (TACE, RFA). În plus, infecțiile de la locuri îndepărtate (infectii dentare sau endocardită) pot ajunge la ficat și pot provoca un abces. Potrivit medicilor americani, în 55% din cazuri cauza exactă a abcesului nu poate fi determinată. Simptomele unui abces hepatic includ febră, frisoane, greață, vărsături, dureri abdominale și pierderea poftei de mâncare. O complicație gravă este ruptura abcesului. Tratament: antibioticoterapie, chirurgie.
Abcesele amibiene sunt frecvente la persoanele cu sistem imunitar slab, malnutriție sau cancer. Înainte de formarea unui abces hepatic, simptomele intestinale sunt observate la mai puțin de 1/3 dintre pacienți. Simptomele unui abces includ febră, durere severă și icter ușor (8%). Testul 95% pentru anticorpi este pozitiv. Când se pune un diagnostic, se utilizează CT sau ultrasunete. Tratament: controlul infecției, uneori aspirarea abcesului, tratament chirurgical.
Cu un chist hidatic al ficatului, pacientul poate experimenta durere și o senzație de greutate. Durerea este de obicei observată atunci când chistul se infectează sau se rupe. Unii pacienți prezintă o reacție alergică acută atunci când se rup.
Chisturile hidatice sunt diagnosticate radiologic. În Statele Unite, testele de sânge pentru anticorpi sunt utilizate pe scară largă pentru a confirma invazia. Tratamentul include chimioterapie (mebendazol și albendazol) și intervenții chirurgicale (drenaj sau excizie radicală).
Constantin Mokanov
Majoritatea tumorilor renale sunt întâlnite în practică ca descoperiri incidentale, dintre care unele sunt carcinom cu celule renale. Scopul diagnosticului este de a face diferența între tumorile renale benigne și maligne, deși în multe cazuri acest lucru nu este posibil.
Acest articol discută constatările radiologice caracteristice tumorilor renale benigne și maligne.
Algoritm de analiză pentru detectarea formării rinichilor:
- determina formarea chistica sau nu?
- dacă această formațiune nu este chistică, determinați dacă există incluziuni macroscopice de grăsime, care este mai în concordanță cu angiomiolipom.
- excludeți cancerul de rinichi mascalat ca un atac de cord sau o infecție la pacienții cu diverse manifestări clinice.
- exclude limfomul sau boala renală metastatică. Metastazele la rinichi (mai puțin de 1%) și afectarea rinichilor în limfom (0,3%) sunt rare și indică răspândirea totală a bolii.
De multe ori te vei confrunta cu faptul ca dupa efectuarea acestui algoritm nu vei ajunge la un diagnostic final, dar pe primul loc al seriei diferentiale se afla carcinomul renal.
Apoi evaluați imaginile CT și RMN și răspundeți la întrebarea ce este mai în concordanță cu o masă renală benignă și ce cu una malignă, distingând din acest grup semnele unei tumori de grad scăzut și a unui carcinom cu celule renale de grad înalt.

Formație hiperdensă pe CT fără contrast.
O formațiune cu o densitate mai mare de 70HU pe o imagine CT nativă (fără contrast) este un chist hemoragic. Chisturile hemoragice pot avea și o densitate mai mică de 70HU, dar în acest caz formațiunile trebuie monitorizate pe imagini post-contrast. Dacă nu există o îmbunătățire a contrastului pe imaginile post-contrast, atunci originea chistică a formațiunii este confirmată.
Incluziuni de grăsime.
Includerea macroscopică a grăsimii în formarea rinichilor cu o densitate de 20HU este un semn clar al angiomiolipomului. Secțiunile subțiri sunt mai bune pentru studiile de densitate. Din păcate, 5% dintre angiomiolipomi nu conțin grăsime macroscopică. Aspectul CT al acestor angiomiolipomi nu se distinge de carcinomul cu celule renale. Destul de ciudat, carcinomul cu celule renale, în unele cazuri, conține și grăsimi. Atunci când în masa renală sunt incluse grăsimi și calcificări, diagnosticul diferențial ar trebui să încline spre carcinomul cu celule renale.
Câștig discutabil
Îmbunătățirea îndoielnică a pseudo-imbunătățirii 10-20HU în chist ca urmare a durității crescute a radiațiilor. RMN-ul în aceste cazuri este o metodă excelentă în diagnosticul diferenţial. Amplificarea discutabilă este, de asemenea, caracteristică carcinomului cu celule renale papilare, care are o intensificare scăzută și este o tumoare mai puțin agresivă decât carcinomul cu celule clare.
Armare omogenă
Amplificarea omogenă, precum și atenuarea (>40 HU) pe filmele native este mai caracteristică angiomiolipomului cu conținut scăzut de grăsimi, deși carcinomul cu celule renale nu poate fi exclus.
Câștig puternic
Se observă o îmbunătățire puternică în carcinomul cu celule clare, angiomiolipoamele cu conținut scăzut de grăsimi și oncocitoamele. Carcinomul cu celule clare este mai frecvent decât oncocitomul și angiomiolipoma cu conținut scăzut de grăsimi, astfel încât diagnosticul de carcinom se face mai des, mai ales în cazurile în care formarea este eterogenă și de dimensiuni mari.
RMN pentru mase renale
Semnalul hiperintens pe imaginile ponderate T1 este de obicei vizualizat în chisturile hemoragice sau chisturile cu conținut de proteine, precum și în angiomiolipomi care conțin grăsime extracelulară macroscopică.
Dacă grăsimea este în interiorul celulei, atunci nu va exista semnal hiperintens pe imaginile T1, semnalul va scădea la imaginile în afara fază, ceea ce nu este tipic pentru angiomiolipom, dar mai tipic pentru carcinomul cu celule renale cu celule clare.
RMN-ul este mai sensibil decât CT în determinare formarea chistică, iar RMN-ul este indicat pentru diferențiere dacă pe CT se detectează pseudo-amplificare.
Pe T2, un semnal hipointens este mai caracteristic carcinomului renal papilar și într-o măsură mai mică angiolipomului cu conținut scăzut de grăsimi.
Pe T2, un semnal hiperintens este caracteristic carcinomului cu celule clare, dar semnul nu este specific, deoarece în oncocitoame apar modificări similare.
Pe baza imaginilor RMN, este la fel de dificil ca pe baza imaginilor CT să spunem fără ambiguitate despre benignitatea și malignitatea procesului.

Dimensiunea și forma formațiunii.
O altă modalitate de a evalua formațiunile solide de rinichi este de a evalua forma formațiunii. Formațiunile solide sunt împărțite în formațiuni sferice și în formă de fasole.
Formațiunile în formă de minge sunt cele mai frecvente formațiuni ale rinichilor. Aceste formațiuni sunt adesea extinse și deformează conturul organului. Reprezentanții tipici ai formațiunilor sferice sunt oncocitomul și carcinomul cu celule renale.
Formațiunile în formă de fasole nu deformează conturul rinichiului și sunt „încorporate” în parenchimul organului.
Leziunile în formă de fasole sunt mai greu de detectat și de obicei nu sunt vizualizate pe CT fără contrast.
Vă rugăm să rețineți că există multe capcane în diagnosticarea diferențială a formațiunilor sferice și în formă de fasole.

Formațiuni în formă de fasole.
Semnele radiologice ale leziunilor în formă de fasole nu sunt de obicei specifice. Acest fenomen este vizibil dacă acordați atenție asemănării formațiunilor prezentate în figură. Diagnosticul diferențial se bazează de obicei pe date clinice și, în consecință, pe date imagistice.
Formația care infiltrează rinichiul în centru la un pacient în vârstă corespunde carcinomului cu celule tranziționale al rinichiului. O masă renală cu infiltrare centrală la un pacient tânăr cu un sept în formă de semilună în interior este mai în concordanță cu carcinomul renal medular. Formațiunile multifocale și bilaterale sau difuze ale rinichilor în combinație cu limfadenopatie, precum și cu implicarea altor organe în procesul patologic, sunt caracteristice limfomului.
Leziunile renale multifocale și bilaterale sunt caracteristice tumorilor maligne, în special metastazele. La pacienții cu un tablou clinic caracteristic unei infecții, desigur, pielonefrita trebuie suspectată mai întâi. Infarctul renal se caracterizează printr-o leziune a rinichiului în formă de pană.

Dimensiunea educației.
Dimensiunea tumorii este cel mai important indicator al malignității tumorii, împreună cu evaluarea histologică a diferențierii tumorii.
Riscul de metastaze depinde de dimensiunea tumorii.
Dacă dimensiunea tumorii este mai mică de 3 cm, riscul de metastază este neglijabil.
Majoritatea tumorilor renale au, de obicei, o dimensiune mai mică de 4 cm. Multe dintre aceste tumori sunt carcinom cu celule renale slab diferențiate, tumori maligne sau benigne nedureroase.
Formațiunile cu dimensiuni cuprinse între 1 și 2 cm, care au fost îndepărtate chirurgical, au fost benigne în 56% din cazuri. 13% din formațiunile care măsoară de la 6 la 7 cm sunt doar benigne.
Carcinom cu celule renale. Carcinom cu celule clare de rinichi.
Carcinomul cu celule renale este o leziune sferică tipică. Carcinomul cu celule renale este o constatare aleatorie identificată la pacienții care s-au prezentat cu plângeri care nu au legătură cu patologia sistemului urinar.
Incidenta maxima este de 60-70 de ani. Carcinomul cu celule renale este asociat cu sindroame ereditare precum sindromul Hippel-Lindau, scleroza tuberoasă și Birt-Hogg-Dubet.
Cel mai frecvent subtip de carcinom renal este carcinomul renal cu celule clare, urmat de carcinomul papilar și cromofob. Carcinomul medular și chistic multilocular cu celule renale sunt extrem de rar.

Carcinom cu celule clare.
Carcinomul renal cu celule clare reprezintă 70% din cancerele renale.
Această tumoare este adesea mare și crește din cortexul renal. Carcinomul cu celule clare este o leziune hipervasculară cu conținut eterogen, rezultată din necroză, hemoragie, calcificare sau formare în chisturi. În cazuri rare, carcinomul cu celule renale conține grăsime extracelulară, iar o leziune care conține grăsime și calcificări ar trebui considerată carcinom cu celule renale.

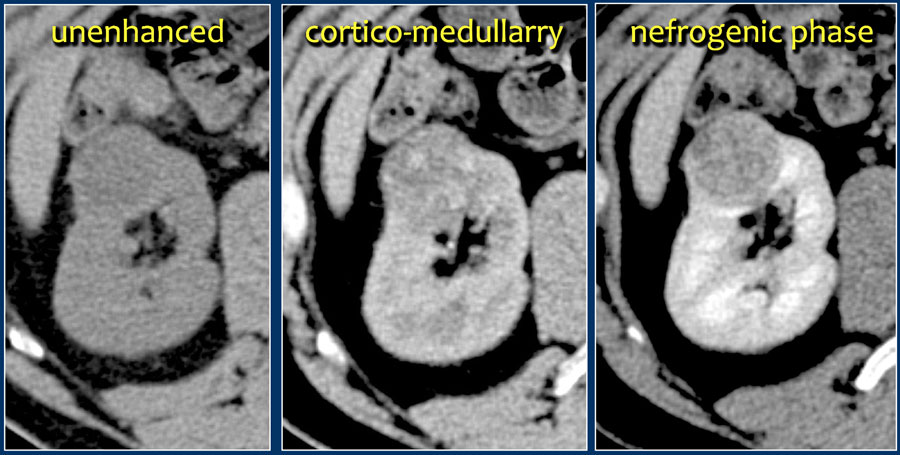
O trăsătură caracteristică a carcinomului cu celule clare este îmbunătățirea semnificativă a fazei corticomedulare.
Deși dificultățile apar atunci când formațiunea este de dimensiuni mici și este localizată în cortexul renal, care este, de asemenea, bine contrastat.
Prin urmare, faza nefrografică pentru formațiuni de o astfel de localizare și dimensiune este cea mai importantă pentru evaluare, deoarece parenchimul contrastează mai omogen și mai puternic decât tumora, ceea ce este clar vizibil în imaginile de mai jos.
La RMN, carcinomul cu celule clare este vizualizat ca o leziune hipointensă pe T1 și hiperintensă pe T2. De regulă, carcinomul cu celule renale nu are grăsime extracelulară, ceea ce, în consecință, îl deosebește de angiomiolipom. Deși în 80% din cazurile de carcinom cu celule clare există grăsime intracelulară, ceea ce duce la o scădere a semnalului pe faza opusă T1 comparativ cu imaginile în fază. În aceste situații, nu trebuie concluzionat că grăsimea este extracelulară, ceea ce este mai tipic pentru angiomiolipom. Boala Von-Hippel-Lindau este asociată cu dezvoltarea carcinomului renal cu celule clare, adesea multifocal și bilateral. Pacienții cu carcinom cu celule clare au o rată de supraviețuire la 5 ani, care este un prognostic mai rău decât pacienții cu carcinom papilar și cromofob.
Aproximativ 5% din toate carcinoamele cu celule clare au un model de creștere infiltrativă. În ciuda faptului că aceasta este doar o mică parte din toate carcinoamele cu celule renale, nu trebuie să uităm de ele atunci când construim o serie diferențială de formațiuni de rinichi în formă de fasole cu un tip de creștere infiltrativă. Carcinoamele cu celule renale infiltrative sunt agresive și hipervasculare, modificând arhitectura internă a rinichiului dar nu contururile externe, iar modificările pelvisului sunt similare cu cele ale carcinomului cu celule tranziționale de rinichi.

Carcinom papilar cu celule renale
Carcinomul papilar cu celule renale apare în 10-15% din toate cazurile de carcinom cu celule renale. Aceste formațiuni sunt adesea omogene și hipovasculare, deci asemănătoare cu chisturile. Spre deosebire de carcinomul cu celule clare cu contrast, diferența de densitate a tumorii înainte și după contrast este de numai 10-20HU. Carcinoamele cu celule renale papilare mari pot fi eterogene, ducând la hemoragii, necroze și calcificări.
La RMN, aceste formațiuni dau un semnal izo-hipointens pe T1 și un semnal hipointens pe T2. Incluziunile de grăsime macroscopice sunt mai frecvente în cazul calcificărilor.
Leziunile sunt de obicei bilaterale și multifocale, care la rândul lor sunt mult mai frecvente în comparație cu alte carcinoame renale. Rata de supraviețuire la 5 ani este de 80-90%.

Carcinom cu celule renale cromofob
5% din carcinoamele cu celule renale de tip cromofob RCC.
Aceasta este o formațiune solidă, puternic limitată și uneori lobulată.
Această formațiune are o structură similară cu oncocitomul prin aceea că un sept sau un model cu o structură radială este vizualizat în centru, astfel încât nu poate fi distins de oncocitom prin vizualizare, deși este dificil și din punct de vedere histologic.
În contrast, carcinomul cu celule renale cromofob este adesea omogen și mai puțin intens decât carcinomul renal cu celule clare.
Prognosticul SCC cromofob este similar cu cel al SCC papilar și este egal cu supraviețuirea la 5 ani în 80-90% din cazuri.

Sindromul Birt–Hogg–Dubé este o tulburare genetică autozomal dominantă rară cauzată de o mutație a genei FLCN și care se manifestă prin dezvoltarea de tumori benigne ale foliculilor de păr (fibrofoliculi), chisturi la plămâni și un risc crescut de cancer renal (cromofob renal). carcinom) și cancer de colon.

Stadializarea carcinomului cu celule renale.
Carcinomul cu celule renale se poate răspândi în fascia renală și glandele suprarenale, vena renală și vena cavă.
Atunci când planifică o operație, este important ca chirurgul să știe dacă există un tromb în vena cavă inferioară. Acest lucru este important în situațiile în care trombul s-a ridicat deasupra diafragmei, atunci este necesar să se planifice manipulări împreună cu chirurgul toracic.

Mai jos este un pacient cu carcinom renal în stadiul T4.

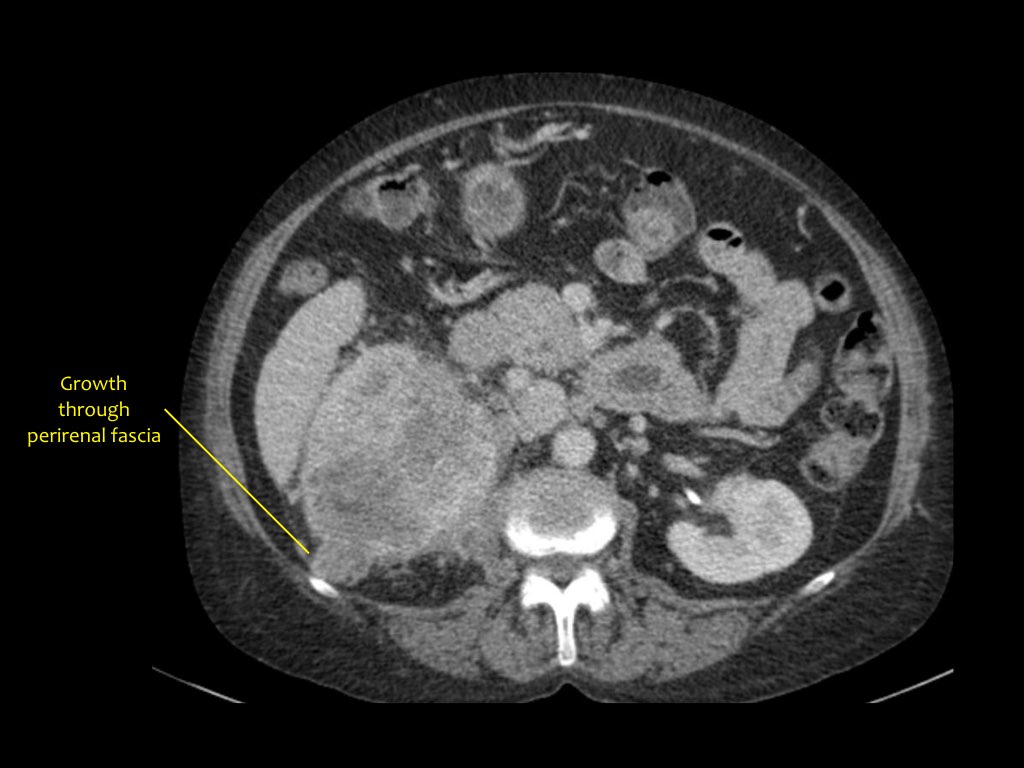



Tromboza venoasă
RMN coronal arată tromboză tumorală extinzându-se în vena cavă inferioară. În acest caz, veți avea nevoie de ajutorul unui chirurg toracic.

Metastaze
25% dintre pacienții cu carcinom renal au metastaze.
Locațiile tipice sunt plămânii, ficatul, ganglionii limfatici și oasele.
Locurile mai puțin frecvente includ pancreasul, glandele suprarenale, rinichiul contralateral, mezenterul intestinului subțire, peretele abdominal și creierul.

Imaginea prezintă un pacient cu metastaze în pancreas.
Angiomiolipom
Angiomiolipoma renală este cea mai frecventă tumoră solidă benignă a rinichilor, aparținând grupului de tumori mezenchimale, care constă din țesut adipos și muscular neted, precum și din celule epiteliale și vase de sânge. Pe CT și RMN, principala caracteristică a angiomiolipomului este includerea grăsimii macroscopice. Pe CT, angiomiolipoma este vizualizată ca o formațiune cu contururi clare, o structură eterogenă, localizată în cortexul rinichiului și cu incluziuni adipoase de 20HU sau mai puțin. Calcificările și necrozele în angiolipom sunt extrem de rare. Prezența grăsimii în combinație cu calcificări în masă ar trebui să sugereze carcinom cu celule renale. Vasele și componenta musculară a formațiunii sunt de obicei contrastate.

angiomiolipom multiplu
De obicei, angiomiolipoma este o formațiune mică unilaterală care nu se manifestă clinic și este mai des o descoperire incidentală.
În 10-20% din cazuri, angiomiolipoamele sunt multiple și bilaterale, ceea ce este mai frecvent la pacienții cu scleroză tuberoasă.

Hemoragie în angiomiolipom.
Tendința la hemoragie în angiomiolipom se explică printr-un număr mare de vase patologice, care se manifestă clinic prin durere acută. Riscul de hemoragie crește odată cu dimensiunea leziunii.

Embolizarea a fost efectuată pentru a opri sângerarea.

Se recomandă embolizarea preventivă pentru tumori mai mult 4 cm, uniform pacienţi a căror tumoră nu se manifestă clinic. Observați vasele dilatate ale rinichiului stâng.

În 5% dintre angiomiolipomi, grăsimea nu este vizualizată pe CT. Grăsimea este greu de găsit din cauza hemoragiei în organ sau formarea conține o cantitate minimă de grăsime. La RMN, grăsimea macroscopică produce un semnal scăzut pe imaginile cu grăsimi suprimate. Grăsimea microscopică sau intracelulară se manifestă printr-o scădere a semnalului pe faza opusă T1 în comparație cu imaginile în fază T1, care este specifică nu numai pentru angiomiolipom, ci și pentru carcinomul cu celule clare. În carcinomul cu celule renale, grăsimea este adesea intracelulară și, prin urmare, este puțin probabil să fie vizualizată pe CT.
oncocitom
Oncocitomul este al doilea cel mai frecvent benignă fund de sare formarea rinichilor. 3-7% din toate tumorile solide de rinichi sunt oncocitoame.
Oncocitomul este o tumoră cu contururi clare, se caracterizează printr-o îmbunătățire omogenă post-contrast, precum și un sept în partea centrală, care nu diferă de necroza centrală a carcinomului renal, prin urmare oncocitomul este cel mai frecvent îndepărtat benign renal. tumora.

Calcificare în oncocitomrar vizualizate.
Tumora este de obicei solitara, cu diametrul de 2-12 cm, dar poate fi multifocaleși bilateral.
În mai puțin de 10% din cazuri, oncocitom și cromofob carcinom cu celule renale se intampla simultan.

Carcinom cu celule tranziționale
Carcinomul cu celule tranziționale (TCC), cunoscut și sub denumirea de carcinom urotelial, apare din celulele epiteliale care căptușesc tractul urinar.
Cea mai frecventă localizare a carcinomului cu celule tranziționale de rinichi este în pelvisul renal, ca o tumoare slab diferențiată și superficială care crește focal intraluminal în pelvisul renal.
Aproximativ 15% din carcinoamele cu celule tranziționale au un model de creștere infiltrativ mai agresiv, favorizând modificări ale arhitecturii organului și ale sinusului renal și parenchimului renal adiacente fără a modifica conturul renal.
TCC este o formațiune tipică în formă de fasole.
Incidența atinge vârfurile în grupa de vârstă 60-70 de ani și este de două ori mai frecventă la bărbați decât la femei.
Factorii de risc includ fumatul, substanțele cancerigene chimice, ciclofosfamida și utilizarea excesivă a medicamentelor pentru durere, în special în cazul utilizării pe termen lung a fenacetinei. 
Carcinomul cu celule tranziționale este dificil de detectat pe CT nativ.
Faza nefrografică este faza optimă pentru a diferenția între parenchimul renal normal și carcinomul cu celule tranziționale.
În faza excretorie se vizualizează clar modificările patologice ale pelvisului: dilatarea cupelor, întinderea cupei de către tumoră. Carcinomul cu celule tranziționale al rinichiului crește adesea în retroperitoneu și, de asemenea, metastazează la ganglionii limfatici regionali, plămâni și oase.
Carcinomul cu celule tranziționale este o tumoră cu o rată mare de recurență și, prin urmare, necesită o urmărire atentă. Pentru carcinomul cu celule tranziționale, biopsia percutanată nu este recomandată deoarece există riscul de diseminare.
Limfom
Rinichiul este cel mai frecvent loc extraganglionar pentru limfom, în special limfomul non-Hodgkin. Rinichii, ca locație primară, sunt extrem de rar afectați.
Limfomul renal este vizualizat ca formațiuni multiple slab contrastante, dar și ca o tumoare retroperitoneală care crește în rinichi și/sau țesuturi moi care înconjoară rinichii.
Nefromegalia este rezultatul infiltrării difuze în interstițiul renal, cel mai adesea întâlnită în limfomul Burkitt (un limfom non-Hodgkin de grad foarte înalt care provine din limfocitele B și tinde să se răspândească dincolo de sistemul limfatic).

Imaginea prezintă afectarea renală bilaterală și implicarea osoasă la un pacient cu limfom cu celule B.
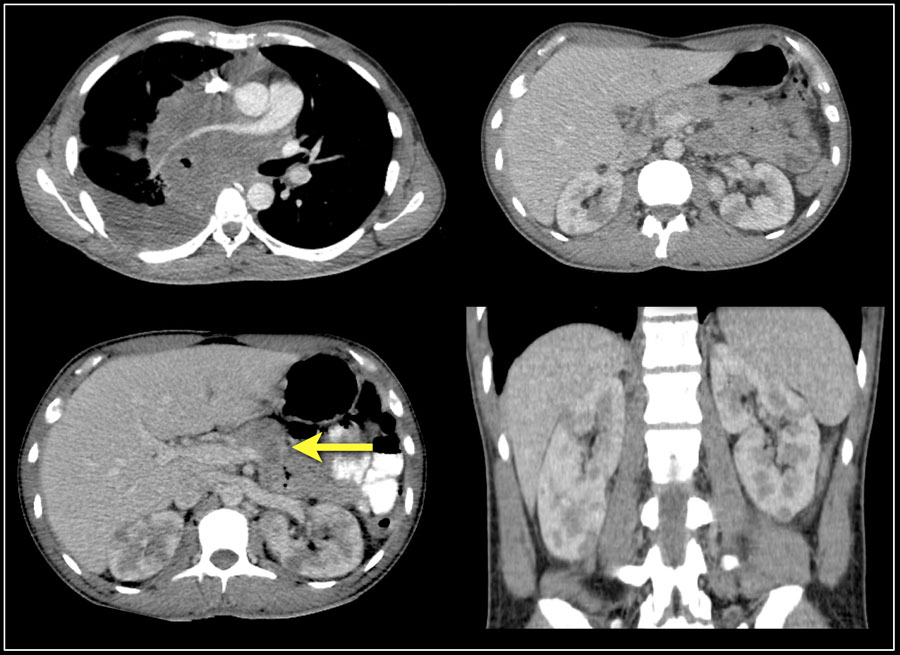
Iată un alt pacient cu limfom localizat în mediastin, pancreas (săgeată) și ambii rinichi.
Mărirea difuză a ambilor rinichi la un pacient cu limfom.
Continuați să vizualizați PET-CT.

PET-CT arată afectarea difuză a rinichilor și implicarea ganglionilor limfatici periaortici (săgeți).

Metastaze
Următoarele tumori primare metastazează cel mai adesea la rinichi: tumori ale plămânilor, sânului, tractului gastrointestinal și melanomului. Tumorile de mai sus metastazează de obicei la rinichi în stadii târzii. Adesea, metastazele la rinichi sunt vizualizate ca o singură formațiune, care este dificil de distins de carcinomul cu celule renale. În aceste cazuri, biopsia percutanată vine în ajutor.

Metastazele renale sunt de obicei leziuni mici, multifocale bilaterale, cu un model de creștere infiltrativ. Masele au contrast moderat, mult mai mari decât parenchimul renal normal. Metastazele pot fi, de asemenea, „hipervasculare” în melanom și uneori în cancerul de sân.
Imaginea pacientului prezintă mai multe metastaze renale.

Observați trombul tumoral în vena renală stângă.
Se prezintă un pacient cu cancer pulmonar.
Metastaze la rinichiul stâng și metastaze multiple la ganglionii limfatici (săgeți).
Dacă nu ar exista antecedente, ar fi dificil de diferențiat de carcinomul renal cu metastaze la ganglionii limfatici.

Infecţie
La imagistică, imaginea pielonefritei sau a unui abces renal este similară cu cea a unei tumori, astfel încât rezultatele anamnezei, examinării și altor date clinice ajută radiologul să pună diagnosticul corect. În cazul prezentat, formațiunile hipodense sunt vizualizate în ambii rinichi. Dacă diagnosticul se bazează numai pe date de imagine, atunci se sugerează următoarea serie diferențială: pielonefrită, limfom sau metastază.
Acest pacient a fost internat cu plângeri de durere în lateral și antecedente de leziuni inflamatorii ale tractului urinar; pacienta a avut și antecedente negative de cancer, deci diagnosticul a fost pielonefrită.
Scanarea CT după 4 luni arată rinichi normali. În prima imagine, tabloul patologic se datorează pielonefritei multifocale.

Abcesul renal este o complicație a pielonefritei acute. Acești pacienți au de obicei febră, durere și antecedente de infecție a tractului urinar.
Pe CT, abcesul este vizualizat ca o formațiune hipodensă omogenă nespecifică sau un complex de formațiuni chistice.

Un abces renal poate fi, de asemenea, vizualizat ca o formațiune cu un perete îngroșat, care contrastează neuniform cu germinația în țesutul perinefric.
La pacienții cu un tablou clinic atipic și o formare de complex chistic cu invazie în țesutul perinefric, carcinomul cu celule renale trebuie inclus în lista diferențială.

Acest pacient a prezentat de obicei dureri de flancul drept și modificări de laborator în concordanță cu o infecție a tractului urinar.
Imaginea ecografică vizualizează un focar hipoecogen cu o incluziune hiperecogenă, care corespunde unei incluzii fluide.
Diagnosticul este un abces.

Pielonefrita xantogranulomatoasă.
Pielonefrita xantogranulomatoasă (XP) este o formă agresivă de nefrită interstițială, inclusiv procese purulent-distructive și proliferative în rinichi cu formarea de țesut granulomatos. Adesea, patologia este asociată cu urolitiază, ceea ce duce la dilatarea suplimentară a cupei. În astfel de situații, rinichiul este adesea mărit difuz, mai rar segmentar.

Rinichii măriți sunt prezenți în toate cazurile de pielonefrită xantogranulomatoasă și examenul macroscopic evidențiază incluziuni adipoase. Mai jos este un alt caz de pielonefrită xantogranulomatoasă. Pacientul prezintă distrugerea rinichiului drept, calculi multipli și proliferarea țesutului fibros și adipos. Această scanare CT este foarte asemănătoare cu liposarcomul.

Atac de cord
Infarctul renal apare de obicei ca urmare a tromboembolismului.
Manifestările clinice frecvente sunt durerea acută de flanc și hematuria.
În perioada acută, pe CT se vizualizează o zonă în formă de pană cu contrast slab, ceea ce corespunde stadiului târziu al atrofiei.
Când rinichiul este complet ischemic, organul este vizualizat ca mărit în dimensiune și slab contrastat. Deși contrastul slab este posibil de-a lungul periferiei exterioare a organului datorită alimentării cu sânge a rinichilor prin colaterale. Acest fenomen se numește simptomul jantei.

Este prezentat un alt caz de infarct renal.

Pacient cu infarct de rinichi și splină ca urmare a embolizării sistemice multiple.

Capcane la examinarea rinichilor
Pseudo Câștig.
După contrast, se poate observa o pseudo-amplificare, care este unul dintre capcanele atunci când se evaluează masele renale. După cum am menționat mai devreme, diferența de densitate a formării dintre imaginile native și cele post-contrast este de până la 20HU, care poate fi percepută ca un chist datorită efectului de creștere a durității radiației. Mai jos este un caz de masă renală cu pseudo-amplificare pe CT, dar pe RMN această masă are toate semnele unui chist.

cocoașă de cămilă
Coloanele hiperplazice ale lui Bertini pot ieși din parenchim, iar ultrasunetele, imaginile CT native și faza nefrografică ridică suspiciuni de tumoră renală.
În faza corticomedulară, aceste suspiciuni pot fi infirmate. Mai jos este un caz de cocoașă de cămilă la ecografie și tomografie.

Este prezentat un alt caz: pe imaginile CT în faza nefrografică există motive de a crede că este vorba despre o tumoare, dar pe faza corticomedulară devine clar că este o pseudotumoră. 
protocol CT
- Faza arterială. Detectarea incluziunilor grase, calcificări, hemoragii, acumulare de lichid bogat în proteine.
- Faza nefrografică. Detectarea hipervascularizației în formațiunile cu îmbunătățire a contrastului. Diferențierea tumorii de pseudotumora.
- Faza corticomedulară. Detectarea cancerului și trombozei.
- Faza excretorie. Diferențierea suplimentară a carcinomului cu celule tranziționale de rinichi.
CT este metoda de alegere pentru evaluarea renală masa, precum si pentru punerea în scenă.
Protocol de studiu trebuie să constea cel puțin din din fazele arteriale și nefrogene.
Faza corticomedulară este strict recomandată după 25-40 de secunde după injectare. În această fază, este convenabil să se diferențieze o tumoare de o pseudotumoră, precum și să se evalueze efectul îmbunătățirii contrastului asupra formării. Imaginea de mai jos arată că, deși tumora este situată în zona medulară, are o atenuare similară cu parenchimul din jur. 
Prin urmare, se crede că faza nefrografică (100 de secunde după administrarea de contrast intravenos) este cea mai informativă pentru identificarea unei tumori. Tot în această fază este posibilă evaluarea angiogenezei și identificarea unui tromb tumoral.
Faza excretorie (8 minute după administrarea de contrast intravenos) este excelentă pentru evaluarea sistemului colector, ureterelor și vezicii urinare.
Se poate renunța la faza excretorie în cazul formațiunilor cortexului renal, cu excepția cazului în care diagnosticul diferențial este carcinomul cu celule tranziționale de rinichi.
Cărți uzate.
- Asistent radiologie
- Mase renale solide: ce ne spun numerele AJR 2014; 202:1196-1206 Abordare simplificată de imagistică pentru evaluarea masei renale solide la adulți de Ray Dyer, MD, David J. DiSantis, MD Bruce L. McClennan, MD.
Radiologie: Volumul 247: Numărul 2-mai 2008
Tumora cerebrală chistic-solidă este de tip mixt. Este alcătuit dintr-un singur nod moale de celule tumorale înconjurat de o capsulă, în interiorul căreia există numeroase chisturi cu pereți netezi.
Cauzele apariției tumorii
Motivul cheie pentru dezvoltarea tumorilor chistice-solide, precum și a altor tumori cerebrale, este efectul asupra corpului uman al diferiților factori cancerigeni, care includ:
- radiații ionizante;
- expunerea excesivă la lumina soarelui;
- contact industrial cu substanțe cancerigene (azbest, acrilonitril, benzen, coloranți pe bază de benzidină, clorură de vinil, gudron de cărbune și petrol, fenol-formaldehidă etc.);
- virusuri oncogene (adenovirusuri, herpes virus, retrovirusuri).
În unele cazuri, neoplasmele pot avea o etiologie ereditară și se dezvoltă ca o consecință a mutațiilor genetice.
Consecințele tumorii cerebrale chistic-solide
O consecință directă a neoplasmului dezvoltat este compresia (strângerea) țesuturilor și celulelor din jur, care, la rândul său, poate duce la desensibilizarea completă a membrelor, perturbarea tractului gastrointestinal și a organelor urinare. Complicațiile care se dezvoltă după tratament (radiații și chimioterapie) pot fi considerate și ele o consecință a impactului tumorii.
Tratamentul tumorii
Tumorile operabile sunt tratate prin intervenție chirurgicală. Această metodă este complicată de faptul că este necesară îndepărtarea completă a tumorii pentru a evita eventualele recidive, astfel încât în timpul operației sunt îndepărtate și unele celule sănătoase. În ultimii ani, în practica neurochirurgicală au fost introduse în mod activ metode mai puțin invazive de efectuare a unor astfel de intervenții folosind tehnologia ultrasunetelor și laserului. Îndepărtarea unui neoplasm solid este combinată cu aspirarea conținutului chisturilor, ai căror pereți ar putea să nu necesite îndepărtarea.
Dacă tumora este inoperabilă, se folosesc următoarele metode:
- farmacoterapie simptomatică (scopul său este de a îmbunătăți starea generală a pacientului și de a neutraliza simptomele evidente ale bolii);
- terapie cu radiatii;
- chimioterapie.
Un chist tiroidian este un neoplasm cavitar într-unul dintre cele mai importante. În structură, este o mică tumoare umplută cu lichid coloidal de diferite grade de vâscozitate. Este în general acceptat că un neoplasm cu diametrul de până la 15 mm este diferențiat ca o prelungire a foliculului.
Formațiunile mari de pe glanda tiroidă prezintă deja semne de patologie. Endocrinologia teoretică nu distinge clar între noduli, chisturi și cei de pe glanda tiroidă, deși aceste afecțiuni au o structură diferită.
Chiar la începutul procesului patologic, chiar și în stadiul de expansiune a foliculului, boala este adesea asimptomatică și este descoperită întâmplător, în timpul examenului medical sau al diagnosticului unei alte boli.
Printre cele mai frecvente cauze ale chisturilor tiroidiene se numără următoarele:
- factori ereditari;
- patologii congenitale ale organelor;
- traumatisme ale glandei: mecanice, de temperatură (hipotermie, supraîncălzire);
- creșterea activității glandelor, perturbarea producției de hormoni;
- dezechilibrul hormonal al organismului;
- perioada de reabilitare după boli grave;
- deficit de iod;
- otrăvire cu substanțe toxice, intoxicație severă a organismului;
- influența factorilor negativi de mediu, inclusiv o dietă dezechilibrată, consumul de aditivi chimici și OMG-uri;
- încălcarea stabilității psiho-emoționale, sindromul de oboseală cronică, stres constant.

Unele motive sunt pur subiective și depind direct de stilul de viață al unei persoane. Acești factori pot fi excluși pentru a preveni dezvoltarea patologiei.
Tipuri de boli
Am aflat deja ce este un chist tiroidian și care sunt cauzele apariției acestuia. Acum trebuie să înțelegeți diferitele tipuri de patologie, care depinde de gradul de localizare a procesului, de numărul de formațiuni de cavitate, de toxicitatea sau non-toxicitatea acestora, de cursul benign și malign.

Leziunile patologice ale ambilor lobi ai glandei tiroide sunt extrem de rare.
- Chisturile tiroidiene multiple sunt mai degrabă un rezultat al testului decât un diagnostic. arată prezența modificărilor patologice, care sunt considerate a fi stadiul inițial.
- Un chist coloid al glandei tiroide este rezultatul unei guși nodulare netoxice cu unul sau mai mulți ganglioni, dacă nu există nicio modificare a structurii țesutului. Dacă parenchimul are modificări morfologice, atunci este diagnosticat. Adesea boala este benignă (95% din toate cazurile). Cu un număr mic de noduri și dimensiunea lor mică, este necesară doar observarea clinică. În doar 5% din cazuri, chisturile coloide ale glandei tiroide degenerează în.

- Chistul folicular al glandei tiroide are o structură densă. Practic nu există cavități pline cu coloid. Examenul cu ultrasunete relevă o formare solidă a glandei tiroide, când nodulii constau în întregime din țesut epitelial. Cu acest tip de chist, poate fi diagnosticată și prezența unei formațiuni chistic-solide a glandei tiroide - atunci când tumora conține atât o componentă solidă (densă), cât și una chistică (coloid) în procente diferite. Un astfel de chist, de regulă, nu se rezolvă și nu scade în dimensiune. Această tumoare se poate transforma în cancer. În majoritatea cazurilor se observă la femei.
- Un chist al lobului drept al glandei tiroide este mult mai frecvent, deoarece este lobul drept cel care se formează primul în timpul dezvoltării intrauterine și este puțin mai mare ca dimensiune decât cel stâng. Un simptom caracteristic al bolii va fi iritabilitatea extremă și bulbii oculari bombați. În stadiile incipiente este practic asimptomatică și este benignă.

- Chisturile lobului stâng al glandei tiroide sunt mai puțin frecvente. Dacă dimensiunea sa este mai mică de 1 cm, atunci nu necesită tratament, ci doar observație dinamică. Pentru dimensiuni mari, este adesea efectuată atunci când lichidul coloidal este pompat din cavitate și este introdus un sclerozant, care „lipește” foliculul, împiedicând acumularea de lichid nou.
- Chistul istmului glandei tiroide este cea mai periculoasă boală, deoarece acest tip de patologie este susceptibil de degenerare într-un neoplasm malign. Boala este diagnosticată în stadiile incipiente, deoarece istmul, spre deosebire de lobi, este foarte bine palpat și atunci când apar primele semne ale bolii, „se face simțit” prin strângere, durere în gât și o senzație de destul de puternică. disconfort la nivelul laringelui.
- Chisturile tiroidiene la copii au fost recent diagnosticate din ce în ce mai des. Formarea sa este influențată de factori de mediu nefavorabili, patologii ale sarcinii și multe alte motive. Un chist tiroidian la un copil se dezvoltă de obicei în uter, dar această patologie este destul de rară.

Un chist tiroidian este diagnosticat prin puncție dacă dimensiunea tumorii depășește 1 cm.Această metodă este utilizată pentru a exclude un proces malign și pentru a determina tacticile de tratament pentru nodulii și chisturile tiroidiene.
Metode de tratament
Cum să tratezi un chist în glanda tiroidă va fi de interes pentru cei care își cunosc deja diagnosticul. Și, bineînțeles, cei care au descoperit simptome evidente și intenționează să contacteze un specialist.
Metodele de tratament depind direct de gradul bolii, dimensiunea tumorii și dinamica dezvoltării patologiei. Un principiu solid este tratamentul cât mai precoce posibil pentru a evita dezvoltarea necontrolată a bolii și degenerarea acesteia.
- Monitorizarea dinamicii dezvoltării fără utilizarea oricăror medicamente este posibilă în cazul detectării precoce a procesului, a dimensiunii mici a tumorii și a absenței simptomelor pronunțate inconfortabile. Medicul curant care efectuează observația clinică va nota acest fapt și va întocmi un program de examinări de urmărire.
- Metoda conservatoare este utilizată în cazurile în care tumora este semnificativă ca dimensiune, care, totuși, nu afectează în mod semnificativ calitatea vieții pacientului și este susceptibilă de tratament medicamentos. Unele tipuri de chisturi pot fi vindecate complet cu ajutorul medicamentelor, ajustărilor dietetice și procedurilor fizioterapeutice.
- Metoda chirurgicală poate consta într-o puncție, în timpul căreia coloidul este pompat din cavitatea care formează nodul și este injectat un agent de scleroză. Aceasta este o metodă inovatoare utilizată pentru anumite tipuri de chisturi și tumori mici. Rezecție (îndepărtarea unei mici părți a organului afectat), îndepărtarea unui lob al glandei tiroide sau.

Doar un specialist, după o examinare completă, vă poate spune cum să tratați un chist tiroidian. Nu poate fi exclusă posibilitatea schimbării metodei de terapie atunci când tratamentul nu produce anumite rezultate sau chistul s-a rezolvat sub influența medicamentelor.
Tratamentul chisturilor tiroidiene cu remedii populare este posibil ca terapie suplimentară față de cea prescrisă de un specialist. Odată cu evoluția progresivă a bolii, metodele tradiționale nu au practic niciun efect. Pacientul pierde timpul, iar patologia se dezvoltă necontrolat. Această atitudine față de o boală destul de gravă este plină de consecințe - tumora poate degenera în malign.
Consecințele unui chist tiroidian sunt puternic asociate cu tipul de boală diagnosticată și cu rezultatele tratamentului. Dacă se identifică un proces benign, atunci în 100% din cazuri prognosticul este favorabil. Trebuie doar să țineți cont de faptul că, chiar și în cazul unei vindecări complete, este necesar să faceți examinări de urmărire, deoarece sunt posibile recidive ale bolii.
Bibliografie
- Restaurarea glandei tiroide - Ushakov A.V. - Ghidul pacientului
- Boli ale glandei tiroide - Valdina E.A. - Ghid practic
- Bolile tiroidiene. - Moscova: Inginerie mecanică, 2007. - 432 p.
- Bolile tiroidiene. Tratament fără erori. - M.: AST, Sova, VKT, 2007. - 128 p.
- Henry, M. Kronenberg Bolile glandei tiroide / Henry M. Kronenberg et al. - M.: Reed Elsiver, 2010. - 392 p.
⚕️Melikhova Olga Aleksandrovna - medic endocrinolog, experienta 2 ani.
Se ocupă de probleme de prevenire, diagnosticare și tratare a bolilor sistemului endocrin: glanda tiroidă, pancreas, glandele suprarenale, glanda pituitară, gonade, glande paratiroide, glanda timus etc.






