Tipuri și caracteristici ale clasificării gerbului în funcție de severitatea bolii. Boala de reflux gastroesofagian - ce este, simptomele și tratamentul gerbului, dieta adecvată Diagnosticul gerb
Catad_tema Arsuri la stomac si BRGE - articole
Boala de reflux gastroesofagian: diagnostic, terapie și prevenire
A. V. Kalinin
Institutul de Stat pentru Formarea Avansată a Medicilor din cadrul Ministerului Apărării al Federației Ruse, Moscova
ABSTRACT
Boala de reflux gastroesofagian: diagnostic, terapie și prevenire
Boala de reflux gastroesofagian (GERD) este o boală comună. Până relativ recent, GERD părea medicilor practici a fi o boală inofensivă cu un simptom caracteristic - arsuri la stomac. În ultimul deceniu, BRGE a primit o atenție sporită datorită unei tendințe clare de creștere a frecvenței esofagitei severe de reflux și a creșterii cancerului de esofag distal pe fondul esofagului Barrett. Legătura stabilită cu BRGE a bolilor pulmonare, în special astmul bronșic, permite o nouă abordare a tratamentului acestora. Adoptarea unei noi clasificări a esofagitei de reflux a contribuit la unificarea constatărilor endoscopice. Introducerea monitorizării pH-ului pe 24 de ore a făcut posibilă diagnosticarea bolii într-un stadiu negativ endoscopic. Utilizarea pe scară largă a noilor medicamente în practica clinică (blocante ale receptorilor H2, IPP, prokinetice) a extins semnificativ posibilitățile de tratare a BRGE, inclusiv. iar în cursul ei sever. Izomerul S pur al omeprazolului, esomeprazolul (Nexium), este considerat un tratament promițător și prevenire a BRGE.
În ultimul deceniu, boala de reflux gastroesofagian (GERD) a atras o atenție sporită datorită următoarelor circumstanțe. În țările dezvoltate ale lumii, există o tendință clară de creștere a incidenței BRGE. În rândul populației adulte din Europa și SUA, arsurile la stomac - un simptom cardinal al GERD - apare în 20-40%. Semnificația GERD este determinată nu numai de prevalența sa, ci și de severitatea cursului său. În ultimii zece ani, esofagita severă de reflux (RE) a devenit de 2-3 ori mai frecventă. La 10-20% dintre pacienții cu CE se dezvoltă o afecțiune patologică descrisă ca „esofag Barrett” (BE) și este o boală precanceroasă. De asemenea, sa stabilit că BRGE ocupă un loc important în geneza unui număr de boli ORL și pulmonare.
S-au înregistrat progrese semnificative în diagnosticul și tratamentul BRGE. Introducerea monitorizării pH-ului pe 24 de ore a făcut posibilă diagnosticarea bolii într-un stadiu negativ endoscopic. Utilizarea pe scară largă în practica clinică a noilor medicamente (blocante ale receptorilor H2, inhibitori ai pompei de protoni (IPP), procinetice) a extins semnificativ posibilitățile de tratare chiar și a formelor severe de BRGE. Au fost dezvoltate indicații clare pentru tratamentul chirurgical al CE.
În același timp, practicienii și pacienții înșiși subestimează semnificația acestei boli. În cele mai multe cazuri, pacienții apelează târziu la un medic pentru ajutor medical și, chiar și cu simptome severe, se tratează singuri. Medicii, la rândul lor, sunt slab informați despre această boală, subestimează consecințele acesteia și efectuează terapia EC irațional. Este extrem de rar ca o complicație atât de gravă precum BE să fie diagnosticată.
Definiția conceptului de „boală de reflux gastroesofagian”
Încercările de a defini conceptul de „boală de reflux gastroesofagian” se confruntă cu dificultăți semnificative:
- la indivizii practic sănătoși, se observă refluxul conținutului gastric în esofag;
- acidificarea suficient de prelungită a esofagului distal poate să nu fie însoțită de simptome clinice și semne morfologice de esofagita;
- Adesea, cu simptome pronunțate de BRGE, nu există modificări inflamatorii în esofag.
Ca unitate nosologică independentă, BRGE a fost recunoscută oficial în materialele privind diagnosticul și tratamentul acestei boli, adoptate în octombrie 1997 la congresul interdisciplinar al gastroenterologilor și endoscopiștilor de la Genval (Belgia). S-a propus să se facă distincția între BRGE endoscopic pozitiv și negativ endoscopic. Ultima definiție se aplică acelor cazuri în care un pacient cu manifestări ale unei boli care îndeplinește criteriile clinice pentru BRGE nu prezintă leziuni ale mucoasei esofagiene. Astfel, BRGE nu este sinonim cu esofagita de reflux; conceptul este mai larg și include atât formele cu afectare a mucoasei esofagiene, cât și cazurile (mai mult de 70%) cu simptome tipice de BRGE, în care nu există modificări vizibile ale mucoasei esofagiene în timpul examen endoscopic.
Termenul GERD este folosit de majoritatea clinicienilor și cercetătorilor pentru a desemna o boală cronică recidivante cauzată de intrarea retrogradă spontană, recurentă în mod regulat, a conținutului gastric și/sau duodenal în esofag, care duce la afectarea esofagului distal și/sau apariția unor simptome caracteristice. (arsuri la stomac, dureri retrosternale, disfagie).
Epidemiologie
Adevărata prevalență a GERD este puțin înțeleasă. Acest lucru se datorează variabilității mari a manifestărilor clinice - de la arsuri la stomac episodice, în care pacienții se prezintă rar la medic, până la semne clare de CE complicată care necesită tratament în spital.
După cum sa menționat deja, în rândul populației adulte din Europa și Statele Unite ale Americii, arsurile la stomac, un simptom cardinal al BRGE, apar la 20-40% din populație, dar doar 2% sunt tratați pentru CE. CE este detectată la 6-12% dintre persoanele supuse examenului endoscopic.
Etiologie și patogeneză
BRGE este o boală multifactorială. Se obișnuiește să se identifice o serie de factori care predispun la dezvoltarea sa: stresul; munca asociată cu o poziție înclinată a corpului, obezitate, sarcină, fumat, hernie hiatală, unele medicamente (antagoniști de calciu, medicamente anticolinergice, B-blocante etc.), factori nutriționali (grăsimi, ciocolată, cafea, sucuri de fructe, alcool, alimente acute).
Cauza imediată a RE este contactul prelungit al conținutului gastric (acid clorhidric, pepsină) sau duodenal (acizi biliari, lisolecitină) cu membrana mucoasă a esofagului.
Sunt identificate următoarele motive care duc la dezvoltarea BRGE:
- insuficiența mecanismului obturator al cardiei;
- refluxul conținutului gastric și duodenal în esofag;
- clearance-ul esofagian scăzut;
- scăderea rezistenței mucoasei esofagiene.
Insuficiența mecanismului obturator al cardiei.
Deoarece presiunea din stomac este mai mare decât în cavitatea toracică, refluxul conținutului gastric în esofag ar fi un fenomen constant. Cu toate acestea, datorită mecanismului obturator al cardiei, apare rar, pentru o perioadă scurtă de timp (mai puțin de 5 minute), și ca urmare nu este considerată o patologie. Valorile normale ale pH-ului în esofag sunt 5,5-7,0. Refluxul esofagian trebuie considerat patologic dacă numărul total de episoade ale acestuia în timpul zilei depășește 50 sau timpul total de scădere a pH-ului intraesofagian<4 в течение суток превышает 4 ч.
Mecanismele care susțin funcționalitatea joncțiunii esofagogastrice (mecanismul obturator cardiac) includ:
- sfincterul esofagian inferior (LES);
- ligamentul diafragmatic-esofagian;
- „rozetă” mucoasă;
- unghi ascuțit al lui His, formând valva Gubarev;
- localizarea intra-abdominală a sfincterului esofagian inferior;
- fibre musculare circulare ale cardiei stomacului.
Apariția refluxului gastroesofagian este rezultatul unei insuficiențe relative sau absolute a mecanismului obturator al cardiei. O creștere semnificativă a presiunii intragastrice cu un mecanism obturator păstrat duce la o insuficiență relativă a cardului. De exemplu, contracția intensă a antrului stomacului poate provoca reflux gastroesofagian chiar și la persoanele cu funcție normală a sfincterului esofagian inferior. Apare insuficiența relativă a valvei cardiace, conform lui A.L. Grebeneva și V.M. Nechaev (1995), la 9-13% dintre pacienții cu BRGE. Mult mai des există insuficiență cardiacă absolută asociată cu o încălcare a mecanismului obturator al cardiei.
Rolul principal în mecanismul de blocare este dat stării LES. La indivizii sănătoși, presiunea în această zonă este de 20,8+3 mmHg. Artă. La pacientii cu BRGE scade la 8,9+2,3 mmHg. Artă.
Tonul LES este influențat de un număr semnificativ de factori exogeni și endogeni. Presiunea din acesta scade sub influența unui număr de hormoni gastrointestinali: glucogon, somatostatina, colecistochinină, secretină, peptidă intestinală vasoactivă, encefaline. Unele dintre medicamentele utilizate pe scară largă au și un efect depresiv asupra funcției obturatoare a cardiei (substanțe colinergice, sedative și hipnotice, beta-blocante, nitrați etc.). În cele din urmă, tonusul LES este redus de anumite alimente: grăsimi, ciocolată, citrice, roșii, precum și alcool și tutun.
Deteriorarea directă a țesutului muscular al LES (intervenții chirurgicale, prezența prelungită a sondei nazogastrice, bougienage esofagului, sclerodermie) poate duce și la reflux gastroesofagian.
Un alt element important al mecanismului obturator al cardiei este unghiul lui His. Acesta reprezintă unghiul de tranziție al unui perete lateral al esofagului în curbura mare a stomacului, în timp ce celălalt perete lateral trece lin în curbura mai mică. Bula de aer a stomacului și presiunea intragastrică asigură că pliurile membranei mucoase, formând unghiul lui His, se potrivesc strâns pe peretele drept, prevenind astfel refluxul conținutului stomacului în esofag (valva Gubarev).
Adesea, la pacienții cu hernie hiatală se observă intrarea retrogradă a conținutului gastric sau duodenal în esofag. Hernia este detectată la 50% dintre subiecții cu vârsta peste 50 de ani, iar la 63-84% dintre astfel de pacienți semnele RE sunt detectate endoscopic.
Refluxul datorat herniei hiatale se datorează mai multor motive:
- distopia stomacului în cavitatea toracică duce la dispariția unghiului lui His și la perturbarea mecanismului valvular al cardiei (valva Gubarev);
- prezența unei hernii neutralizează efectul de blocare al crurei diafragmatice în raport cu cardia;
- localizarea LES în cavitatea abdominală implică influența presiunii intraabdominale pozitive asupra acestuia, care potențează semnificativ mecanismul obturator al cardiei.
Rolul refluxului conținutului gastric și duodenal în BRGE.
Există o relație pozitivă între probabilitatea de EC și nivelul de acidificare a esofagului. Studiile pe animale au demonstrat efectele dăunătoare ale ionilor de hidrogen și ale pepsinei, precum și ale acizilor biliari și tripsinei asupra barierei de protecție a mucoasei esofagului. Cu toate acestea, rolul principal nu este acordat indicatorilor absoluti ai componentelor agresive ale conținutului gastric și duodenal care intră în esofag, ci scăderii clearance-ului și rezistenței mucoasei esofagiene.
Clearance-ul și rezistența mucoasei esofagiene.
Esofagul este echipat cu un mecanism eficient pentru a elimina deplasările nivelului pH-ului intraesofagian către partea acidă. Acest mecanism de protecție este denumit clearance-ul esofagian și este definit ca rata de scădere a unui iritant chimic din cavitatea esofagiană. Clearance-ul esofagian este asigurat datorită peristaltismului activ al organului, precum și proprietăților alcalinizante ale salivei și mucusului. Cu BRGE, clearance-ul esofagian încetinește, în primul rând din cauza peristaltismului esofagian slăbit și a barierei antireflux.
Rezistența mucoasei esofagiene este cauzată de factori preepiteliali, epiteliali și postepiteliali. Deteriorarea epitelială începe atunci când ionii de hidrogen și pepsina sau acizii biliari depășesc stratul apos care scaldă mucoasa, stratul de mucus protector preepitelial și secreția activă de bicarbonat. Rezistența celulară la ionii de hidrogen depinde de nivelul normal al pH-ului intracelular (7,3-7,4). Necroza apare atunci când acest mecanism este epuizat și moartea celulară are loc din cauza acidificării bruște a acestora. Formarea de mici ulcerații superficiale este contracarată de o creștere a turnover-ului celular datorită proliferării crescute a celulelor bazale ale mucoasei esofagiene. Un mecanism eficient de protecție postepitelial împotriva agresiunii acide este alimentarea cu sânge a membranei mucoase.
Clasificare
Conform Clasificării Internaționale a Bolilor, a 10-a revizuire, BRGE aparține categoriei K21 și se împarte în BRGE cu esofagită (K21.0) și fără esofagită (K21.1).
Pentru clasificarea GERD, gradul de severitate al RE este de o importanță fundamentală.
În 1994, în Los Angeles a fost adoptată o clasificare, care a distins stadiile endoscopic pozitive și endoscopic negative ale BRGE. Termenul „lezare a membranei mucoase a esofagului” a înlocuit conceptele de „ulcerație” și „eroziune”. Unul dintre avantajele acestei clasificări este relativa ușurință de utilizare în practica de zi cu zi. Clasificarea Los Angeles a CE a fost recomandată pentru a fi utilizată atunci când se evaluează rezultatele examinării endoscopice (Tabelul 1).
Clasificarea Los Angeles nu prevede caracteristicile complicațiilor RE (ulcere, stricturi, metaplazie). În prezent, clasificarea lui Savary-Miller (1978), așa cum a fost modificată de Carisson și colab., este utilizată mai pe scară largă. (1996), prezentate în Tabelul 2.
De interes este noua clasificare clinică și endoscopică, care împarte BRGE în trei grupuri:
- neerozivă, cea mai frecventă formă (60% din toate cazurile de BRGE), care include BRGE fără semne de esofagită și ER catarală;
- forma eroziv-ulcerativă (34%), inclusiv complicațiile sale: ulcer și strictura esofagului;
- Esofagul Barrett (6%) - metaplazia epiteliului scuamos stratificat până la cilindric în secțiunea distală ca o consecință a BRGE (identificarea acestui BP se datorează faptului că această formă de metaplazie este considerată o afecțiune precanceroasă).
Clinică și diagnosticare
Prima etapă a diagnosticului este intervievarea pacientului. Printre simptomele BRGE, principalele sunt arsurile la stomac, eructațiile acre, o senzație de arsură în epigastru și în spatele sternului, care apar adesea după masă, la îndoirea corpului înainte sau noaptea. A doua cea mai frecventă manifestare a acestei boli este durerea retrosternală, care iradiază în regiunea interscapulară, gât, maxilarul inferior, jumătatea stângă a toracelui și poate simula angina. Pentru diagnosticul diferențial al genezei durerii, este important ceea ce o provoacă și ameliorează. Durerea esofagiană se caracterizează printr-o legătură cu aportul alimentar, poziția corpului și ameliorarea prin administrarea de ape minerale alcaline și sifon.
Manifestările extraesofagiene ale bolii includ simptome pulmonare (tuse, dificultăți de respirație, care apar cel mai adesea în poziție culcat), otolaringologice (răgușeală, gât uscat) și gastrice (sațietate rapidă, balonare, greață, vărsături).
O examinare cu raze X a esofagului poate detecta trecerea contrastului din stomac în esofag și poate detecta o hernie hiatală, ulcer, stricturi și tumori ale esofagului.
Pentru a identifica mai bine refluxul gastroesofagian și hernia hiatală, este necesar să se efectueze un studiu polipozițional cu pacientul aplecat înainte cu încordare și tuse, precum și întins pe spate în timp ce coboară capătul capului corpului.
O metodă mai fiabilă pentru detectarea refluxului gastroesofagian este pH-metria zilnică (24 de ore) a esofagului, care vă permite să evaluați frecvența, durata și severitatea refluxului, influența poziției corpului, aportul de alimente și medicamentele asupra acestuia. Studierea modificărilor zilnice ale pH-ului și clearance-ului esofagian ne permite să identificăm cazurile de reflux înainte de dezvoltarea esofagitei.
În ultimii ani, scintigrafia esofagului cu un izotop radioactiv de tehnețiu a fost utilizată pentru a evalua clearance-ul esofagian. O întârziere a izotopului ingerat în esofag cu mai mult de 10 minute indică o încetinire a clearance-ului esofagian.
Esofagomanometria - măsurarea presiunii în esofag cu ajutorul sondelor speciale cu balon - poate oferi informații valoroase despre scăderea presiunii în zona LES, tulburări ale peristaltismului și tonusului esofagului. Cu toate acestea, această metodă este rar utilizată în practica clinică.
Principala metodă de diagnosticare a CE este endoscopică. Folosind endoscopie, puteți confirma prezența EC și puteți evalua severitatea acesteia, puteți monitoriza vindecarea leziunilor mucoasei esofagiene.
O biopsie a esofagului urmată de examen histologic este efectuată în principal pentru a confirma prezența BE cu un tablou endoscopic caracteristic, deoarece BE poate fi verificată doar histologic.
Complicațiile esofagitei de reflux
Ulcerele peptice ale esofagului sunt observate la 2-7% dintre pacienții cu BRGE; în 15% din cazuri, ulcerele sunt complicate de perforație, cel mai adesea în mediastin. Pierderea de sânge acută și cronică de diferite grade apare la aproape toți pacienții cu ulcer peptic al esofagului, la jumătate dintre aceștia fiind observate sângerări severe.
Tabelul 1.
Clasificarea Los Angeles a RE
|
Nivel de severitate RE |
Caracteristicile modificărilor |
| Nota A | Una sau mai multe leziuni ale mucoasei esofagiene nu mai mult de 5 mm lungime, limitate la un pliu al membranei mucoase |
| Clasa B | Una sau mai multe leziuni ale mucoasei esofagiene cu lungimea mai mare de 5 mm, limitate de pliuri ale mucoasei, iar leziunile nu se extind între două pliuri |
| Gradul C | Una sau mai multe leziuni ale mucoasei esofagiene cu lungimea mai mare de 5 mm, limitate de pliuri ale mucoasei, iar leziunile se extind între două pliuri, dar ocupă mai puțin de 75% din circumferința esofagului |
| Clasa D | Leziuni ale membranei mucoase a esofagului, care acoperă 75% sau mai mult din circumferința acestuia |
Masa 2.
Clasificarea RE în conformitate cu Savary-Miller, așa cum a fost modificată de Carisson și colab.
Stenoza esofagului face boala mai persistentă: disfagia progresează, greutatea corporală scade. Stricturile esofagiene apar la aproximativ 10% dintre pacienții cu BRGE. Simptomele clinice de stenoză (disfagie) apar atunci când lumenul esofagului se îngustează la 2 cm.
O complicație gravă a BRGE este esofagul Barrett, care crește brusc (de 30-40 de ori) riscul de cancer. BE este detectată prin endoscopie la 8-20% dintre pacienții cu BRGE. Prevalența BP în populația generală este mult mai mică și se ridică la 350 la 100 de mii de locuitori. Conform statisticilor patologice, pentru fiecare caz cunoscut există 20 de cazuri nerecunoscute. Cauza BE este refluxul conținutului gastric și, prin urmare, BE este considerată una dintre manifestările BRGE.
Mecanismul formării PB poate fi reprezentat după cum urmează. Cu EC, straturile de suprafață ale epiteliului sunt mai întâi deteriorate, apoi se poate forma un defect al mucoasei. Daunele stimulează producția locală de factori de creștere, ceea ce duce la creșterea proliferării și a metaplaziei epiteliului.
Clinic, BE se manifestă prin simptome generale ale RE și complicațiile acesteia. În timpul examenului endoscopic, BE trebuie suspectat atunci când epiteliul metaplazic roșu aprins sub formă de proeminențe asemănătoare degetelor se ridică deasupra liniei Z (tranziția anatomică a esofagului la cardia), deplasând epiteliul scuamos roz pal caracteristic esofagului. Uneori, mai multe incluziuni de epiteliu scuamos pot rămâne în mucoasa metaplazică - acesta este așa-numitul „tip insular” de metaplazie. Membrana mucoasă a secțiunilor de deasupra poate să nu fie modificată sau poate apărea esofagită de diferite grade de severitate.
Orez. 1
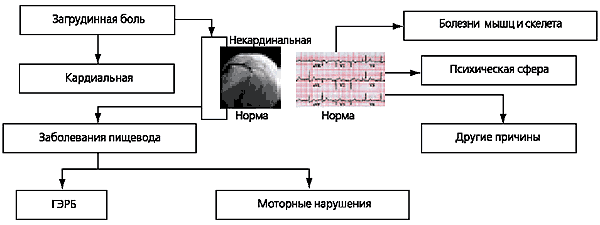
Diagnosticul BRGE atipic cu manifestări pulmonare
Din punct de vedere endoscopic, există două tipuri de BE:
- segment scurt BE - prevalența metaplaziei este mai mică de 3 cm;
- segment lung BE - prevalența metaplaziei este mai mare de 3 cm.
În timpul unei examinări histologice a PB, în locul epiteliului scuamos stratificat sunt găsite elemente din trei tipuri de glande: unele sunt asemănătoare fundului de ochi, altele cardiace și altele intestinale. Este epiteliul intestinal din tumora benignă care este asociat cu un risc ridicat de transformare malignă. În prezent, aproape toți cercetătorii cred că putem vorbi despre BE numai în prezența epiteliului intestinal, al cărui marker sunt celulele caliciforme (un tip specializat de epiteliu intestinal).
Evaluarea gradului de displazie a epiteliului metaplazic în BE și diferențierea acestuia de transformarea malignă sunt sarcini dificile. Judecata finală despre malignitatea în cazurile dificile din punct de vedere diagnostic poate fi făcută atunci când este detectată o mutație a genei p53 supresoare tumorale.
Manifestări extraesofagiene ale BRGE
Se pot distinge următoarele sindroame de manifestări extraesofagiene ale BRGE.
1. Simptomele orofaringiene includ inflamația nazofaringelui și a amigdalei sublinguale, dezvoltarea eroziunii smalțului dinților, carii, parodontită, faringită, senzația de nod în gât.
2. Simptomele otolaringologice se manifestă prin laringite, ulcere, granuloame și polipi ai corzilor vocale, otita medie, otalgii și rinite.
3. Simptomele bronhopulmonare se caracterizează prin bronșită cronică recurentă, dezvoltarea bronșiectaziei, pneumonie de aspirație, abcese pulmonare, apnee paroxistică nocturnă și atacuri de tuse paroxistică, precum și astm bronșic.
4. Durerea toracică asociată cu bolile de inimă se manifestă prin angină reflexă atunci când conținutul gastric refluxează în esofag.
5. Durerea toracică neasociată cu boli de inimă (durerea toracică non-cardiacă) este o complicație frecventă a BRGE, necesitând o terapie adecvată bazată pe un diagnostic diferențial atent cu durerea cardiacă.
Stabilirea unei legături între bolile bronhopulmonare și BRGE este de mare valoare clinică, deoarece permite o nouă abordare a tratamentului acestora.
Figura 1 prezintă algoritmul de diagnostic pentru BRGE atipică cu manifestări pulmonare, propus de Asociația Americană de Gastroenterologie. Baza sa este un tratament de probă cu IPP, iar dacă se obține un efect pozitiv, atunci legătura dintre boala respiratorie cronică și BRGE este considerată dovedită. Tratamentul suplimentar ar trebui să vizeze prevenirea refluxului conținutului gastric în esofag și intrarea ulterioară a refluxatului în sistemul bronhopulmonar.
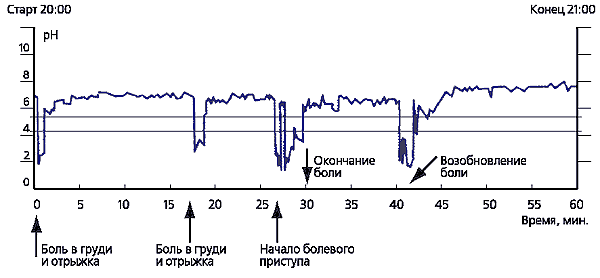
Mari dificultăți pot apărea în diagnosticul diferențial al durerilor toracice asociate cu bolile de inimă (angină, cardialgie) și alte boli care provoacă dureri toracice. Algoritmul pentru diagnosticul diferențial este prezentat în Figura 2. Monitorizarea zilnică a pH-ului esofagian poate ajuta la recunoașterea durerii toracice asociate cu BRGE (Figura 3).
Tratament
Scopul tratamentului pentru BRGE este eliminarea plângerilor, îmbunătățirea calității vieții, combaterea refluxului, tratarea esofagitei și prevenirea sau eliminarea complicațiilor. Tratamentul GERD este adesea mai degrabă conservator decât chirurgical.
Tratament conservator include:
- recomandări pentru menținerea unui anumit stil de viață și alimentație;
- terapie medicamentoasă: antiacide, medicamente antisecretoare (blocante ale receptorilor H2 și inhibitori ai pompei de protoni), procinetice.
Au fost elaborate următoarele reguli de bază pe care pacientul trebuie să le respecte întotdeauna, indiferent de severitatea RE:
- după masă, evitați să vă aplecați înainte și să nu vă culcați;
- dormi cu capul patului ridicat;
- nu purta haine stramte si curele stramte, corsete, bandaje, care duc la cresterea presiunii intraabdominale;
- evitați mesele mari; nu mâncați noaptea; limitarea consumului de alimente care determină scăderea presiunii LES și au efect iritant (grăsimi, alcool, cafea, ciocolată, citrice);
- renunțe la fumat;
- reducerea greutății corporale în caz de obezitate;
- Evitați să luați medicamente care provoacă reflux (anticolinergice, antispastice, sedative, tranchilizante, inhibitori ai canalelor de calciu, β-blocante, teofilină, prostaglandine, nitrați).
Antiacide.
Scopul terapiei antiacide este reducerea agresiunii acido-proteolitice a sucului gastric. Prin creșterea nivelului pH-ului intragastric, aceste medicamente elimină efectul patogen al acidului clorhidric și al pepsinei asupra mucoasei esofagiene. Arsenalul de antiacide moderne a atins proporții impresionante. În prezent, ele sunt produse, de regulă, sub formă de preparate complexe, a căror bază este hidroxid de aluminiu, hidroxid de magneziu sau bicarbonat, care nu sunt absorbite în tractul gastrointestinal. Antiacidele sunt prescrise de 3 ori pe zi la 40-60 de minute după mese, când apar cel mai des arsuri la stomac și noaptea. Se recomandă să respectați următoarea regulă: orice atac de durere și arsuri la stomac trebuie oprit, deoarece aceste simptome indică deteriorarea progresivă a membranei mucoase a esofagului.
Medicamente antisecretorii.
Terapia antisecretorie pentru BRGE este efectuată pentru a reduce efectul dăunător al conținutului gastric acid asupra membranei mucoase a esofagului în timpul refluxului gastroesofagian. Blocanții receptorilor H 2 (ranitidină, famotidină) au găsit o utilizare pe scară largă în EC. La utilizarea acestor medicamente, agresivitatea conținutului gastric refluxat este redusă semnificativ, ceea ce ajută la oprirea procesului inflamator și eroziv-ulcerativ în membrana mucoasă a esofagului. Ranitidina se prescrie o dată pe noapte într-o doză zilnică de 300 mg sau 150 mg de 2 ori pe zi; famotidina se utilizează o dată în doză de 40 mg sau 20 mg de 2 ori pe zi.
Orez. 2.
Diagnosticul diferențial al durerii toracice
Orez. 3.
Episoadele de durere toracică recurentă se corelează cu episoadele de reflux de pH<4 (В. Д. Пасечников, 2000).
În ultimii ani, au apărut medicamente antisecretorii fundamental noi - inhibitori ai H+,K+-ATPazei(IPP - omeprazol, lansoprazol, rabeprazol, esomeprazol). Prin inhibarea pompei de protoni, acestea asigură o suprimare pronunțată și de lungă durată a secreției gastrice acide. IPP sunt deosebit de eficiente pentru esofagita peptică eroziv-ulcerativă, asigurând vindecarea zonelor afectate în 90-96% din cazuri după 6-8 săptămâni de tratament.
În țara noastră, omeprazolul a găsit cea mai răspândită utilizare. Efectul antisecretor al acestui medicament este superior blocanților receptorilor Hg. Doza de omeprazol: 20 mg de 2 ori pe zi sau 40 mg seara.
În ultimii ani, noi IPP, rabeprazolul și esomeprazolul (Nexium), au găsit o utilizare pe scară largă în practica clinică.
Rabeprazolul se transformă mai rapid decât alți IPP în forma activă (sulfonamidă). Datorită acestui fapt, deja în prima zi de administrare a rabeprazolului, o astfel de manifestare clinică a BRGE ca arsurile la stomac scade sau dispare complet.
De interes semnificativ este un nou PPI - esomeprazol (Nexium), care este un produs al unei tehnologii speciale. După cum se știe, stereoizomerii (substanțe ale căror molecule au aceeași secvență de legături chimice ale atomilor, dar locații diferite ale acestor atomi unul față de celălalt în spațiu) pot diferi în activitatea biologică. Perechile de izomeri optici, care sunt imagini în oglindă unul cu celălalt) sunt desemnați ca R (din latinescul rectus - drept sau rota dexterior - roată dreaptă, în sensul acelor de ceasornic) și S (sinistru - stânga sau invers acelor de ceasornic).
Esomeprazolul (Nexium) este izomerul S al omeprazolului, primul și singurul PPI disponibil în prezent care este un izomer optic pur. Se știe că izomerii S ai altor IPP sunt superiori în parametrii farmacocinetici față de izomerii lor R și, în consecință, amestecurile racemice, care sunt medicamentele existente din acest grup (omeprazol, lansoprazol, pantoprazol, rabeprazol). Până acum, a fost posibil să se creeze un izomer S stabil doar pentru omeprazol. Studiile efectuate pe voluntari sănătoși au arătat că esomeprazolul este stabil optic în orice formă de dozare - atât pe cale orală, cât și pe cale intravenoasă.
Clearance-ul esomeprazolului este mai mic decât cel al omeprazolului și al izomerului R. Consecința acestui lucru este biodisponibilitatea mai mare a esomeprazolului în comparație cu omeprazolul. Cu alte cuvinte, o proporție mare din fiecare doză de esomeprazol rămâne în fluxul sanguin după metabolismul de primă trecere. Astfel, cantitatea de medicament care inhibă pompa de protoni a celulei parietale gastrice crește.
Efectul antisecretor al esomeprazolului este dependent de doză și crește în primele zile de administrare [11]. Efectul esomeprazolului apare la 1 oră după administrarea orală la o doză de 20 sau 40 mg. Când luați medicamentul zilnic timp de 5 zile la o doză de 20 mg o dată pe zi, concentrația medie maximă de acid după stimularea cu pentagastrină este redusă cu 90% (măsurarea a fost efectuată la 6-7 ore după administrarea ultimei doze de medicament) . La pacienții cu BRGE simptomatică, nivelul pH-ului intragastric în timpul monitorizării de 24 de ore după 5 zile de esomeprazol în doze de 20 și 40 mg a rămas peste 4 pentru o medie de 13 și, respectiv, 17 ore. În rândul pacienților care au luat esomeprazol 20 mg pe zi, menținerea unui nivel de pH peste 4 timp de 8, 12 și 16 ore a fost atinsă în 76%, 54% și, respectiv, 24% din cazuri. Pentru 40 mg esomeprazol, acest raport a fost de 97%, 92% și, respectiv, 56% (p<0,0001) .
O componentă importantă care asigură stabilitatea ridicată a efectului antisecretor al esomeprazolului este metabolismul său extrem de previzibil. Esomeprazolul oferă o stabilitate de 2 ori mai mare a unui astfel de indicator ca variabilitatea individuală în suprimarea secreției gastrice stimulate de pentagastrină decât omeprazolul la o doză echivalentă.
Eficacitatea esomeprazolului în GERD a fost studiată în mai multe studii randomizate, dublu-orb, multicentre. În două studii mari care au inclus mai mult de 4000 de pacienți cu BRGE neinfectați cu H. pylori, esomeprazolul în doze zilnice de 20 sau 40 mg a fost semnificativ mai eficient în vindecarea esofagitei erozive decât omeprazolul la o doză de 20 mg. În ambele studii, esomeprazolul a fost semnificativ superior omeprazolului după 4 și 8 săptămâni de tratament.
Ameliorarea completă a arsurilor la stomac (absența timp de 7 zile consecutive) într-un grup de 1960 de pacienți cu BRGE a fost, de asemenea, obținută cu esomeprazol 40 mg/zi la mai mulți pacienți decât cu omeprazol în ziua 1 de administrare a medicamentelor (30% vs. 22%, R<0,001), так и к 28 дню (74% против 67%, р <0,001) . Аналогичные результаты были получены и в другом, большем по объему (п = 2425) исследовании (р <0,005) . В обоих исследованиях было показано преимущество эзомепразола над омепразолом (в эквивалентных дозах) как по среднему числу дней до наступления полного купирования изжоги, так и по суммарному проценту дней и ночей без изжоги в течение всего периода лечения. Еще в одном исследовании, включавшем 4736 больных эрозивным эзофагитом, эзомепразол в дозе 40 мг/сут достоверно превосходил омепразол в дозе 20 мг/сут по проценту ночей без изжоги (88,1%, доверительный интервал - 87,9-89,0; против 85,1%, доверительный интервал 84,2-85,9; р <0,0001) .Таким образом, наряду с известными клиническими показателями эффективности лечения ГЭРБ, указанные дополнительные критерии позволяют заключить, что эзомепразол объективно превосходит омепразол при лечении ГЭРБ. Столь высокая клиническая эффективность эзомепразола существенно повышает и его затратную эффективность. Так, например, среднее число дней до полного купирования изжоги при использовании эзомепразола в дозе 40 мг/сут составляло 5 дней, а оме-празола в дозе 20 мг/сут - 9 дней . При этом важно отметить, что омепразол в течение многих лет являлся золотым стандартом в лечении ГЭРБ, превосходя по клиническим критериям эффективности все другие ИПП, о чем свидетельствует анализ результатов более чем 150 сравнительных исследований .
Esomeprazolul a fost, de asemenea, studiat ca medicament de întreținere pentru BRGE. Două studii dublu-orb, controlate cu placebo, care au implicat mai mult de 300 de pacienți cu BRGE cu esofagită vindecată, au evaluat eficacitatea a trei doze de esomeprazol (10, 20 și 40 mg/zi) administrate timp de 6 luni.
La toate dozele studiate, esomeprazolul a fost semnificativ superior față de placebo, dar cel mai bun raport doză/eficacitate pentru terapia de întreținere a fost de 20 mg/zi. Există date publicate privind eficacitatea unei doze de întreținere de esomeprazol 40 mg/zi prescrisă la 808 pacienți cu BRGE: remisiunea după 6 și 12 luni a fost menținută la 93%, respectiv 89,4% dintre pacienți.
Proprietățile unice ale esomeprazolului au permis utilizarea unei abordări complet noi pentru tratamentul pe termen lung al GERD - terapia la cerere, a cărei eficacitate a fost studiată în două studii orb, controlate cu placebo, de 6 luni, incluzând 721 și 342 de pacienți. cu BRGE, respectiv. Esomeprazolul a fost utilizat în doze de 40 mg și 20 mg. Dacă au apărut simptomele bolii, pacienților li se permitea să utilizeze nu mai mult de o doză (comprimat) pe zi, iar dacă simptomele nu încetau, atunci li se permitea să ia antiacide. La însumarea rezultatelor, s-a dovedit că, în medie, pacienții au luat esomeprazol (indiferent de doză) o dată la 3 zile, în timp ce un control inadecvat asupra simptomelor (arsuri la stomac) a fost observat de doar 9% dintre pacienții care au primit 40 mg de esomeprazol, 5. % - 20 mg și 36 % - placebo (pag<0,0001). Число больных, вынужденных дополнительно принимать антациды, оказалось в группе плацебо в 2 раза большим, чем в пациентов, получавших любую из дозировок эзомепразола .
Astfel, studiile clinice indică în mod convingător că Esomeprazolul este un tratament promițător pentru BRGE atât în formele sale cele mai severe (esofagită erozivă), cât și în boala de reflux neerozivă.
Procinetica.
Reprezentanții acestui grup de medicamente au un efect antireflux și, de asemenea, sporesc eliberarea de acetilcolină în tractul gastrointestinal, stimulând motilitatea stomacului, intestinului subțire și esofagului. Ele măresc tonusul LES, accelerează golirea gastrică, au un efect pozitiv asupra clearance-ului esofagian și slăbesc refluxul gastroesofagian.
Domperidona, care este un antagonist al receptorilor dopaminergici periferici, este utilizată de obicei ca agent procinetic pentru EC. Domperidona se prescrie 10 mg (1 comprimat) de 3 ori pe zi cu 15-20 de minute înainte de mese.
În cazul CE cauzată de refluxul conținutului duodenal (în primul rând acizii biliari) în esofag, care se observă de obicei în bolile biliare, se obține un efect bun prin administrarea de acid biliar ursodo-oxicolic netoxic în doză de 5 mg/kg. pe zi timp de 6-8 luni.
Alegerea tacticii de tratament.
Atunci când alegeți tratamentul pentru BRGE în stadiul de RE eroziv-ulcerativ, trebuie amintit că în aceste cazuri terapia nu este o sarcină ușoară. În medie, vindecarea unui defect al mucoasei are loc:
- 3-4 săptămâni pentru ulcer duodenal;
- 4-6 săptămâni pentru ulcerul stomacal;
- timp de 8-12 săptămâni pentru leziunile erozive și ulcerative ale esofagului.
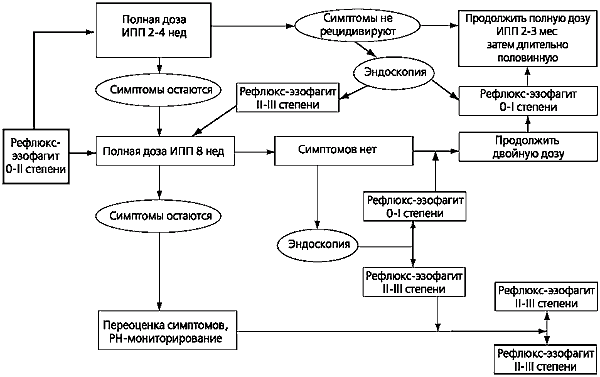
În prezent, a fost dezvoltată o schemă de tratament pas cu pas, în funcție de severitatea CE. Conform acestei scheme, deja în clasele 0 și 1 EC, se recomandă începerea tratamentului cu o doză completă de IPP, deși este permisă și utilizarea blocanților H2 în combinație cu prokinetice (Fig. 4).
Regimul de tratament pentru pacienții cu CE severă (stadiul II-III) este prezentat în Figura 5. Particularitatea acestui regim sunt ciclurile de tratament mai lungi și prescrierea (dacă este necesar) de doze mari de IPP. În absența efectului tratamentului conservator la pacienții din această categorie, este adesea necesar să se ridice problema intervenției chirurgicale antireflux. De asemenea, oportunitatea tratamentului chirurgical ar trebui discutată pentru complicațiile EC care nu pot fi tratate cu medicamente.
Interventie chirurgicala.
Scopul operațiilor care vizează eliminarea refluxului este restabilirea funcției normale a cardiei.
Indicații pentru tratamentul chirurgical: 1) eșecul tratamentului conservator; 2) complicatii ale BRGE (strictiuni, sangerari recurente); 3) pneumonie de aspirație frecventă; 4) PB (datorită riscului de malignitate). Mai ales adesea, indicațiile pentru intervenție chirurgicală apar atunci când BRGE este combinată cu o hernie hiatală.
Principalul tip de intervenție chirurgicală pentru esofagita de reflux este fundoplicatura Nissen. În prezent, metode de fundoplicatură efectuate prin laparoscop sunt în curs de dezvoltare și implementare. Avantajele fundoplicaturii laparoscopice includ rate semnificativ mai mici ale mortalității postoperatorii și reabilitarea rapidă a pacienților.
În prezent, în cazul BE, se folosesc următoarele tehnici endoscopice pentru a influența focarele de metaplazie intestinală incompletă și displazie epitelială severă:
- distrugere cu laser, coagulare cu plasmă de argon;
- electrocoagulare multipolară;
- distrugere fotodinamică (medicamentele fotosensibilizante se administrează cu 48-72 de ore înainte de procedură, apoi se tratează cu laser);
- rezecția locală endoscopică a mucoasei esofagiene.
Toate metodele enumerate de influențare a focarelor de metaplazie sunt utilizate pe fondul utilizării IPP care suprimă secreția și prokinetice care reduc refluxul gastroesofagian.
Prevenire și examinare medicală
Datorită prevalenței pe scară largă a BRGE, care duce la scăderea calității vieții, și a pericolului de complicații în formele severe de CE, prevenirea acestei boli este o sarcină foarte urgentă.
Scopul prevenirii primare a BRGE este de a preveni dezvoltarea bolii. Prevenția primară include respectarea următoarelor recomandări:
- menținerea unui stil de viață sănătos (nu fumat și consumul de băuturi alcoolice puternice);
- alimentație rațională (evitați mesele abundente, nu mâncați noaptea, limitați consumul de alimente foarte picante și fierbinți;
- pierderea în greutate în obezitate;
- Numai conform indicațiilor stricte, luați medicamente care provoacă reflux (anticolinergice, antispastice, sedative, tranchilizante, inhibitori ai canalelor de calciu, b-blocante, prostaglandine, nitrați) și lezează mucoasa (antiinflamatoare nesteroidiene).
Orez. 4.
Alegerea tratamentului pentru pacienții cu grade endoscopic negative sau ușoare (0-1) de esofagită de reflux

Orez. 5.
Alegerea tratamentului pentru pacienții cu grade severe (II-III) de esofagită de reflux
Scopul prevenției secundare a BRGE este de a reduce frecvența recăderilor și de a preveni progresia bolii. O componentă obligatorie a prevenirii secundare este respectarea recomandărilor de mai sus pentru prevenirea primară. Prevenirea secundară a consumului de droguri depinde în mare măsură de severitatea CE.
„Terapia la cerere” este utilizată pentru a preveni exacerbările în absența esofagitei sau a esofagitei ușoare (grad 0-1 ER). Fiecare atac de durere și arsuri la stomac ar trebui oprit, deoarece acesta este un semnal de acidificare patologică a esofagului, care contribuie la deteriorarea progresivă a membranei mucoase a acestuia. Esofagita severă (în special gradul III-IV EC) necesită terapie de întreținere pe termen lung, uneori constantă, cu IPP sau blocante ale receptorilor H2 în combinație cu procinetice.
Criteriile pentru prevenirea secundară de succes sunt considerate a fi reducerea numărului de exacerbări ale bolii, absența progresiei, reducerea severității CE și prevenirea dezvoltării complicațiilor.
Pacienții cu BRGE în prezența semnelor endoscopice de RE necesită observație clinică cu control endoscopic cel puțin o dată la 2-3 ani.
Pacienții care au fost diagnosticați cu BE ar trebui să fie incluși într-un grup special. Este recomandabil să se efectueze o monitorizare endoscopică cu biopsie țintită a mucoasei esofagiene din zona epiteliului modificat vizual anual (dar cel puțin o dată pe an), dacă nu a existat displazie în timpul studiului anterior. Dacă acesta din urmă este detectat, monitorizarea endoscopică trebuie efectuată mai des pentru a nu rata momentul malignității. Prezența displaziei de grad scăzut în BE necesită endoscopie cu biopsie la fiecare 6 luni, iar displazie severă - după 3 luni. La pacienții cu displazie severă confirmată, trebuie pusă problema tratamentului chirurgical.
LITERATURĂ
1. Dean WW, CrawleyJA, SchmittCM, Wong], Of man 11. Povara bolii bolii de reflux gastro-esofagian: impactul asupra productivității muncii. Aliment Pharmacol Ther2003 mai 15;17:1309-17.
2. DentJ, Jones R, Kahrilas P, Talley N1. Managementul bolii de reflux gastro-esofagian în practica generală. BMJ 2001;322:344-7.
3. Galmiche JP, Letessier E, Scarpignato C. Tratamentul bolii de reflux gastro-esofagian la adulți. BMJ 199S;316:1720-3.
4. Kahrilas PI. Boala de reflux gastroesofagian. JAMA 1996:276:933-3.
5. Salvatore S, Vandenplas Y. Boala de reflux gastro-esofagian și tulburări de motilitate. Best Pract Res Clin Gastroenterol 2003:17:163-79.
6. Stanghellini V. Managementul bolii de reflux gastroesofagian. Drugs Today (Bare) 2003;39(suppl. A):15-20.
7. Arimori K, Yasuda K, Katsuki H, Nakano M. Diferențele farmacocinetice între enantiomerii lansoprazol la șobolani. J Pharm Pharmacol 1998:50:1241-5.
8. Tanaka M, Ohkubo T, Otani K, et al. Farmacocinetica stereoselectivă a pantoprazolului, un inhibitor al pompei de protoni, la metabolizatorii extensivi și slabi ai S-mefenitoinei. Clin Pharmacol Ther 2001:69:108-13.
9. Abelo A, Andersson TV, Bredberg U, et al. Metabolizarea stereoselectivă de către enzimele CYP hepatice umane ale unui benzimidazol substituit. Drug Metab Dispos 2000:28:58-64.
10. Hassan-Alin M, Andersson T, Bredberg E, Rohss K. Farmacocinetica esomeprazolului după administrare orală
și administrarea intravenoasă de doze unice și repetate la subiecții sănătoși. Eur 1 Clin Pharmacol 2000:56:665-70.
11. Andersson T, Bredberg E, Hassan-Alin M. Farmacocinetica și farmacodinamia esomeprazolului, izomerul S al omeprazolului. Aliment Pharmacol Ther 2001:15:1563-9.
12. Lind T, Rydberg L, Kyleback A, et al. Esomeprazolul oferă un control îmbunătățit al acidului vs. omeprazol la pacienții cu simptome de boală de reflux gastro-esopageal. Aliment Pharmacol Ther 2000:14:861-7.
13. Andersson T, Rohss K, Hassan-Alin M. Farmacocinetica (PK) și relația doză-răspuns a esomeprazolului (E). Gastroenterology 2000:118(suppl. 2):A1210.
14. Kahrilas PI, Falk GW, Johnson DA, et al. Esomeprazolul îmbunătățește vindecarea și rezoluția simptomelor în comparație cu omeprazolul la pacienții cu esofagită de reflux: un studiu controlat randomizat. Anchetatorii studiului esomeprazolului. Aliment Pharmacol Ther 2000:14:1249-58.
15. Richter JE, Kahrilas PJ, Johanson J, et al. Eficacitatea și siguranța esomeprazolului în comparație cu omeprazolul la pacienții cu BRGE cu esofagită erozivă: un studiu controlat randomizat. Am 1 Gastroenterol 2001:96:656-65.
16. Vakil NB, Katz PO, Hwang C, et al. Arsurile la stomac nocturne sunt rare la pacienții cu esofagită erozivă tratați cu esomeprazol. Gastroenterologie 2001:120:rezumat 2250.
17. Kromer W, Horbach S, Luhmann R. Eficacitățile relative ale inhibitorilor pompei de protoni gastrici: lor
baza clinica si farmacologica. Pharmacology 1999: 59:57-77.
18. Johnson DA, Benjamin SB, Vakil NB, et al. Esomeprazolul o dată pe zi timp de 6 luni este o terapie eficientă pentru menținerea esofagitei erozive vindecate și pentru controlul simptomelor bolii de reflux gastroesofagian: un studiu randomizat, dublu-orb, controlat cu placebo al eficacității și siguranței. Am 1 Gastroenterol 2001:96:27-34.
19. Vakil NB, Shaker R, Johnson DA, et al. Noul inhibitor al pompei de protoni esomeprazolul este eficient ca terapie de întreținere la pacienții cu BRGE cu esofagită erozivă vindecată: un studiu de 6 luni, randomizat, dublu-orb, controlat cu placebo, al eficacității și siguranței. Aliment Pharmacol Ther 2001:15:927-35.
20. Maton P N, Vakil N B, Levine JG, et al. Siguranța și eficacitatea terapiei pe termen lung cu esomeprasol la pacienții cu esofagită erozivă vindecată. Drug Saf 2001:24:625-35.
21. Talley N1, Venables TL, Green JBR. Esomeprazolul 40 mg și 20 mg este eficient în tratamentul lomg-tenn al pacienților cu BRGE negativ la endoscopie: un studiu controlat cu placebo de terapie la cerere timp de 6 luni. Gastroenterologie 2000:118:A658.
22. Talley N1, Lauritsen K, Tunturi-Hihnala H, et al. Esomeprazol 20 mg menține controlul simptomelor în boala de reflux gastro-esofagian cu endoscopie negativă: un studiu controlat de terapie „la cerere” timp de 6 luni. Aliment Pharmacol Ther 2001:15:347-54.
Prelegerea prezintă date moderne despre epidemiologia, etiologia și patogeneza bolii de reflux gastroesofagian. Sunt luate în considerare manifestările clinice ale bolii și diagnosticul diferențial al principalelor simptome. Problemele de diagnostic și tratamentul bolii de reflux gastroesofagian sunt subliniate în conformitate cu ghidurile clinice.
Boala de reflux gastroesofagian în practica medicului primar
Datele moderne despre epidemiologia, etiologia și patogeneza bolii de reflux gastroesofagian sunt prezentate în prelegere. Sunt descrise manifestările clinice și diagnosticul diferențial al principalelor simptome. Întrebările privind diagnosticarea și tratamentul bolii de reflux gastroesofagian sunt formulate datorită recomandărilor clinice.
În ciuda realizărilor gastroenterologiei moderne, problemele de diagnostic, tratament și prevenire a bolilor legate de acid, care includ boala de reflux gastroesofagian (GERD), încă atrag atenția medicilor practicanți. Pacienții cu boli legate de aciditate reprezintă o parte semnificativă a pacienților consultați de medicii primari, iar diagnosticul și diagnosticul diferențial al acestor afecțiuni este o sarcină frecventă atât în practica internist, cât și a medicului generalist.
Semnificația GERD este determinată nu numai de prevalența sa în creștere, ci și de severitatea cursului său: creșterea numărului de forme complicate (ulcere, stricturi ale esofagului), dezvoltarea esofagului Barrett ca afecțiune precanceroasă și manifestări extraesofagiene ale bolii.Datele din studii epidemiologice indică faptul că prevalența BRGE este mare, ajungând în Europa de Vest 40-50%. Arsurile la stomac, principalul simptom al GERD, sunt detectate la 20-40% din populația țărilor dezvoltate și sunt observate la 25 de milioane de oameni din Statele Unite. Cu o creștere semnificativă a numărului de pacienți care suferă de BRGE, mai mult de jumătate dintre pacienți sunt diagnosticați cu forma sa negativă endoscopic și se observă o deteriorare semnificativă a calității vieții. Severitatea arsurilor la stomac nu se corelează cu severitatea esofagitei. Potrivit lui A.V. Kalinin, la pacienții care s-au plâns de arsuri la stomac, endoscopia relevă esofagită erozivă doar în 7-10% din cazuri. Conform studiilor rusești, incidența GERD (prezența arsurilor la stomac și/sau a eructațiilor acre o dată pe săptămână sau mai des în ultimele 12 luni) a fost de 23,6%. Trebuie remarcat faptul că arsurile la stomac frecvente (o dată pe săptămână sau mai mult) sunt un factor de risc independent pentru dezvoltarea adenocarcinomului esofagian, iar cu o durată a bolii de 20 de ani sau mai mult, riscul de a dezvolta cancer esofagian crește de 44 de ori.
Definiţia GERD indică faptul că aceasta este o boală caracterizată prin dezvoltarea unor modificări inflamatorii în membrana mucoasă a esofagului distal și/sau simptome clinice caracteristice datorate refluxului repetat al conținutului gastric/sau duodenal în esofag. Concept modern GERD a fost adoptată în 2006, când a fost publicat raportul de definiție și clasificare de la Montreal. gastroesofagianrefluxboli" .
Etiologie și patogeneză. Factorul principal în patogeneza BRGE este, ca și în alte patologii acido-dependente, un dezechilibru între factorii de agresiune și protecție a mucoasei esofagiene față de primii. La gestionarea pacienților, trebuie avut în vedere faptul că în majoritatea covârșitoare a cazurilor factorul principal (93%) este factorul acidificării excesive a esofagului, iar refluxul biliar reprezintă doar 7%. În general, mecanismele de dezvoltare a BRGE sunt hipotensiunea sfincterului esofagian inferior (LES), prezența unei hernie hiatale, care duce la insuficiența anatomică a LES, efectele dăunătoare ale refluxului, încetinirea clearance-ului esofagian (afectare). de peristaltism esofagian secundar, care asigură eliberarea esofagului din reflux) și chimice (scăderea producției de salivă și a nivelului de bicarbonat). Ceea ce este important este o scădere a rezistenței mucoasei (SM) a esofagului, afectarea funcției motorii a stomacului, duodenostaza și o creștere a presiunii intra-abdominale la un nivel care depășește tonusul LES. Factorii predispozanți includ excesul de greutate corporală, sarcina, factorii nutriționali (consum crescut de grăsimi, prăjeli, ciocolată, cafea, alcool, mirodenii, sucuri de fructe etc.), administrarea de medicamente (sedative, antidepresive, antagonişti de calciu, anticolinergice, beta-blocante). , teofilina, nitrati, glucagon, glucocorticosteroizi).
Clasificarea clinică a BRGE. Conform Clasificării Internaționale a Bolilor, Revizia X, BRGE aparține categoriei K21 și se împarte în BRGE cu esofagită (K 21.0) și BRGE fără esofagită (K 21.1). Pentru lucrările practice, se distinge boala de reflux neerozivă (NERD), care în structura generală a GERD este de 60-65%, iar esofagita erozivă (boala de reflux eroziv) - 30-35%. Se vorbește despre NERD atunci când există o variantă negativă endoscopic în prezența datelor clinice și a datelor de pH-metrie ale esofagului care confirmă refluxul gastroesofagian patologic (RGE) sau, conform EGD, esofagita catarrală. RGE patologic este considerat a fi reflux cu un pH în esofag mai mic de 4 sau mai mare de 7, care durează mai mult de 5 minute, mai mult de 50 de episoade în timpul zilei, cu o durată totală mai mare de 1 oră și existent de cel puțin 3 luni.
Pentru a caracteriza esofagita de reflux se folosește clasificarea Los Angeles. (1994): gradul A - unul sau mai multe defecte ale membranei mucoase (MS) a esofagului cu o lungime de cel puțin 5 mm, dintre care niciuna nu se extinde la mai mult de 2 pliuri ale esofagului; gradul B - unul sau mai multe defecte ale mucusului esofagian cu o lungime mai mare de 5 mm, niciunul dintre acestea nu se extinde la mai mult de 2 pliuri ale mucoasei; gradul C - defecte ale mucoasei esofagiene, extinzându-se până la 2 pliuri ale membranei mucoase sau mai mult, care împreună ocupă mai puțin de 75% din circumferința esofagului; gradul D - defecte ale mucoasei esofagiene ocupă cel puțin 75% din circumferința esofagului.
Un exemplu de diagnostic: BRGE, esofagită de reflux de severitate a 2-a.
Tabloul clinic prezentat de esofagie (arsuri la stomac, odinofagie, senzație de acid în gură, eructații cu acru sau aer, disfagie, durere în spatele sternului, la marginea procesului xifoid, durere în epigastru, sughiț, vărsături, senzație de precoce). satietate) si manifestari extraesofagiene. Printre esofagiană manifestări, semnificația principală este arsurile la stomac care apar după masă, consumul de băuturi carbogazoase, alcool, în timpul stresului fizic, înclinarea corpului sau în poziție orizontală, mai des noaptea, care poate fi atenuată prin administrarea de apă minerală și antiacide. Extraesofagian Simptomele (atipice) sunt reprezentate în principal de plângeri care indică implicarea sistemelor bronhopulmonare, cardiovasculare, patologiei dentare și a organelor ORL în proces - așa-numitele „măști” ale BRGE. Un număr semnificativ de pacienți cu plângeri caracteristice patologiilor cardiace, bronhopulmonare, cronice otorinolaringologice și dentare apelează la specialiști „îngust”; cu toate acestea, este posibil să nu aibă simptome tipice de esofagită care ar sugera BRGE.
La bronhopulmonare manifestări includ tuse cronică, mai ales noaptea, obstructivă boala plămâni, pneumonie, apnee paroxistică în somn. Datele literare indică un risc crescut de astm bronșic, iar adăugarea de RGE poate agrava evoluția astmului bronșic într-un sfert din cazuri. RGE patologic este considerat declanșator al crizelor de astm, în principal noaptea, pe măsură ce frecvența mișcărilor de deglutiție scade și crește efectul acidului asupra mucoasei esofagiene, ceea ce determină dezvoltarea bronhospasmului din cauza microaspirației și a mecanismului neuroreflex.
Strategia de diagnosticare a unui medic primar pentru tuse cronică: necesar excluderea pacientului de la administrarea inhibitorilor enzimei de conversie a angiotensinei și fumatul, radiografie a organelor respiratorii; trebuie efectuată o examinare a organelor ORL, radiografie a sinusurilor paranazale, spirografie cu bronhodilatator, endoscopie și pH-metrie la 24 de ore.
La cardiovasculare manifestări BRGE se referă la durerea toracică, similară anginei pectorale, rezultată din dischinezia hipermotorie a esofagului (esofagospasm secundar).
Caracteristicile clinice ale durerii toracice asociate cu reflux: sunt de natură arzătoare, localizate în spatele sternului, nu radiază, sunt asociate cu aportul alimentar, supraalimentarea, erorile în alimentație, apar la schimbarea poziției corpului (aplecare, poziție orizontală), scad după administrarea de ape minerale alcaline, antiacide sau medicamente antisecretoare , sunt combinate cu arsuri la stomac și/sau disfagie. Deoarece „masca” cardiacă a BRGE este mediată prin n. vag, cardialgia este adesea combinată cu manifestări ale disfuncției autonome - tahiaritmie, senzații de căldură și frisoane, amețeli, labilitate emoțională. Diagnosticul diferențial se realizează cu boala coronariană (CHD) și manifestarea acesteia - angina pectorală, durata durerii în care este de 1-2 minute, durerea are o iradiere caracteristică, este provocată de activitatea fizică și este ameliorată de nitroglicerină. . Verificarea bolii coronariene include angiografia coronariană, monitorizarea Holter ECG, ergometria bicicletei și ecocardiografia de stres.
Otorinolaringologice Simptomele GERD sunt cele mai numeroase și variate. Acestea includ o senzație de durere, o comă, un corp străin în gât, o durere în gât, o dorință de a „curăța gâtul”, răgușeală și tuse paroxistică. În plus, GERD poate provoca sinuzită recurentă, otită medie, faringită și laringită care nu pot fi supuse terapiei standard. Mecanismul de apariție a acestor simptome este asociat cu refluxul faringolaringian, care este cauzat de RGE, pătrunzând proximal prin sfincterul esofagian superior.
„Masca” dentară este reprezentată de o senzație de arsură a limbii, obrajilor, gust afectat, distrugerea patologică a smalțului dentar și carii recurente.
10-20% dintre pacienții cu BRGE dezvoltă esofagul Barrett, o afecțiune dobândită care este o complicație a BRGE, care se dezvoltă ca urmare a înlocuirii epiteliului scuamos stratificat distrus din partea inferioară a esofagului cu epiteliu columnar (epiteliul Barrett), care predispune la dezvoltarea adenocarcinomului esofagului. Factori de risc pentru dezvoltarea esofagului Barrett: arsuri la stomac de peste 2 ori pe săptămână, sex masculin, durata simptomelor mai mult de 5 ani.
Diagnosticul BRGE se bazează în primul rând pe plângerile pacientului, iar metodele instrumentale (EGD, pH-metrie 24 de ore) sunt suplimentare sau confirmă diagnosticul. Conform recomandărilor clinice, testele de laborator obligatorii includ un test general de sânge, un test de urină, determinarea grupei sanguine și a factorului Rh. Metode instrumentale de cercetare: EGDS unic, biopsie a membranei mucoase a esofagului în caz de BRGE complicat (ulcere, stricturi, esofag Barrett), examinare cu raze X a esofagului și stomacului dacă este o hernie hiatală, strictura, adenocarcinom esofagului. suspectat. NERD), biopsie a mucoasei esofagiene în BRGE complicat. La metode suplimentare includ pH-metria intraesofagiană de 24 de ore, manometria intraesofagiană, ecografie a organelor abdominale, ECG, ergometria bicicletei, testul inhibitorului pompei de protoni (testul PPI). Posibilitatea și fezabilitatea efectuării unui test IPP se datorează prevalenței ridicate a NERD și poate juca un rol de screening: lipsa efectului sau reapariția rapidă a simptomelor după întreruperea utilizării IPP face să ne gândim la necesitatea unor metode de cercetare suplimentare (endoscopie, pH-metrie etc.).
Diagnostic diferentiat efectuate cu ulcer peptic și stricturi ale esofagului, carcinom gastroesofagian, diverticul esofagian, acalazie cardia, acalazie și spasm al mușchiului cricofaringian, dischinezie faringoesofagiană, spasm esofagian difuz idiopatic, boala primară cu dischinezie cardiacă și esofagiană. angina pectorală, infarct miocardic), patologie bronhopulmonară, boli ORL-organe
Ținând cont de specificul muncii unui medic primar, în special al unui medic generalist, este necesar să se concentreze asupra diagnosticului diferențial al unuia dintre principalele simptome ale bolilor esofagiene - disfagie(dificultate la înghițire, o senzație de obstrucție în trecerea alimentelor prin cavitatea bucală în faringe sau esofag). Există disfagie orofaringiană și esofagiană.
Disfagia orofaringiană se caracterizează printr-o încălcare a fluxului de alimente în esofag și este însoțită de refluxul alimentelor în cavitatea bucală sau nazală. Mecanismele patogenetice ale unei astfel de disfagie includ slăbiciunea mușchilor striați implicați în stadiul inițial al deglutiției, incapacitatea de a închide nazofaringe și laringe și relaxarea incompletă a sfincterului esofagian superior. Pacientul călușește, tușește, scuipă saliva, trebuie să facă un efort pentru a înghiți cu succes, iar aspirația este posibilă. O astfel de disfagie poate apărea ca urmare a unor boli neurologice și neuromusculare care interferează cu actul de deglutiție: cu accidente vasculare cerebrale, scleroză laterală multiplă și amiotrofică, botulism, parkinsonism, paralizie bulbară, poliomielita, siringomielie, miastenia gravis, miopatie, diabet zaharat și alcool. o manifestare a neuropatiei. Unele colagenoze (dermatomiozite) datorate leziunilor mușchilor striați pot provoca, de asemenea, disfagie. Disfagia orofaringiană poate fi cauzată și de boli inflamatorii: faringita acută, care provoacă dureri și umflături în gât, care îngreunează temporar înghițirea. Cauzele mai rare ale disfagiei orofaringiene sunt cancerul laringian, abcesul paraamigdalian, oreionul, tiroidita acută și afectarea orofaringelui prin radiații. Cu malformații ale faringelui și esofagului, disfagia poate fi asociată cu diverticulul Zenker faringian inferior, care apare la persoanele în vârstă care se plâng de înghițire dificilă și dureroasă, tuse persistentă, uneori o umflătură pe partea laterală a gâtului, care scade odată cu regurgitarea alimente și mucus. Disfuncția idiopatică a mușchiului cricofaringian este suspectată atunci când există o încălcare a înghițirii alimentelor, când nu sunt detectate procese neurologice, degenerative sau inflamatorii la nivelul faringelui și esofagului.
Disfagia esofagiană observată în timpul actului normal de înghițire, dar cu trecerea afectată a alimentelor solide sau lichide prin esofag în stomac și se caracterizează prin apariția, la 2-5 secunde după înghițirea alimentelor, a unei senzații de plenitudine, „comă” și durere în sternul. Mulți pacienți pot indica cu exactitate nivelul de retenție în bolus. Există două grupuri de afecțiuni patologice care provoacă disfagie esofagiană. Acestea sunt tulburări de motilitate ale esofagului (disfagie motorie) și îngustarea mecanică a lumenului acestuia (disfagie mecanică) . Disfagia motorie apare atunci când se consumă atât alimente solide, cât și lichide și se caracterizează prin arsuri la stomac, dureri în piept care amintesc de angina pectorală, aspirație, scădere în greutate și adesea regurgitare. Cauzele acestui tip de disfagie sunt acalazia, spasmul difuz al esofagului, sclerodermia esofagului. Disfagia mecanică este cauzată de factori care duc la modificări ale lumenului esofagului: îngustarea internă sau compresia externă. Cel mai adesea, disfagia mecanică este cauzată de carcinomul scuamos al esofagului și leziunile sale metastatice (mai des - cancer de sân, cancer pulmonar, limfoame și leucemie), stricturi peptice și alte stricturi benigne ale esofagului, provocând disfagie progresivă, care se dezvoltă în principal atunci când încercarea de a înghiți alimente solide și scade la consumul de alimente cu apă. Cauza disfagiei poate fi și infecțioasă, în special esofagita candidală și herpetică, care apare adesea fără a afecta cavitatea bucală. Mai des, esofagita candidoză se dezvoltă cu o slăbire pronunțată a sistemului imunitar: la persoanele care iau antibiotice, glucocorticoizi și la pacienții cu diabet. Dificultatea periodică la înghițirea alimentelor solide este uneori un semn precoce al îngustării lumenului în zona anastomozei esofagogastrice din cauza formării unui inel de mucoasă (inelul lui Schatsky). Disfagia nu este constantă, în cazuri tipice apare la înghițirea cărnii - așa-numitul „sindrom de friptură de vită”. Adeziunile de țesut conjunctiv la nivelul esofagului cervical, combinate cu o deficiență de fier și alte substanțe din alimente (sindrom Plummer-Vinson sau Paterson-Kelly), asociate cu o dezvoltare crescută a carcinomului spinocelular al esofagului și faringelui, pot provoca, de asemenea, disfagie. Patogenia acestuia din urmă în acest sindrom este neclară, dar adesea dispare cu suplimentarea cu fier și corectarea altor tulburări nutriționale, chiar și fără distrugerea membranei. Insuficiența de deglutiție din cauza disfuncției esofagului este observată în multe boli sistemice - boala Crohn, sarcoidoza, boala Behçet, pemfigoid și epidermoliza vezică. Ocazional, disfagia apare după vagotomie trunchială sau după fundoplicatură pentru esofagită de reflux.
Cauza disfagiei poate fi compresia esofagului din exterior de către vasele de sânge - cu o origine atipică a arterei subclaviei drepte.
Globus hystericus este considerat o manifestare a disfagiei de origine isterică și se manifestă ca o senzație de nod blocat în gât. Cu toate acestea, în timpul implementării efective a actului de înghițire, nu se observă dificultăți. În unele cazuri, apariția acestui simptom este asociată fie cu prezența unei zone de parestezie regională, fie cu dezvoltarea spasmului laringofaringian sau esofagian.
Indicații pentru spitalizare. Pacienții sunt internați pentru tratament antireflux în cazul unei evoluții complicate a bolii, precum și în caz de ineficacitate a terapiei medicamentoase adecvate, pentru intervenție chirurgicală (fundoplicație) în caz de ineficacitate a terapiei medicamentoase și intervenții endoscopice sau chirurgicale în prezența complicații ale esofagitei: stricturi, esofag Barrett, sângerare.
Tratament. Scopurile terapiei GERD sunt ameliorarea simptomelor clinice, vindecarea eroziunilor, îmbunătățirea calității vieții, prevenirea sau eliminarea complicațiilor și prevenirea recăderilor. Tratamentul include în primul rând metode non-medicamentoase.
Schimbări ale stilului de viață: oprirea fumatului, normalizarea greutății corporale, respectarea unei diete excluzând alimentele picante, acre, grase, condimentele, produsele care produc gaze, băuturi carbogazoase, cafea, alcool, ciocolată, ceapă, usturoi, roșii, citrice. Pacienții trebuie sfătuiți să mănânce nu mai târziu de câteva ore înainte de culcare, să nu se întindă după masă timp de 1,5-2 ore, să poarte haine strânse și curele strânse, iar exercițiile cu aplecarea trebuie excluse.Pacienții trebuie sfătuiți, dacă este posibil , să nu ia medicamente care au un efect advers asupra mucoasei esofagiene și reduc tonusul LES: nitrați, antagoniști de calciu, antispastice, progesteron, antidepresive, teofilină, antiinflamatoare nesteroidiene, precum și ridicarea capului pat cu 15-20 cm.
Terapie medicamentoasă pentru BRGE prevede prescrierea a trei grupe de medicamente: agenți antisecretori, antiacide și procinetice. Conform regulii lui Bell, vindecarea eroziunilor esofagiene are loc în 80-90% din cazuri dacă este posibil să se mențină pH-ul esofagului > 4 în timpul zilei timp de cel puțin 16-22 de ore. Prin urmare, inhibitorii pompei de protoni (IPP) sunt prima alegere. În conformitate cu recomandările clinice pentru gastroenterologie, durata tratamentului pentru boala de reflux eroziv depinde de stadiul bolii. Pentru eroziuni simple (stadiile A și B), tratamentul se efectuează timp de 4 săptămâni, pentru eroziuni multiple - (stadiile C și D) - 8 săptămâni. Se utilizează omeprazol 20-40 mg/zi, lansoprazol 30-60 mg/zi, rabeprazol 20 mg/zi, pantoprazol 40-80 mg/zi, esomeprazol 40 mg/zi. O doză dublă de IPP sau o creștere a duratei tratamentului (până la 12 săptămâni sau mai mult) este necesară dacă dinamica de vindecare a eroziunilor nu este suficient de rapidă sau în prezența manifestărilor extraesofagiene. Terapia de întreținere pentru formele erozive de BRGE se efectuează într-o doză standard sau jumătate timp de 26 de săptămâni, iar pentru un curs complicat al bolii - timp de 52 de săptămâni. Pentru NERD, IPP sunt prescrise o dată pe zi (20 mg omeprazol, 30 mg lansoprazol, 20-40 mg pantoprazol, 20 mg rabeprazol, 20 mg esomeprazol) timp de 4-6 săptămâni. Tratamentul suplimentar se efectuează într-o doză standard sau jumătate în mod „la cerere”. Utilizarea blocanților H-2 este mai puțin eficientă.
Antiacidele sunt utilizate ca remediu simptomatic pentru ameliorarea arsurilor la stomac rare, 15 ml suspensie de 3 ori pe zi la 1,5 ore după mese și noaptea până la ameliorarea simptomelor (în medie 2 săptămâni). Pentru esofagita de reflux cu reflux al continutului duodenal in esofag, conform recomandarilor clinice, se foloseste acid ursodeoxicolic 250-350 mg/zi. în combinaţie cu procinetica. Terapia la cerere - luarea unui IPP atunci când apar simptome de BRGE - este utilizată pentru boala de reflux negativ endoscopic.
Datorită duratei terapiei antisecretorii, ar trebui luate în considerare și posibilele efecte secundare ale IPP. Datorită scăderii semnificative a proprietăților de barieră a sucului gastric, sunt create condiții pentru dezvoltarea florei oportuniste atât în părțile proximale, cât și în cele distale ale tractului gastrointestinal. Riscul de infecții intestinale, inclusiv diaree asociată cu Clostridium difficile, crește. În condiții de hipoclorhidrie severă, migrarea H. pylori se dezvoltă din antru în corpul stomacului cu formarea gastritei atrofice, care este primul pas al cascadei Correa. În acest sens, toți pacienții cu BRGE cu utilizare pe termen lung a IPP ar trebui să fie examinați pentru H. pylori și, dacă rezultatul este pozitiv, să fie supuși unui curs de terapie de eradicare. O serie de studii indică o apariție mai frecventă a infecțiilor sistemului respirator cu supresie acidă severă. De asemenea, sa demonstrat că utilizarea pe termen lung a IPP crește riscul de fracturi osteoporotice, care este probabil legat de malabsorbția calciului. Administrarea de doze mari de IPP mai mult de un an crește riscul de fracturi de șold de 1,9 ori. Unele surse raportează dezvoltarea hepatopatiei cu utilizarea pe termen lung a IPP. Efectele nedorite ale IPP includ scăderea concentrației intragastrice de vitamina C, în special în forma antioxidantă activă biologic, precum și efectul IPP asupra H + -ATPazei vacuolare, care determină multe procese biochimice în corpul uman. Astfel, în ciuda eficacității indubitabile a IPP în tratamentul GERD, ar trebui să se țină seama de posibilul său impact negativ asupra sănătății umane în general. Prokinetice („Cerucal”, „Domperidonă”, „Cisapride”, „Itopride”) măresc tonusul sfincterului esofagian inferior, accelerează golirea gastrică, măresc clearance-ul esofagian și sunt utilizate în combinație cu medicamente din alte grupuri; Unele dintre prokinetice (Cisapride) au o utilizare limitată din cauza cardiotoxicității.
Educația pacientului. Este medicul de prim contact - medicul generalist, terapeutul local - cel care joaca un rol important in educarea pacientului si efectuarea muncii educative sanitare. Organizarea „Școlilor pentru Pacienți cu BRGE” este rațională. Pacienților li se explică că GERD este o boală cronică care necesită terapie de întreținere pe termen lung cu IPP pentru a preveni complicațiile. Explicați în mod activ importanța tratamentelor non-medicamentoase pentru BRGE și intervențiile în stilul de viață. Este necesar să se informeze pacienții despre posibilele complicații ale BRGE și „simptome de alarmă”: disfagie sau odinofagie progresivă, sângerări, scădere în greutate, tuse sau crize de astm, dureri în piept, vărsături frecvente. Pacienților cu simptome de reflux necontrolat pe termen lung trebuie explicată necesitatea endoscopiei pentru identificarea complicațiilor (esofagul Barrett), iar dacă acestea sunt prezente, necesitatea endoscopiei periodice cu biopsie și examen histologic.
Principalele probleme în tratamentul GERD sunt necesitatea de a prescrie doze mari de medicamente antisecretoare și de a efectua pe termen lung principal (cel puțin 4-8 săptămâni) și întreținere (6-12 luni) terapie. Dacă aceste condiții nu sunt îndeplinite, probabilitatea de recidivă a bolii este foarte mare. Numeroase studii au arătat că 80% dintre pacienții care nu primesc un tratament de susținere adecvat dezvoltă o recidivă în următoarele 26 de săptămâni, iar în decurs de un an probabilitatea de recidivă este de 90-98%. Astfel, un medic primar este obligat să aibă o abordare cuprinzătoare a managementului pacienților cu BRGE, asigurând eficacitatea terapiei, răbdare și perseverență. Educația pacientului, inclusiv metodele de tratament fără medicamente, este extrem de importantă.
L.T. Pimenov, T.V. Savelyeva
Izhevskayastatmedicalacademie
Pimenov Leonid Timofeevici — doctor în științe medicale, profesor,
Şef Secţie Medic Generalist şi Medicină Internă cu Curs Medicină de Urgenţă
Literatură:
1. Kalinin A.V. Boli dependente de acid ale tractului gastrointestinal superior. Corectarea medicamentoasă a tulburărilor secretoare. Perspective clinice în gastroenterologie, Hepatologie 2002; 2: 16-22.
2. Isakov V.A. Epidemiologia GERD: Est și Vest. Expert și pană. gastroenterologie. 2004; 5:2-6.
3. Lundell L. Progrese în strategiile de tratament pentru boala de reflux gastroesofagian. Curs postuniversitar EAGE. Geneva, 2002. P. 13-22.
4. Maev I.V., Trukhmanov A.S. Boala de reflux non-erozivă din perspectiva gastroenterologiei moderne: caracteristici clinice și impact asupra calității vieții pacienților. Jurnalul medical rus 2004; 12 (23): 1344-1348.
5. Kalinin A.V. Boli dependente de acid ale tractului gastrointestinal superior. Corectarea medicamentoasă a tulburărilor secretoare. Perspective clinice în gastroenterologie, Hepatologie 2002; 2: 16-22.
6. Lazebnik L.B., Bordin D.S., Masharova A.A., b Societatea împotriva arsurilor la stomac. Gastroenterologie experimentală și clinică 2007; 4:5-10.
7. Roshchina T.V. Boala de reflux gastroesofagian la pacienții cu astm bronșic: rezumat. dis... candidat la științe medicale. M., 2002. 21 p.
8. Ivashkin V.T. Gastroenterologie: Ghiduri clinice. Ed. V.T. Ivashkina. Ed. a II-a, rev. si suplimentare M.: GEOTAR-Media, 2009. 208 p.
9. Vakil N., van Zanten S.V., Kahrilas P., Dent J., Jones R. și Global Consensus Group. Definiția și clasificarea de la Montreal a bolii de reflux gastroesofagian: un consens global bazat pe dovezi. A.m. J. Gastroenterol. 2006; 101: 1900-1920.
10. Ivashkin V.T., Sheptulin A.A. Diagnosticul și tratamentul bolii de reflux gastroesofagian: un manual pentru medici. M., 2005. 30 p.
11. Maev I.V., Samsonov A.A., Trukhmanov A.S. și colab.. Experiență pozitivă de utilizare a antiacidului Maalox la pacienții cu boală de reflux neerozivă nou diagnosticată. Jurnal medical rus 2008; 2: 50-55.
13. Stremouhov A.A. Principalele simptome ale bolilor esofagiene. Buletinul de Medicină de Familie 2005; 2 (04): 12-17.
14. Targownic L.E., Lix L.M., Prior H.J. Utilizarea inhibitorilor pompei de protoni și riscul de fracturi legate de osteoporoză. Can Med Asoc J 2008; 179: 319-326.
Boala de reflux gastroesofagian (abreviată ca GERD) este o boală în care conținutul stomacului curge adesea înapoi în esofag, ducând la inflamarea pereților esofagieni.
În unele cazuri, refluxul, de ex. mișcarea alimentelor și sucului gastric prin sfincterul esofagian inferior în esofag are loc ocazional la persoanele sănătoase, de exemplu, cu o singură supraalimentare. Dacă există destul de multe astfel de gipsuri și sunt însoțite de simptome neplăcute, atunci această afecțiune este o boală.
Există două forme principale de boală de reflux gastroesofagian:
- boala de reflux neerozivă (endoscopic negativă) (NERD) – apare în 70% din cazuri;
- esofagită de reflux (RE) – incidența este de aproximativ 30% din numărul total de diagnostice de BRGE.
Starea mucoasei esofagiene este evaluată pe etape conform clasificării Savary-Miller sau după gradele clasificării Los Angeles.
Se disting următoarele grade de BRGE:
- zero - simptomele esofagitei de reflux nu sunt diagnosticate;
- mai întâi - apar zone de eroziune care nu se contopesc, se observă hiperemia membranei mucoase;
- suprafața totală a zonelor erozive ocupă mai puțin de 10% din întreaga zonă a părții distale a esofagului;
- al doilea - zona de eroziune variază de la 10 la 50% din suprafața totală a mucoasei;
- al treilea - există multiple leziuni erozive și ulcerative care sunt localizate pe întreaga suprafață a esofagului;
- al patrulea - apar ulcere profunde, esofagul Barrett este diagnosticat.
Clasificarea Los Angeles se aplică numai soiurilor erozive ale bolii:
- gradul A - nu există mai mult de mai multe defecte ale membranei mucoase de până la 5 mm lungime, fiecare dintre acestea extinzându-se la cel mult două dintre pliurile sale;
- gradul B - lungimea defectelor depășește 5 mm, niciuna dintre ele nu se extinde la mai mult de două pliuri ale mucoasei;
- gradul C - defecte răspândite pe mai mult de două pliuri, aria lor totală este mai mică de 75% din circumferința deschiderii esofagiene;
- gradul D - zona defectelor depășește 75% din circumferința esofagului.
Ce este refluxul gastroesofagian?
Refluxul gastroesofagian (gastroesofagian) este refluxul conținutului gastric în esofag. Termenul „reflux” înseamnă direcția de mișcare în direcția opusă, nefiziologică.
Odată cu reflux, țesătura alimentară cu suc gastric se poate deplasa de la stomac spre esofag. Acest proces este un fenomen complet acceptabil dacă se repetă doar ocazional, de exemplu, după ce ai mâncat o masă copioasă, sau cu îndoiri ascuțite ale corpului după prânz.
În absența patologiilor, refluxul gastroesofagian periodic nu duce la nicio consecință adversă, deoarece suprafața mucoasei esofagiene este în mare măsură protejată de deteriorarea mediului acid al sucului gastric.
La o persoană sănătoasă, episoadele de reflux nu ar trebui să apară mai mult de o dată pe oră. După aceasta, pereții esofagului sunt imediat curățați (curățați) prin remutarea țesutului alimentar în stomac. În mare măsură, acest lucru este facilitat de saliva care curge constant în esofag. Bicarbonații conținuti în acesta neutralizează efectele distructive ale sucului gastric asupra mucoasei esofagiene.
Cauzele formării BRGE
Următorii factori contribuie la dezvoltarea bolii de reflux gastroesofagian:
- scăderea tonusului sfincterului esofagian inferior;
- scăderea capacității pereților esofagului de a se autocurăța;
- încălcarea acidității sucului gastric;
- obezitatea;
- sarcina, în timpul căreia stomacul și alte organe ale sistemului digestiv sunt comprimate de uterul în creștere;
- consumul frecvent de alimente grase, picante, alcool, cafea;
- fumat;
- prezența unei hernie hiatale;
- supraalimentarea sau consumul prea repede de alimente, ceea ce duce la înghițirea unei cantități semnificative de aer;
- abuzul de alimente care durează mult timp pentru a se digera în stomac;
- creșterea presiunii intraabdominale din cauza îndoirii frecvente în timpul lucrului, efectuarea anumitor exerciții fizice, purtarea hainelor strâmte etc.
Metode de diagnosticare
Pentru a diagnostica refluxul gastroesofagian, se folosesc următoarele metode:
- examinarea endoscopică a esofagului, care permite identificarea modificărilor inflamatorii, eroziuni, ulcere și alte patologii;
- monitorizarea zilnică a acidității (pH) în partea inferioară a esofagului. În mod normal, nivelul pH-ului ar trebui să fie în intervalul de la 4 la 7; modificările datelor reale pot indica cauza bolii;
- Radiografia esofagului - vă permite să detectați o hernie hiatală, ulcere, eroziune etc.;
- examen manometric al sfincterelor esofagiene - efectuat pentru aprecierea tonusului acestora;
- scintigrafia esofagului folosind substanțe radioactive - efectuată pentru evaluarea clearance-ului esofagului;
- biopsie esofagiană – efectuată dacă se suspectează esofag Barrett.
Atunci când efectuați o examinare, ar trebui să diferențiați GERD de ulcerativ, esofagită și alte boli ale sistemului digestiv.
Simptome
Boala de reflux gastroesofagian la pacienții adulți este însoțită de următoarele simptome:
- arsurile la stomac este principalul simptom al acestei boli. De regulă, apare în 1 - 1,5 ore după masă, precum și noaptea. Senzația de disconfort poate crește după consumul de băuturi carbogazoase, cafea, după activitate fizică intensă sau supraalimentare;
- durere în zona pieptului, care în unele cazuri poate fi similară cu durerea anginei pectorale;
- eructarea conținutului gastric sau a aerului. Apare ca urmare a pătrunderii conținutului stomacului în esofag și apoi în cavitatea bucală;
- gust acru în gură - apare ca urmare a eructației;
- disfagie (dificultate la înghițirea alimentelor) - apare ca urmare a inflamației prelungite a pereților esofagului și a iritației laringelui;
- greaţă;
- vărsături - în cazuri complicate;
- sughitul - apare din cauza iritatiilor nervului frenic si contractiei ulterioare a diafragmei;
- Durere de gât;
- modificări ale vocii (disfonie): răgușeală, dificultate la încercarea de a vorbi tare;
- afectiuni dentare: parodontita, gingivita etc.;
- manifestări respiratorii: dificultăți de respirație, tuse, mai ales în decubit.
La copiii mici, refluxul gastroesofagian fiziologic apare mult mai des decât la adulți, ceea ce se datorează caracteristicilor aparatului sfincterian și volumului mic al stomacului. În primele trei luni de viață, bebelușii au adesea regurgitare sau vărsături, ceea ce nu reprezintă un pericol grav. Odată cu stabilirea ulterioară a unei bariere antireflux, aceste manifestări dispar treptat.
Cu toate acestea, în unele cazuri, boala de reflux gastroesofagian se dezvoltă la copii într-un moment în care simptomele de scuipat sau regurgitare ar fi trebuit să fie lăsate de mult în urmă. În acest caz, copiii se pot plânge de durere la înghițirea alimentelor, de o senzație de nod în piept.
Unul dintre semnele caracteristice ale BRGE la copii este descoperirea unei pete albe pe pernă după somn, ceea ce indică eructarea frecventă în timpul nopții.
Simptomele rămase ale refluxului gastroesofagian la copii sunt de obicei aceleași ca la pacienții adulți.
Tratament
Tratamentul refluxului gastroesofagian include trei grupuri generale de metode: modificări ale stilului de viață, tratament medicamentos și intervenții chirurgicale.
Schimbarea stilului de viață implică următoarele:
- normalizarea greutății corporale;
- excluderea din dieta cafelei, ceaiului tare, alimentelor grase, picante și prăjite, băuturilor carbogazoase, cepei, usturoiului, citricelor;
- aderarea la dietă;
- refuzul de a purta îmbrăcăminte strânsă și accesorii (curele, curele de talie) care comprimă strâns zona pieptului și a taliei;
- evitarea îndoirii frecvente a corpului, refuzul muncii fizice grele;
- dormi noaptea cu capul patului usor ridicat (15 - 20 cm).
Terapia medicamentosă implică utilizarea următoarelor mijloace:
- prescrierea inhibitorilor pompei de protoni (omeprazol, rabeprazol) și alți agenți antisecretori;
- luarea de prokinetice pentru a îmbunătăți peristaltismul stomacului și intestinelor (cerucal, motilium);
- prescrierea de antiacide (Maalox, phosphalugel etc.);
- luând preparate vitaminice, inclusiv vitamina B5 și U, pentru a reface membrana mucoasă a esofagului și în general a întări organismul.
Tratamentul chirurgical se efectuează în prezența unor complicații grave, cum ar fi afectarea esofagului de gradul al treilea sau al patrulea, esofagul Barrett etc.
În prezent, cel mai frecvent tip de intervenție chirurgicală pentru tratamentul BRGE este fundoplicatura, efectuată prin metoda laparoscopică. În timpul operației, chirurgul formează un pliu special dintr-o parte a stomacului, numită fundus, în jurul părții inferioare a esofagului, adică creează o valvă artificială. Eficacitatea acestei proceduri este destul de mare: aproximativ 80% dintre pacienți nu se plâng de apariția refluxului în următorii 10 ani, restul sunt nevoiți să ia medicamente din cauza persistenței unor simptome ale bolii.
Remedii populare
- decoct de seminte de in: se toarna o lingurita de materie prima cu un pahar de apa clocotita, se tine 5 minute la foc destul de mic, apoi se lasa jumatate de ora, se filtreaza. Ulterior, luați de trei ori pe zi, în medie, o treime de pahar, cald;
- ulei de cătină sau măceș: luați o linguriță de până la trei ori pe zi;
- o colecție de ierburi: sunătoare (4 părți), gălbenele, pătlagină, rădăcini de lemn dulce, calamus (2 părți fiecare), flori de tansy și mentă (1 parte fiecare) se toarnă un pahar cu apă clocotită, se filtrează după o jumătate de oră. Ulterior, nu luați mai mult de o treime dintr-un pahar de trei ori pe zi, încălzit la o stare caldă.
Posibile complicații
Una dintre cele mai grave complicații ale BRGE este dezvoltarea esofagului Barrett, caracterizată prin modificări patologice ale epiteliului. Această afecțiune este o boală precanceroasă și, prin urmare, necesită tratament eficient, în unele cazuri tratament chirurgical.
O altă complicație gravă este apariția sângerării din cauza dezvoltării ulcerelor esofagului.
Ca urmare a leziunilor erozive și ulcerative pe termen lung, pot apărea ulterior cicatrici, care duc la apariția striculelor - îngustari patologice ale lumenului esofagului.
Cura de slabire
Dieta pentru GERD implică următoarele recomandări:
- evitarea supraalimentarii; consumul de mese mici la intervale regulate;
- refuzul de a mânca seara târziu și noaptea;
- excluderea din alimentație sau reducerea ponderii următoarelor produse în aceasta: carne grasă, cafea, ceai, lapte, smântână, băuturi carbogazoase, portocale, lămâi, roșii, ciocolată, usturoi, ceapă;
- reducerea aportului caloric pentru a normaliza greutatea corporală.
Caracteristicile BRGE la copii și nou-născuți
La nou-născuți, esofagul are o formă în formă de pâlnie, înclinându-se la nivelul colului uterin. Constricția diafragmatică sub vârsta de un an este slab exprimată, astfel încât copiii experimentează adesea regurgitarea alimentelor.
Formarea mușchilor dezvoltați ai esofagului continuă până la vârsta de 10 ani.
Incidența refluxului patologic la sugari este de 8 - 10%. Bebelușii prematuri, precum și bebelușii care suferă de alergii sau deficiență de lactoză, sunt predispuși la această tulburare.
BRGE la copii se poate manifesta prin simptome pronunțate: vărsături ca o fântână, uneori amestecate cu sânge sau bilă, probleme respiratorii, inclusiv tuse.
La copiii mici, plânsul se poate caracteriza prin răgușeală și modificări ale tonusului. Copiii mai mari se confruntă adesea cu boli respiratorii, cum ar fi otita și bronșita, care se dezvoltă ca urmare a conținutului gastric care intră în laringe prin laringe în cavitatea organelor ORL.
Este necesar să se țină seama de faptul că, dacă un copil în primul an de viață a suferit de otită medie, se observă pneumonie și regurgitare persistentă, atunci aceasta indică cel mai probabil prezența bolii de reflux. Dacă apar aceste semne, trebuie să consultați imediat un medic și să treceți la examinarea prescrisă.
Prevenirea
Pentru a preveni apariția tulburărilor de reflux, este recomandabil să urmați următoarele recomandări:
- normalizarea greutății corporale;
- nu mai consumați alcool și fumat;
- nu mâncați în exces;
- menținerea regularității în alimentație;
- nu mâncați după 18 - 19 ore;
- reduceți proporția de alimente grase, picante din dietă;
- nu abuzați de cafea și ceai tare;
- menține o dietă echilibrată pentru a normaliza procesul de digestie;
- purtați haine și accesorii confortabile care nu restricționează mișcarea. Refuzați să purtați blugi strâmți, curele, corsete, articole de modelare și alte articole de garderobă strâmte;
- nu vă odihniți imediat după masă;
- renunta la bauturile carbogazoase.
Dacă aceste cerințe sunt îndeplinite, riscul de BRGE va fi minimizat.
DIAGNOSTICĂ. Pe baza combinației dintre tabloul clinic și semnele endoscopice, se disting următoarele forme de BRGE la copii.
I. Forma tipică. Diagnosticul poate fi pus dacă pacientul prezintă plângeri esofagiene în combinație cu esofagită confirmată endoscopic și histologic. În acest caz, prezența hiatusului herpetic și a simptomelor extraesofagiene este posibilă, dar nu este necesară.
II. Forma negativă endoscopic. Este relativ rar în practica pediatrică. Diagnosticul se stabileste prin doua semne cardinale: afectiuni esofagiene si simptome extraesofagiene. Examenul endoscopic nu arată nicio dovadă de esofagită.
III. Forma asimptomatică. Absența simptomelor esofagiene specifice este combinată cu semnele endoscopice ale esofagitei. Adesea, aceste semne sunt o descoperire accidentală atunci când se efectuează FEGDS pentru sindromul durerii abdominale. pH-metria zilnică confirmă RGE patologic.
IV. Forma metaplastică. Sub această formă, examenul histologic evidențiază metaplazie gastrică. Simptome clinice de esofagită, deseori hernia herpetică. Semnele extraesofagiene ale bolii sunt posibile, dar nu sunt necesare. Forma metaplastică ar trebui să fie distinsă de esofagul Barrett (BE), care este considerat o complicație a BRGE. Semnul cardinal al BE este detectarea zonelor de metaplazie intestinală cu posibilă displazie pe fondul inflamației membranei mucoase.
EXEMPLU DE FORMULARE A DIAGNOSTICULUI.
Diagnosticul principal: boală de reflux gastroesofagian (esofagită de reflux grad IIB), formă moderată. Complicație: anemie posthemoragică.
B. Tulburări motorii:
Tulburări motorii exprimate moderat în zona LES (ridicarea liniei Z până la 1 cm), subtotal provocat pe termen scurt (de-a lungul unuia dintre pereți) prolaps la o înălțime de 1-2 cm, scăderea tonusului LES;
Semne endoscopice clare de insuficiență cardiacă, prolaps total sau subtotal provocat la o înălțime mai mare de 3 cm cu posibilă fixare parțială în esofag;
Prolaps pronunțat spontan sau provocat deasupra crurei diafragmei cu posibilă fixare parțială (HSHD).
STUDIU HISTOLOGIC. Tabloul histologic al esofagitei de reflux se caracterizează prin hiperplazie epitelială sub formă de îngroșare a stratului de celule bazale și alungire a papilelor, infiltrarea limfocitelor și a celulelor plasmatice și congestie a vaselor stratului submucos. Modificările distrofice și metaplazice sunt mai rar determinate.
pH-metrie INTRAESURCALĂ (monitorizare pH 24 de ore). Metoda este indispensabilă pentru determinarea RGE patologică. Refluxul la adulți și copiii cu vârsta peste 12 ani trebuie considerat patologic dacă timpul în care pH-ul atinge o valoare de 4,0 și mai jos este de 4,2% din timpul total de înregistrare, iar numărul total de refluxuri depășește 50. O creștere a Indicele De Meester este tipic, normal nu depășește 14,5. Pentru copiii mici a fost elaborată o scară normativă specială.
IMPEDANMETRIE INTRAESOFAGIANĂ. Tehnica se bazează pe modificări ale rezistenței intraesofagiene ca urmare a RGE.
MANOMETRIE ESOFAGULUI. Tehnica vă permite să explorați limitele LES, să îi evaluați consistența și capacitatea de a se relaxa la înghițire. BRGE se caracterizează prin scăderea tonusului sfincterian.
SCINTIGRAPIE RADIOIZOTOPICĂ. Scintigrafia radioizotopică cu 99mTc vă permite să evaluați clearance-ul esofagian și golirea gastrică; Sensibilitatea metodei variază de la 10 la 80%.
DIAGNOSTIC DIFERENȚIAL. La copiii mici, tabloul clinic al BRGE necesită excluderea malformațiilor tractului gastrointestinal (
Boala de reflux gastroesofagian b (GERD) - dezvoltarea modificărilor inflamatorii ale esofagului distal și/sau simptome caracteristice datorate refluxului repetat regulat al conținutului gastric și/sau duodenal în esofag.
ICD-10
K21.0 Reflux gastroesofagian cu esofagită
K21.9 Reflux gastroesofagian fără esofagită.
EXEMPLU DE FORMULARE A DIAGNOSTICULUI
EPIDEMIOLOGIE
Prevalența reală a bolii este necunoscută, din cauza variabilității mari a simptomelor clinice. Simptomele GERD, la o interogare atentă, se găsesc la 20-50% din populația adultă, iar semnele endoscopice la mai mult de 7-10% din populație. În Statele Unite, arsurile la stomac, principalul simptom al BRGE, sunt experimentate săptămânal de 10-20% dintre adulți. Nu există o imagine epidemiologică cuprinzătoare pentru Rusia.
Prevalența adevărată a BRGE este mult mai mare decât datele statistice, inclusiv pentru că doar mai puțin de 1/3 dintre pacienții cu BRGE consultă un medic.
Femeile și bărbații se îmbolnăvesc la fel de des.
CLASIFICARE
În prezent, există două forme de BRGE.
■ Boala de reflux negativă endoscopic sau boala de reflux neerozivă, 60–65% din cazuri.
■ Esofagită de reflux – 30–35% dintre pacienţi.
■ Complicaţiile BRGE: strictura peptică, sângerare esofagiană, esofag Berrett, adenocarcinom esofagian.
Pentru esofagita de reflux, se recomandă utilizarea clasificării adoptate la X Congresul Mondial al Gastroenterologilor (Los Angeles, 1994) (Tabelul 4-2).
Tabelul 4-2. Clasificarea Los Angeles a esofagitei de reflux
DIAGNOSTICĂ
Diagnosticul de BRGE trebuie asumat dacă pacientul prezintă simptome caracteristice B: arsuri la stomac, eructații, regurgitare; în unele cazuri, se observă simptome extraesofagiene B.
ISTORIE ŞI EXAMENUL FIZIC
BRGE se caracterizează prin absența dependenței severității simptomelor clinice (arsuri la stomac, durere, regurgitare) de severitatea modificărilor membranei mucoase a esofagului. Simptomele bolii nu permit diferențierea bolii de reflux neerozivă de esofagita de reflux.
Intensitatea manifestărilor clinice ale BRGE depinde de concentrația de acid clorhidric în refluxat, de frecvența și durata contactului acestuia cu membrana mucoasă a esofagului și de hipersensibilitatea esofagului.
SIMPTOME ESOFAGIENE ALE BRGE
■ Arsurile la stomac sunt o senzație de arsură de intensitate diferită care apare în spatele sternului (în treimea inferioară a esofagului) și/sau în regiunea epigastrică. Arsurile la stomac apar la cel puțin 75% dintre pacienți și apar din cauza contactului prelungit al conținutului acid al stomacului (pH mai mic de 4) cu membrana mucoasă a esofagului. Severitatea arsurilor la stomac nu se corelează cu severitatea esofagitei. Se caracterizeaza prin intensificarea dupa masa, consumul de bauturi carbogazoase, alcool, in timpul stresului fizic, aplecarea si in pozitie orizontala.
■ Eructația acru crește de obicei după ce mâncați sau beți băuturi carbogazoase. Regurgitarea alimentelor, observată la unii pacienți, crește odată cu activitatea fizică și o poziție care favorizează regurgitarea.
■ Disfagia și odinofagia (durere la înghițire) sunt observate mai rar. Apariția disfagiei persistente indică dezvoltarea stricturii esofagiene. Disfagia rapid progresivă și pierderea în greutate pot indica dezvoltarea adenocarcinomului.
■ Durerea din spatele sternului poate radia către regiunea interscapulară, gât, maxilarul inferior, jumătatea stângă a toracelui; deseori imită angina pectorală. Durerea esofagiană se caracterizează printr-o legătură cu aportul alimentar, poziția corpului și ameliorarea acesteia prin administrarea de ape minerale alcaline și antiacide.
SIMPTOME EXTRA-ESURCALE ALE BRGE:
■ bronhopulmonare - tuse, crize de astm;
■ otolaringologice - răguşeală, gât uscat, sinuzită;
■ dentar - carii, eroziunea smalţului dentar.
CERCETARE INSTRUMENTALĂ
METODE DE INVESTIGARE OBLIGATORIE
STUDII SINGLE
■ FEGDS: vă permite să diferențiați boala de reflux neerozivă și esofagita de reflux, pentru a identifica prezența complicațiilor A.
■ Biopsia mucoasei esofagiene în BRGE complicat: ulcere, stricturi, esofag BerrettC.
■ Examinarea cu raze X a esofagului și stomacului: dacă se suspectează o hernie hiatală, strictură sau adenocarcinom esofagului.
STUDII EFECTUATE ÎN DINAMICĂ
■ FEGDS: nu poate fi repetat pentru boala de reflux neerozivă.
■ Biopsia mucoasei esofagiene pentru BRGE complicat: ulcere, stricturi, esofag Berrett.
METODE SUPLIMENTARE DE INVESTIGARE
STUDII SINGLE
■ pH-metrie intraesofagiană pe 24 de ore: creșterea timpului total de reflux (pH mai mic de 4,0 mai mult de 5% în timpul zilei) și a duratei episodului de reflux (mai mult de 5 minute). Metoda vă permite să evaluați pH-ul în esofag și stomac, eficacitatea medicamentelor; valoarea metodei este deosebit de mare în prezența manifestărilor extraesofagiene și absența efectului terapiei.
■ Manometrie intraesofagiană: efectuată pentru aprecierea funcționării sfincterului esofagian inferior, a funcției motorii a esofagului.
■ Ecografia organelor abdominale: dacă BRGE este nemodificată, se efectuează pentru identificarea patologiei concomitente a organelor abdominale.
■ ECG, bicicletă ergometrie: utilizat pentru diagnosticul diferențial cu cardiopatia ischemică, nu sunt detectate modificări la BRGE.
■ Testul B cu inhibitori ai pompei de protoni: ameliorarea simptomelor clinice (arsuri la stomac) în timpul tratamentului cu inhibitori ai pompei de protoni.
DIAGNOSTIC DIFERENȚIAL
Cu un tablou clinic tipic al bolii, diagnosticul diferențial nu este de obicei dificil. În prezența simptomelor extraesofagiene, trebuie diferențiat de cardiopatia ischemică, patologia bronhopulmonară (astm bronșic etc.). Pentru diagnosticul diferențial al BRGE cu esofagită de alte etiologii se efectuează un examen histologic al probelor de biopsie.
INDICAȚII PENTRU CONSULTAREA CU ALȚI SPECIALISTI
Pacientul trebuie îndrumat spre consultație la specialiști dacă diagnosticul este incert, există simptome atipice sau extraesofagiene sau se suspectează complicații. Poate fi necesar să consultați un cardiolog, pneumolog sau otorinolaringolog (de exemplu, un cardiolog dacă aveți dureri în piept care nu sunt ameliorate prin administrarea de inhibitori ai pompei de protoni).
TRATAMENT
OBIECTIVELE TERAPIEI
■ Ameliorarea simptomelor clinice.
■ Vindecarea eroziunilor.
■ Îmbunătăţirea calităţii vieţii.
■ Prevenirea sau gestionarea complicaţiilor.
■ Prevenirea recăderii.
INDICAȚII PENTRU SPITALIZARE
■ Efectuarea tratamentului antireflux în cazul evoluţiei complicate a bolii, precum şi în caz de ineficacitate a terapiei medicamentoase adecvate.
■ Efectuarea intervenţiei chirurgicale (fundoplicaţieA) dacă terapia medicamentoasă şi intervenţiile endoscopice sau chirurgicale sunt ineficiente în prezenţa complicaţiilor esofagitei: stricturi, esofag Berrett, sângerări.
TRATAMENT NON-medicament
■ Recomandări pentru modificarea stilului de viață și a dietei, a căror implementare are un efect limitat în tratamentul BRGE.
✧Evitați mesele mari.
✧Limitați consumul de alimente care reduc presiunea sfincterului esofagian inferior și au efect iritant asupra mucoasei esofagului: alimente bogate în grăsimi (lapte integral, smântână, prăjituri, produse de patiserie), pește gras și carne (gâscă, rață, precum și carne de porc, miel, vită grasă), alcool, băuturi care conțin cofeină (cafea, cola, ceai tare, ciocolată), citrice, roșii, ceapă, usturoi, prăjeli, evitați băuturile carbogazoase.
✧După masă, evitați aplecarea înainte și poziția orizontală; Ultima masă este cel târziu cu 3 ore înainte de culcare.
✧Dormi cu capul patului ridicat.
✧Excludeți încărcăturile care cresc presiunea intraabdominală: nu purtați haine strânse și curele strânse, corsete, nu ridicați greutăți mai mari de 8-10 kg pe ambele mâini, evitați activitatea fizică asociată cu efortul abdominal.
✧Renunțați la fumat.
✧Menține greutatea corporală normală.
■ Nu luaţi medicamente care favorizează refluxulB (sedative şi tranchilizante, inhibitori ai canalelor de calciu, beta-blocante, teofilină, prostaglandine, nitraţi).
TERAPIA MEDICAMENTE
Durata tratamentului pentru BRGE: 4–6 săptămâni pentru boala de reflux neerozivă și cel puțin 8–12 săptămâni pentru esofagită de reflux, urmată de terapie de întreținere timp de 26–52 săptămâni.
Terapia medicamentosă include prescrierea de procinetice, antiacide și agenți antisecretori.
■ Procinetică: domperidonă 10 mg de 4 ori pe zi.
■ Scopul terapiei antisecretorii pentru BRGE este de a reduce efectul dăunător al conținutului gastric acid asupra mucoasei esofagiene în timpul refluxului gastroesofagian. Medicamentele de elecție sunt inhibitorii pompei de protoni A (omeprazol, lansoprazol, pantoprazol, rabeprazol, esomeprazol).
✧GERD cu esofagită (8-12 săptămâni):
-omeprazol 20 mg de 2 ori pe zi, sau
–lansoprazol 30 mg de 2 ori pe zi sau
–esomeprazol 40 mg/zi, sau
– rabeprazol 20 mg/zi.
Criteriul pentru eficacitatea tratamentului este ameliorarea simptomelor și vindecarea eroziunilor. Dacă doza standard de inhibitori ai pompei de protoni este ineficientă, doza trebuie dublată.
✧Boala de reflux non-erozivă (4-6 săptămâni):
–omeprazol 20 mg/zi, sau
–lansoprazol 30 mg/zi, sau
–esomeprazol 20 mg/zi, sau
– rabeprazol 10–20 mg/zi.
Criteriul pentru eficacitatea tratamentului este eliminarea persistentă a simptomelor.
■ Este posibilă luarea blocanţilor receptorilor H2 de histamină ca medicamente antisecretoare, dar efectul lor este mai mic decât cel al inhibitorilor pompei de protoni.
■ Antiacidele pot fi utilizate ca tratament simptomatic pentru arsurile la stomac rare, dar în acest caz, ar trebui să fie preferată administrarea de inhibitori ai pompei de protoni „la cerere”. Antiacidele sunt de obicei prescrise de 3 ori pe zi, la 40-60 de minute după masă, când apar cel mai adesea arsuri la stomac și dureri în piept, precum și noaptea.
■ Pentru esofagita de reflux cauzată de refluxul conținutului duodenal (în primul rând acizii biliari) în esofag, care se observă de obicei la colelitiază, un efect bun se obține prin administrarea acidului ursodeoxicolic în doză de 250–350 mg/zi. În acest caz, este recomandabil să combinați acidul ursodeoxicolic cu prokinetice în doza obișnuită.
Terapia de întreținereA se efectuează de obicei cu inhibitori ai pompei de protoni conform uneia dintre următoarele regimuri.
■ Utilizarea continuă a inhibitorilor pompei de protoni în doză standard sau jumătate (omeprazol, esomeprazol - 10 sau 20 mg/zi, rabeprazol - 10 mg/zi).
■ Terapie la cerere - administrarea de inhibitori ai pompei de protoni atunci când apar simptome (în medie o dată la 3 zile) pentru boala de reflux negativ endoscopic.
INTERVENTIE CHIRURGICALA
Scopul operațiilor care vizează eliminarea refluxului (fundoplicații, inclusiv cele endoscopice) este restabilirea funcției normale a cardiei.
Indicații pentru tratamentul chirurgical:
■ ineficacitatea terapiei medicamentoase adecvate;
■ complicaţii ale BRGE (stricturi esofagiene, sângerări repetate);
■ Esofag Berrett cu displazie epitelială de grad înalt datorită riscului de malignitate.
DURATA APROXIMATIVA A INVALIDITĂȚII TEMPORARE
Ele sunt determinate de ameliorarea simptomelor clinice și de vindecarea eroziunilor în timpul controlului FEGDS.
MANAGEMENTUL SUPLIMENTAR AL PACIENTULUI
În cazul bolii de reflux neerozivă cu ameliorarea completă a simptomelor clinice, nu este necesar un control FEGDS. Remiterea esofagitei de reflux trebuie confirmată endoscopic. Când tabloul clinic se modifică, în unele cazuri se efectuează FEGDS.
Terapia de întreținere este obligatorie, deoarece fără ea boala reapare la 90% dintre pacienți în decurs de 6 luni (vezi secțiunea „Terapia medicamentoasă”).
Monitorizarea dinamică a pacientului este efectuată pentru a monitoriza complicațiile, identificarea esofagului Berrett și controlul medicamentos al simptomelor bolii.
Simptomele care sugerează complicații trebuie monitorizate:
■ disfagie şi odinofagie;
■ sângerare;
■ pierderea în greutate corporală;
■ senzație precoce de sațietate;
■ durere în piept;
■ vărsături frecvente.
Dacă toate aceste semne sunt prezente, este indicată consultarea specialiștilor și examinarea diagnostică ulterioară.
Metaplazia epitelială intestinală servește ca substrat morfologic al esofagului Berrett asimptomatic. Factori de risc pentru esofagul Berrett:
■ arsuri la stomac mai mult de 2 ori pe săptămână;
■ gen masculin;
■ durata simptomelor mai mare de 5 ani.
Dacă se stabilește un diagnostic de esofag Berrett, examinările endoscopice cu biopsii trebuie efectuate anual în timpul terapiei de întreținere continuă cu o doză completă de inhibitori ai pompei de protoni. Dacă este detectată displazie de grad scăzut, repetați FEGDS cu biopsie și examinarea histologică a specimenului de biopsie se efectuează după 6 luni. Dacă displazia de grad scăzut persistă, se recomandă efectuarea unui examen histologic repetat după 6 luni. Dacă displazia de grad scăzut persistă, se efectuează anual examinări histologice repetate. Dacă se detectează displazie de grad înalt, rezultatul examenului histologic este evaluat independent de doi morfologi. Odată confirmat diagnosticul, se decide problema tratamentului endoscopic sau chirurgical al esofagului Berrett.
EDUCAREA PACIENTULUI
Trebuie explicat pacientului că BRGE este o afecțiune cronică care necesită, de obicei, terapie de întreținere pe termen lung cu inhibitori ai pompei de protoni pentru a preveni complicațiile.
Pacientul trebuie să urmeze recomandările pentru modificarea stilului de viață (vezi secțiunea „Tratament non-medicament”).
Pacientul trebuie informat cu privire la posibilele complicații ale BRGE și trebuie să fie recomandat să consulte un medic dacă apar simptome de complicații (vezi secțiunea „Managementul suplimentar al pacientului”).
Pacienților cu simptome de reflux necontrolat pe termen lung trebuie explicată necesitatea examinării endoscopice pentru a identifica complicațiile (cum ar fi esofagul Berrett), iar în prezența complicațiilor, necesitatea FEGDS periodică cu prelevarea unei probe de biopsie.
PROGNOZA
Cu boala de reflux neerozivă și esofagită de reflux ușoară, prognosticul este în general favorabil. Pacienții rămân capabili să lucreze mult timp. Boala nu afectează speranța de viață, dar își reduce semnificativ calitatea în timpul exacerbării. Diagnosticul precoce și tratamentul în timp util previn dezvoltarea complicațiilor și mențin capacitatea de lucru. Prognosticul se înrăutățește cu o durată lungă a bolii în combinație cu recidive frecvente de lungă durată, cu forme complicate de BRGE, în special odată cu dezvoltarea esofagului Berrett, din cauza riscului crescut de apariție a adenocarcinomului esofagului.






