Tratamentul inimii cu remedii populare. Boli de inimă: simptome, tratament, lista afecțiunilor majore Cauzele și simptomele hipertensiunii
Din acest articol veți afla: ce sunt bolile cardiace (congenitale și dobândite). Cauzele, simptomele și tratamentele lor (medicale și chirurgicale).
Data publicării articolului: 03/02/2017
Ultima actualizare articol: 29.05.2019
Boala cardiovasculară este una dintre principalele cauze de deces. Statisticile rusești arată că aproximativ 55% din toți cetățenii decedați sufereau tocmai de boli ale acestui grup.
Prin urmare, este important ca toată lumea să cunoască semnele patologiilor cardiace pentru a identifica boala la timp și pentru a începe imediat tratamentul.
La fel de important este să fii supus unei examinări preventive de către un cardiolog cel puțin o dată la 2 ani, iar de la vârsta de 60 de ani - în fiecare an.
Lista bolilor cardiace este extinsă, este prezentată în cuprinsul. Ele sunt mult mai ușor de vindecat dacă sunt diagnosticate într-un stadiu incipient. Unele dintre ele sunt tratate complet, altele nu, dar, în orice caz, dacă începeți terapia într-un stadiu incipient, puteți evita dezvoltarea ulterioară a patologiei, complicațiile și puteți reduce riscul de deces.
Boala cardiacă ischemică (CHD)
Aceasta este o patologie în care există o cantitate insuficientă de sânge a miocardului. Motivul este ateroscleroza sau tromboza arterelor coronare.
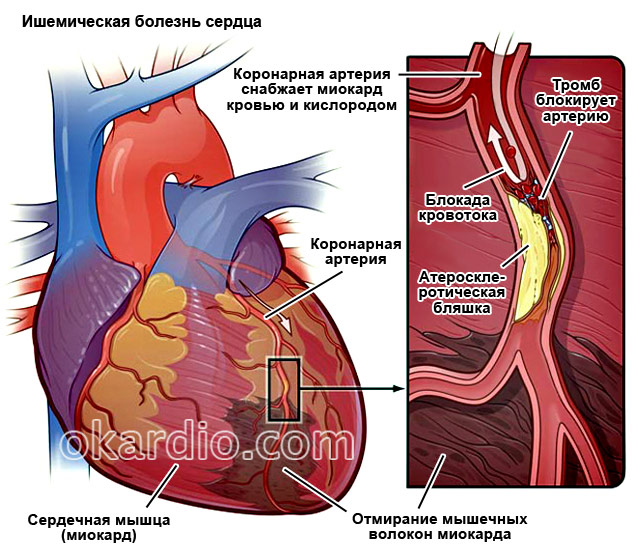
Clasificarea IHD
Merită să vorbim separat despre sindromul coronarian acut. Simptomul său este un atac prelungit (mai mult de 15 minute) de durere în piept. Acest termen nu denotă o boală separată, dar este utilizat atunci când este imposibil să se distingă infarctul miocardic de simptome și ECG. Pacientul este diagnosticat preliminar cu „sindrom coronarian acut” și începe imediat terapia trombolitică, care este necesară pentru orice formă acută de boală coronariană. Diagnosticul final se pune in urma unui test de sange pentru markeri de infarct: troponina cardiaca T si troponina cardiaca 1. Daca nivelul acestora este crescut, pacientul a avut necroza miocardica.
Simptomele bolii coronariene
Un semn al anginei pectorale sunt atacurile de arsură, durere de strângere în spatele sternului. Uneori, durerea iradiază în partea stângă, în diferite părți ale corpului: omoplat, umăr, braț, gât, maxilar. Mai rar, durerea este localizată în epigastru, astfel încât pacienții pot crede că au probleme cu stomacul, și nu cu inima.
Cu angina stabilă, atacurile sunt provocate de activitatea fizică. În funcție de clasa funcțională a anginei pectorale (denumită în continuare FC), durerea poate fi cauzată de exerciții de intensitate diferită.
| 1 FC | Pacientul tolerează bine activitățile zilnice, precum mersul lung, alergarea ușoară, urcatul scărilor etc. Atacurile de durere apar doar în timpul activității fizice de mare intensitate: alergare rapidă, ridicări repetate de greutăți, sport etc. |
|---|---|
| 2 FC | Un atac poate apărea după mersul pe jos mai mult de 0,5 km (7-8 minute fără oprire) sau urcat pe scări mai mari de 2 etaje. |
| 3 FC | Activitatea fizică a unei persoane este semnificativ limitată: mersul pe jos 100-500 m sau urcarea la etajul 2 poate provoca un atac. |
| 4 FC | Atacurile provoacă chiar și cea mai mică activitate fizică: mersul pe jos mai puțin de 100 m (de exemplu, deplasarea prin casă). |

Angina instabilă diferă de angina stabilă prin faptul că atacurile devin mai frecvente, încep să apară în repaus și pot dura mai mult - 10-30 de minute.
Cardioscleroza se manifestă prin dureri în piept, dificultăți de respirație, oboseală, edem, tulburări de ritm.
Potrivit statisticilor, aproximativ 30% dintre pacienți mor din cauza acestei boli de inimă într-o zi fără a consulta un medic. Prin urmare, studiați cu atenție toate semnele de IM pentru a apela la timp o ambulanță.
Simptomele MI
| Formă | semne |
|---|---|
| Anginal - cel mai tipic | Durere de apăsare, arsură în piept, uneori extinzându-se la umărul stâng, braț, omoplat, partea stângă a feței. Durerea durează de la 15 minute (uneori chiar și o zi). Nu este eliminat de nitroglicerină. Analgezicele o slăbesc doar temporar. Alte simptome: dificultăți de respirație, aritmii. |
| astmatic | Se dezvoltă un atac de astm cardiac, cauzat de insuficiența acută a ventriculului stâng. Principalele simptome: senzație de sufocare, lipsă de aer, panică. Suplimentar: cianoză a membranelor mucoase și a pielii, bătăi accelerate ale inimii. |
| Aritmic | Frecvență cardiacă ridicată, tensiune arterială scăzută, amețeli, posibil leșin. |
| Abdominale | Durere în abdomenul superior, care dă la omoplați, greață, vărsături. Adesea, chiar și medicii sunt mai întâi confundați cu bolile gastro-intestinale. |
| Cerebrovasculare | Amețeli sau leșin, vărsături, amorțeală la un braț sau un picior. Conform tabloului clinic, un astfel de IM este similar cu un accident vascular cerebral ischemic. |
| Asimptomatică | Intensitatea și durata durerii sunt aceleași ca la cele obișnuite. Poate exista o ușoară dificultăți de respirație. Un semn distinctiv al durerii este că o tabletă de nitroglicerină nu ajută. |

Tratamentul IHD
| angină stabilă | Eliminarea unui atac - nitroglicerina. Terapie pe termen lung: Aspirina, beta-blocante, statine, inhibitori ECA. |
|---|---|
| Angina instabilă | Îngrijire de urgență: sunați o ambulanță dacă apare un atac de intensitate mai mare decât de obicei și, de asemenea, dați pacientului un comprimat de aspirină și un comprimat de nitroglicerină la fiecare 5 minute de 3 ori. În spital, pacientului i se vor administra antagonişti de calciu (Verapamil, Diltiazem) şi Aspirina. Acestea din urmă vor trebui luate în mod continuu. |
| infarct miocardic | Urgență: sunați imediat un medic, 2 tablete de Aspirina, Nitroglicerină sub limbă (până la 3 comprimate cu un interval de 5 minute). La sosire, medicii vor începe imediat un astfel de tratament: vor inhala oxigen, vor injecta o soluție de morfină, dacă nitroglicerina nu a atenuat durerea, vor injecta heparină pentru a subția sângele. Tratament suplimentar: eliminarea durerii cu ajutorul administrării intravenoase de nitroglicerină sau analgezice narcotice; un obstacol în calea necrozei ulterioare a țesutului miocardic cu ajutorul tromboliticelor, nitraților și beta-blocantelor; utilizarea continuă a aspirinei. Ele refac circulația sângelui în inimă cu ajutorul unor astfel de operații chirurgicale: angioplastie coronariană, stenting,. |
| Cardioscleroza | Pacientului i se prescriu nitrați, glicozide cardiace, inhibitori ECA sau beta-blocante, aspirină, diuretice. |

Insuficiență cardiacă cronică
Aceasta este o afecțiune a inimii în care nu poate pompa complet sânge în jurul corpului. Motivul sunt boli ale inimii și ale vaselor de sânge (defecte congenitale sau dobândite, boli cardiace ischemice, inflamații, ateroscleroză, hipertensiune arterială etc.).

În Rusia, peste 5 milioane de oameni suferă de CHF.
Stadiile CHF și simptomele acestora:
- 1 - initiala. Aceasta este o ușoară insuficiență a ventriculului stâng, care nu duce la tulburări hemodinamice (circulația sângelui). Nu există simptome.
- Etapa 2A. Încălcarea circulației sângelui într-unul dintre cercuri (mai des - mic), o creștere a ventriculului stâng. Semne: dificultăți de respirație și palpitații cu efort fizic redus, cianoză a mucoaselor, tuse uscată, umflarea picioarelor.
- Etapa 2B. Hemodinamică încălcată în ambele cercuri. Camerele inimii suferă hipertrofie sau dilatare. Semne: dificultăți de respirație în repaus, dureri dureroase în piept, nuanță albastră a mucoaselor și a pielii, aritmii, tuse, astm cardiac, umflare a extremităților, abdomen, mărire a ficatului.
- 3 etapă. Tulburări circulatorii severe. Modificări ireversibile ale inimii, plămânilor, vaselor de sânge, rinichilor. Toate semnele caracteristice etapei 2B se intensifică, se adaugă simptome de afectare a organelor interne. Tratamentul nu mai este eficient.

Tratament
În primul rând, este necesară terapia bolii de bază.
Se efectuează și tratament medicamentos simptomatic. Pacientului i se prescriu:
- Inhibitori ECA, beta-blocante sau antagoniști aldosteronului - pentru a scădea tensiunea arterială și pentru a preveni progresia ulterioară a bolilor de inimă.
- Diuretice - pentru a elimina edemul.
- Glicozide cardiace - pentru tratarea aritmiilor și îmbunătățirea performanței miocardice.
Defecte de supapă
Există două soiuri tipice de patologii valvulare: stenoza și insuficiența. În cazul stenozei, lumenul valvei este îngustat, ceea ce face dificilă pomparea sângelui. Și în caz de insuficiență, supapa, dimpotrivă, nu se închide complet, ceea ce duce la scurgerea sângelui în direcția opusă.

Mai des sunt dobândite astfel de defecte ale valvei cardiace. Ele apar pe fondul bolilor cronice (de exemplu, boala coronariană), inflamației sau unui stil de viață nesănătos.
Cele mai afectate sunt valvele aortice si mitrale.
Simptomele și tratamentul celor mai frecvente boli valvulare:
| Nume | Simptome | Tratament |
|---|---|---|
| stenoza aortica | În stadiul inițial, se desfășoară fără semne, așa că este foarte important să se supună unei examinări preventive regulate a inimii. Într-un stadiu sever, apar atacuri de angină pectorală, leșin în timpul efortului fizic, paloarea pielii și tensiune arterială sistolica scăzută. |
Tratamentul medicamentos al simptomelor (din cauza defectelor valvulare). Proteze valvulare. |
| Insuficiență valvulară aortică | Frecvență cardiacă crescută, dificultăți de respirație, astm cardiac (atacuri de sufocare), leșin, tensiune arterială diastolică scăzută. | |
| stenoza mitrala | Dificultăți de respirație, mărirea ficatului, umflarea abdomenului și a membrelor, uneori - răgușeală a vocii, rar (în 10% din cazuri) - durere la inimă. | |
| insuficiența valvei mitrale | Dificultăți de respirație, tuse uscată, astm cardiac, umflarea picioarelor, durere în hipocondrul drept, durere în inimă. |
Prolaps de valva mitrala

O altă patologie comună este. Apare la 2,4% din populație. Acesta este un defect congenital în care foile valvei „se scufundă” în atriul stâng. În 30% din cazuri, este asimptomatică. La restul de 70% dintre pacienți, medicii notează dificultăți de respirație, dureri în zona inimii, însoțite de greață și senzație de „nod” în gât, aritmii, oboseală, amețeli, febră frecventă până la 37,2–37,4.
Tratamentul poate să nu fie necesar dacă boala este asimptomatică. Dacă defectul este însoțit de aritmii sau dureri în inimă, se prescrie terapia simptomatică. Cu o schimbare puternică a supapei, este posibilă corectarea chirurgicală. Deoarece boala progresează odată cu vârsta, pacienții trebuie să fie examinați de un cardiolog de 1-2 ori pe an.
anomalie Ebstein

Anomalia lui Ebstein este deplasarea valvelor tricuspide în ventriculul drept. Simptome: dificultăți de respirație, tahicardie paroxistică, leșin, umflarea venelor gâtului, mărirea atriului drept și a părții superioare a ventriculului drept.
Tratamentul pentru cursul asimptomatic nu este efectuat. Dacă semnele sunt pronunțate, se face corectare chirurgicală sau transplant de valvă.
defecte cardiace congenitale
Anomaliile congenitale ale structurii inimii includ:
- Un defect septal atrial este o comunicare între atriul drept și cel stâng.
- Un defect de sept ventricular este o comunicare anormală între ventriculul drept și cel stâng.
- Complexul Eisenmenger este un defect septal ventricular situat sus, aorta este deplasata spre dreapta si se conecteaza simultan cu ambii ventriculi (dextropozitie aortica).
- Un ductus arteriosus deschis - comunicarea dintre aortă și artera pulmonară, care este prezentă în mod normal în stadiul embrionar de dezvoltare, nu a fost supraîncărcată.
- Tetralogia Fallot este o combinație de patru malformații: defect de sept ventricular, dextropoziție aortică, stenoză de arteră pulmonară și hipertrofie ventriculară dreaptă.

Malformații cardiace congenitale - semne și tratament:
| Nume | Simptome | Tratament |
|---|---|---|
| Defect septal atrial | Cu un mic defect, semnele încep să apară la vârsta mijlocie: după 40 de ani. Aceasta este scurtarea respirației, slăbiciune, oboseală. În timp, insuficiența cardiacă cronică se dezvoltă cu toate simptomele caracteristice. Cu cât defectul este mai mare, cu atât simptomele încep să apară mai devreme. | Închiderea chirurgicală a defectului. Nu se realizează întotdeauna. Indicații: ineficacitatea tratamentului medical al ICC, întârziere în dezvoltarea fizică la copii și adolescenți, creșterea tensiunii arteriale în cercul pulmonar, secreții arteriovenoase. Contraindicații: secreții veno-arteriale, insuficiență ventriculară stângă severă. |
| Defectul septului ventricular | Dacă defectul are diametrul mai mic de 1 cm (sau mai puțin de jumătate din diametrul orificiului aortic), doar scurtarea respirației este caracteristică în timpul efortului fizic de intensitate moderată. Dacă defectul este mai mare decât dimensiunile indicate: scurtarea respirației cu efort redus sau în repaus, durere de inimă, tuse. |
Închiderea chirurgicală a defectului. |
| complexul Eisenmenger | Tabloul clinic: cianoză a pielii, dificultăți de respirație, hemoptizie, semne de ICC. | Medicație: beta-blocante, antagonişti ai endotelinei. Este posibilă intervenția chirurgicală pentru a închide un defect septal, a corecta originea aortică și a înlocui o valvă aortică, dar pacienții mor adesea în timpul intervenției chirurgicale. Speranța medie de viață a pacientului este de 30 de ani. |
| Tetralogia lui Fallot | Nuanță albastră a membranelor mucoase și a pielii, întârziere în creștere și dezvoltare (atât fizică, cât și intelectuală), convulsii, tensiune arterială scăzută, simptome de ICC. Speranța medie de viață este de 12-15 ani. 50% dintre pacienți mor înainte de vârsta de 3 ani. |
Tratamentul chirurgical este indicat tuturor pacienților fără excepție. În copilăria timpurie, intervenția chirurgicală este efectuată pentru a crea o anastomoză între arterele subclavie și pulmonare pentru a îmbunătăți circulația sângelui în plămâni. La vârsta de 3-7 ani se poate efectua o operație radicală: corectarea simultană a tuturor celor 4 anomalii. |
| Ductus arterios deschis | O lungă perioadă de timp decurge fără semne clinice. În timp, apar dificultăți de respirație și bătăi puternice ale inimii, paloare sau o nuanță albastră a pielii și tensiune arterială diastolică scăzută. | Închiderea chirurgicală a defectului. Se arată tuturor pacienților, cu excepția celor care au un șunt de sânge de la dreapta la stânga. |
Boli inflamatorii
Clasificare:
- Endocardita - afectează mucoasa interioară a inimii, valvele.
- Miocardită - membrană musculară.
- Pericardita - sac pericardic.

Pot fi cauzate de microorganisme (bacterii, virusuri, ciuperci), procese autoimune (ex. reumatism) sau substante toxice.
De asemenea, inflamația inimii poate fi complicații ale altor boli:
- tuberculoză (endocardită, pericardită);
- sifilis (endocardită);
- gripa, amigdalita (miocardita).
Acordați atenție acestui lucru și consultați din timp un medic dacă bănuiți de gripă sau durere în gât.
Simptomele și tratamentul inflamației
| Nume | Simptome | Tratament |
|---|---|---|
| Endocardita | Temperatura ridicată (38,5-39,5), transpirație crescută, defecte valvulare cu dezvoltare rapidă (depistate prin ecocardiografie), suflu cardiac, mărire a ficatului și splinei, fragilitate vasculară crescută (se văd hemoragii sub unghii și în ochi), îngroșarea vârfurilor degete. | Terapie antibacteriană timp de 4-6 săptămâni, transplant de valvă. |
| Miocardită | Poate apărea în mai multe moduri: atacuri de durere la inimă; simptome de insuficiență cardiacă; sau cu extrasistole şi aritmii supraventriculare. Un diagnostic precis poate fi pus pe baza unui test de sânge pentru enzime cardiospecifice, troponine și leucocite. | Repaus la pat, dietă (nr. 10 restricție de sare), terapie antibacteriană și antiinflamatoare, tratamentul simptomatic al insuficienței cardiace sau aritmiilor. |
| Pericardită | Dureri în piept, dificultăți de respirație, palpitații, slăbiciune, tuse fără spută, greutate în hipocondrul drept. | Antiinflamatoare nesteroidiene, antibiotice, în cazuri severe - pericardectomie subtotală sau totală (înlăturarea unei părți sau a întregului sac pericardic). |
Tulburări de ritm
Cauze: nevroză, obezitate, malnutriție, osteocondroză cervicală, obiceiuri proaste, intoxicație cu droguri, alcool sau droguri, boli coronariene, cardiomiopatie, insuficiență cardiacă, sindroame de excitație ventriculară prematură. Acestea din urmă sunt boli de inimă în care există căi suplimentare pentru conducerea unui impuls între atrii și ventriculi. Veți citi despre aceste anomalii într-un tabel separat.
Caracteristicile tulburărilor de ritm:
| Nume | Descriere |
|---|---|
| Tahicardie sinusala | Ritmul cardiac rapid (90-180 pe minut) menținând în același timp un ritm normal și un model normal de propagare a impulsurilor prin inimă. |
| Fibrilație atrială (pâlpâire) | Contracții atriale necontrolate, neregulate și frecvente (200-700 pe minut). |
| flutter atrial | Contractii atriale ritmice cu o frecventa de aproximativ 300 pe minut. |
| fibrilatie ventriculara | Contracții haotice, frecvente (200-300 pe minut) și incomplete ale ventriculilor. Lipsa contracției complete provoacă insuficiență circulatorie acută și leșin. |
| flutter ventricular | Contractii ritmice ale ventriculilor cu o frecventa de 120-240 pe minut. |
| Tahicardie paroxistică supraventriculară (supraventriculară). | Atacurile de palpitații ritmice (100-250 pe minut) |
| Extrasistolă | Contractii spontane in afara ritmului. |
| Tulburări de conducere (bloc sinoatrial, bloc interatrial, bloc atrioventricular, bloc de ramificație) | Decelerația ritmului întregii inimi sau a camerelor individuale. |

Sindroame de excitație prematură a ventriculilor:
| Sindromul WPW (sindromul Wolf-Parkinson-White) | Sindromul CLC (Clerk-Levi-Christesco) |
|---|---|
| Semne: tahicardie paroxistica (paroxistica) supraventriculară sau ventriculară (la 67% dintre pacienți). Însoțită de o senzație de creștere a bătăilor inimii, amețeli, uneori - leșin. | Simptome: tendință la atacuri de tahicardie supraventriculară. În timpul acestora, pacientul simte bătăi puternice ale inimii, pot apărea amețeli. |
| Motiv: prezența unui mănunchi de Kent - o cale de conducere anormală între atriu și ventricul. | Cauza: Prezența fasciculului James între atriu și joncțiunea atrioventriculară. |
| Ambele boli sunt congenitale și destul de rare. | |
Tratamentul tulburărilor de ritm
Constă în tratamentul bolii de bază, corectarea dietei și a stilului de viață. De asemenea, sunt prescrise medicamente antiaritmice. Tratamentul radical pentru aritmiile severe este instalarea unui defibrilator-cardioverter, care va „seta” ritmul inimii și va preveni fibrilația ventriculară sau atrială. În cazul tulburărilor de conducere, stimularea este posibilă.

Tratamentul sindroamelor de preexcitare ventriculară poate fi simptomatic (eliminarea convulsiilor cu medicamente) sau radical (ablația prin radiofrecvență a căii de conducere anormale).
Cardiomiopatie
Acestea sunt boli miocardice care provoacă insuficiență cardiacă, care nu sunt asociate cu procese inflamatorii sau patologii ale arterelor coronare.
Cele mai frecvente sunt hipertrofice și. Hipertrofic se caracterizează prin creșterea pereților ventriculului stâng și a septului interventricular, dilatat - o creștere a cavității stângi și, uneori, a ventriculului drept. Prima este diagnosticată la 0,2% din populație. Apare la sportivi și poate provoca moarte cardiacă subită. Dar, în acest caz, este necesar să se efectueze un diagnostic diferențial amănunțit între cardiomiopatia hipertrofică și mărirea nepatologică a inimii la sportivi.

Potrivit statisticilor Organizației Mondiale a Sănătății, bolile sistemului cardiovascular sunt cea mai frecventă cauză de deces la nivel mondial. În ciuda acestui fapt, în majoritatea cazurilor sunt ușor de tratat și, dacă simptomele unei anumite boli de inimă sunt detectate în timp util, șansele de recuperare sunt foarte mari.
Simptome comune ale bolilor de inimă:
- Umflare și transpirație crescută. Dacă inima nu poate pompa sânge în mod normal, pacientul poate prezenta umflături sub piele sau sub ochi;
- Oboseala si oboseala. O atenție deosebită trebuie acordată acestui simptom dacă apare brusc, apare fără motive obiective aparente și nu dispare mult timp. Poate fi însoțit de tremor la nivelul membrelor;
- Dureri în piept. Este o manifestare a multor boli ale inimii - de la boala coronariană și infarct miocardic iminent, dacă durerea este arzătoare (înaintea unui atac de cord, este deosebit de puternică și poate fi administrată la brațul stâng, gât și spate), până la patologic inflamator. procesele sistemului cardiovascular (dacă este suplimentată cu o temperatură ridicată a corpului);
- Bătăi puternice ale inimii;
- Dispneea. Senzația de lipsă de aer și scurtarea severă a respirației poate vorbi nu numai despre boli pulmonare, ci și despre probleme cardiace. Atacurile de asfixiere sunt adesea un precursor al infarctului miocardic. Doar medicii pot identifica cu exactitate cauza scurtării respirației;
- Greaţă. Părțile inferioare ale inimii sunt situate lângă stomac, prin urmare, cu boli ale sistemului cardiovascular, pacientul poate avea accese frecvente de greață, care seamănă în exterior cu o otrăvire simplă;
- Tensiune arterială peste 140/90 și puls peste 80 sau sub 60 bpm;
- Tuse care nu este supusă unui tratament adecvat cu medicamente antitusive și agravată prin luarea în decubit dorsal.
Femeile sunt mai puțin predispuse decât bărbații să sufere de astfel de boli. Cele mai frecvente simptome ale bolilor de inima la femei sunt tusea, dificultatea de respiratie si umflarea.
Mai jos este o listă de boli de inimă, precum și simptome și tratament pentru fiecare diagnostic individual.
Ischemie cardiacă
 inima - o încălcare a fluxului de sânge către miocard (mușchiul inimii) din cauza deteriorării arterelor prin care acesta este alimentat. Durerea toracică descrisă mai sus este cel mai izbitor simptom al manifestării sale. Aceste simptome ale bolilor de inimă la bărbați sunt mai frecvente decât la femei, deoarece statisticile bolii în sine arată o predominare a numărului de pacienți de sex masculin. Din păcate, este imposibil să se vindece complet IHD cu mijloace moderne - tratamentul are de obicei ca scop prevenirea progresiei bolii într-o formă severă.
inima - o încălcare a fluxului de sânge către miocard (mușchiul inimii) din cauza deteriorării arterelor prin care acesta este alimentat. Durerea toracică descrisă mai sus este cel mai izbitor simptom al manifestării sale. Aceste simptome ale bolilor de inimă la bărbați sunt mai frecvente decât la femei, deoarece statisticile bolii în sine arată o predominare a numărului de pacienți de sex masculin. Din păcate, este imposibil să se vindece complet IHD cu mijloace moderne - tratamentul are de obicei ca scop prevenirea progresiei bolii într-o formă severă.
Doar un cardiolog poate elabora în mod adecvat un plan de tratament pentru această boală de inimă. Pacienților li se prescriu de obicei următoarele medicamente:
- medicamente care reduc formarea cheagurilor de sânge prin reducerea coagulării sângelui;
- medicamente care blochează receptorii pentru mediatorii adrenalinei și norepinefrinei;
- medicamente aparținând grupului de nitrați („nitroglicerină”, etc.);
- diuretice.
IHD este, de asemenea, susceptibilă de tratament chirurgical - pacienții cu acest diagnostic suferă adesea o intervenție chirurgicală de bypass coronarian și introducerea unui balon medical.
Infarctul miocardic este un stadiu avansat al bolii cardiace ischemice. Cu acesta, alimentarea cu sânge la una dintre secțiunile sale este complet oprită.
IHD este mai frecventă la vârstnici. Obezitatea, hipertensiunea arterială, consumul mare de sare, fumatul și abuzul de alcool și activitatea fizică scăzută pot contribui la apariția acesteia. Apariția bolii coronariene este posibilă și cu sarcini sportive mari, fără pregătire prealabilă pentru acestea.
Aritmie
 Fluctuațiile frecvente ale pulsului pot indica prezența unei aritmii la pacient. Mulți experți nu consideră o aritmie ca fiind o afecțiune a inimii, dar acest simptom adesea înseamnă că pacientul poate avea o problemă mai gravă. Unele patologii cardiace, conform clasificării OMS, pot fi atribuite unor forme particulare de aritmie, de exemplu, blocul cardiac, flutterul, fibrilația atrială etc.
Fluctuațiile frecvente ale pulsului pot indica prezența unei aritmii la pacient. Mulți experți nu consideră o aritmie ca fiind o afecțiune a inimii, dar acest simptom adesea înseamnă că pacientul poate avea o problemă mai gravă. Unele patologii cardiace, conform clasificării OMS, pot fi atribuite unor forme particulare de aritmie, de exemplu, blocul cardiac, flutterul, fibrilația atrială etc.
Aritmia poate fi tratată cu medicamente precum verapamil, timolol, sulfat de magneziu, disopiramidă și altele. Aportul neautorizat al acestor medicamente este inacceptabil. În tratamentul aritmiei, puteți folosi decocturi pe bază de flori de păducel, mamă, valeriană, hamei, mentă, sunătoare, dar și aici trebuie să rețineți: medicina pe bază de plante nu poate înlocui complet tratamentul tradițional.
Insuficienta cardiaca
 Insuficiența cardiacă, ca și aritmia, nu este clasificată de mulți specialiști ca un grup de boli. În acest sindrom, din cauza funcționării proaste a inimii, alimentarea cu sânge a altor organe și țesuturi este întreruptă. În funcție de viteza de curgere, boala este împărțită în două forme: acută și cronică. Simptomele bolilor de inimă la bărbați și femei vor fi aceleași: buze și membre albăstrui, dificultăți de respirație, respirație șuierătoare uscată, hemoptizie.
Insuficiența cardiacă, ca și aritmia, nu este clasificată de mulți specialiști ca un grup de boli. În acest sindrom, din cauza funcționării proaste a inimii, alimentarea cu sânge a altor organe și țesuturi este întreruptă. În funcție de viteza de curgere, boala este împărțită în două forme: acută și cronică. Simptomele bolilor de inimă la bărbați și femei vor fi aceleași: buze și membre albăstrui, dificultăți de respirație, respirație șuierătoare uscată, hemoptizie.
Pentru tratamentul insuficienței cardiace acute, medicii iau toate măsurile necesare pentru a normaliza circulația sângelui, a atinge tensiunea arterială și ritmul cardiac normal. Dacă insuficiența cardiacă acută a fost cauzată de infarct miocardic, simptomul durerii este eliminat. Alte măsuri terapeutice implică tratamentul bolii care a cauzat forma acută de insuficiență cardiacă.
În insuficiența cardiacă cronică, pacientul este sfătuit să reducă cantitatea de apă consumată, să renunțe la alimentele sărate și să urmeze o anumită dietă pentru normalizarea greutății corporale. Pentru tratament, medicul prescrie de obicei medicamente din grupul nitraților, diuretice, glicozide cardiace (de exemplu, digoxină) și medicamente antihipertensive (scăderea tensiunii arteriale) etc. Automedicația pentru insuficiența cardiacă este strict inacceptabilă.
Defecte cardiace
Boala cardiacă - o încălcare a inimii, cauzată de modificări patologice la una sau mai multe valve cardiace. Bolile cardiace pot fi fie dobândite, fie congenitale.
Cu această boală, pacientul are stagnarea sângelui pe calea cercurilor mici și mari de circulație a sângelui. Acest lucru se întâmplă din cauza pierderii capacității de a regla fluxul sanguin într-una sau mai multe valve.
Medicamentele în tratamentul bolilor de inimă sunt utilizate numai pentru a elimina procesele inflamatorii. O intervenție chirurgicală va fi necesară pentru o vindecare completă. Anterior, nu era susceptibilă de o vindecare completă, dar datorită progreselor moderne în domeniul chirurgiei, acum nu va fi dificil.
Nevroza cardiacă
Nevroza inimii apare cu o nevroză generală. Plângerile care apar cu această boală sunt palpitații cardiace, hipertensiune arterială, amorțeală a extremităților, amețeli, tulburări de somn, transpirație crescută, slăbiciune generală etc. Fiecare persoană în parte va avea simptome și tratament diferite ale acestei boli, dar plângerile sunt întotdeauna exprimate. puternic. Durerea în nevroza inimii durează cel puțin câteva ore, uneori sunt prezente până la 2-3 zile. Pacienții își pot auzi uneori propriul puls și acest lucru le va provoca anxietate. Boala poate fi însoțită de o ușoară creștere a temperaturii (până la 37,5).
Eliminarea unei astfel de afecțiuni este posibilă numai după ce pacientul a fost vindecat de o nevroză completă. Pacienții sunt contraindicați categoric în consumul de alcool și droguri. În tratamentul nevrozei, este foarte important să se recurgă nu numai la metode medicale, ci și la cele psihologice.
Prevenirea bolilor de inima
Prevenirea bolilor cardiace presupune utilizarea sistemică a unor activități recreative:
- Sport regulat. Activitatea fizică în cantitate mică poate întări mușchiul inimii și crește circulația sângelui. Cele mai benefice pentru sănătatea inimii sunt acele tipuri de exerciții care folosesc funcția respiratorie a organismului – alergare, schi, ciclism etc.
- Respectarea principiilor unei alimentații sănătoase. Aportul de alimente grase, sărate și picante, dacă este posibil, este cel mai bine redus la minimum, dar peștele la abur, avocado crud, uleiul de in, nucile și cerealele vor fi utile pentru funcționarea inimii datorită conținutului lor ridicat de acizi grași polinesaturați.
- Evitarea stresului. Situațiile stresante contribuie la producerea hormonului adrenalină la om. Dacă nu este posibilă o reacție calmă la stres, se recomandă să luați sedative pe bază de plante - valeriană, mentă, mamă etc.
- Respingerea obiceiurilor proaste. Fumatul și consumul de alcool accelerează formarea cheagurilor de sânge și distrug pereții vaselor de sânge. Tutunul și etanolul pot provoca boli coronariene, aritmii și alte consecințe grave asupra sănătății. Dacă alcoolul nu poate fi evitat, se recomandă să consumați cât mai multe legume verzi proaspete în timp ce îl beți.
- Examinări regulate și vizite la un cardiolog. De obicei, suferința de boli de inimă este adusă nu chiar de faptul existenței lor, ci de consecințele grave care au venit din cauza depistarii tardive a diagnosticului. Procedura minimă necesară pentru a fi supusă cel puțin 1 dată pe an este un ECG. Dacă aveți plângeri, medicul cardiolog vă poate trimite la alte examinări.
- Tratamentul prompt și în timp util al tuturor bolilor infecțioase emergente, în special la vârstnici, pentru a evita posibilele complicații.
- Urmând toate recomandările de mai sus, puteți reduce probabilitatea unor astfel de boli de aproape 2 ori.
Inimă și vase de sânge sănătoase Galina Vasilievna Ulesova
STILUL DE VIAȚĂ AL PACIENTULUI CU INSUFICIENTĂ CARDIACA
Dificultăți de respirație, palpitații, slăbiciune generală și oboseală, tuse uscată, umflare la nivelul picioarelor și gleznelor, toleranță slabă la efort... Aceste simptome pot fi semne precoce
insuficienta cardiaca. Apariția acestor simptome nu este întâmplătoare. În insuficiența cardiacă, inima nu își poate îndeplini sarcina principală de a furniza organismului suficient sânge și substanțe nutritive. Orice boală cardiacă poate duce la dezvoltarea insuficienței cardiace. În timp, depășește pericolul pentru viața pacientului a bolii care a cauzat apariția acesteia. În multe cazuri, insuficiența cardiacă nu numai că reduce calitatea vieții, ci provoacă și moartea. Scopul tratamentului insuficienței cardiace este de a crește speranța de viață a pacientului și de a îmbunătăți calitatea acesteia.
Modalități de atingere a obiectivelor în tratamentul insuficienței cardiace cronice:
Modul de activitate fizică;
Respingerea obiceiurilor proaste;
Controlul greutății corporale;
terapie medicamentoasă;
Metode chirurgicale de tratament.
Schimbarea stilului de viață al pacientului este o parte integrantă a tratamentului pacienților cu insuficiență cardiacă. Cu un grad ușor de insuficiență cardiacă, poate fi suficient să schimbați dieta, să reduceți excesul de greutate și să renunțați la fumat pentru a elibera inima de stresul inutil și a scăpa de dificultăți de respirație. Pacienților cu sindrom de insuficiență cardiacă severă li se recomandă de obicei un tratament combinat, inclusiv modificări ale stilului de viață și terapie medicamentoasă. Printre măsurile generale pentru tratamentul insuficienței cardiace, trebuie menționat
timid. Dar asta nu înseamnă că pacientul trebuie să se întindă tot timpul. Activitatea fizică este acceptabilă și necesară, cu toate acestea, nu ar trebui să provoace oboseală și disconfort semnificativ și ar trebui să fie lipsită de orice elemente ale competiției.
Vis. Este mai convenabil ca pacienții cu insuficiență cardiacă să doarmă cu capul ridicat al patului sau pe o pernă înaltă. Pacienților cu umflare a picioarelor, în plus, li se recomandă să doarmă cu un capăt de picior ușor ridicat al patului sau cu o pernă subțire plasată sub picioare, ceea ce ajută la reducerea severității edemului. La 50% dintre pacienți, tulburările de respirație sunt detectate în timpul somnului - acest lucru poate provoca stop cardiac. Ar trebui să acordați atenție unei întârzieri lungi în respirație în timpul somnului și să consultați un specialist în timp util. În prezent, au fost create laboratoare de somn și măști speciale pentru a menține o presiune constantă în căile respiratorii.
Cura de slabire. Până în prezent, recomandările pentru dieta pacienților cu insuficiență cardiacă cronică sunt bine definite. Principalele pozitii sunt urmatoarele:
Dieta ar trebui să fie săracă în sare - până la 2-3 g pe zi. Sodiul provoacă retenție de lichide în organism și crește volumul de muncă al inimii. Restricția aportului de sare ar trebui să fie cu atât mai mare, cu atât simptomele bolii și congestia sunt mai pronunțate;
Limitarea consumului de lichide la 1,5-2 litri pe zi. O restrictie mai stricta este relevanta doar in situatii extreme - in insuficienta cardiaca cronica severa;
Alimentele trebuie să fie bogate în calorii, ușor digerabile, cu un conținut suficient de vitamine, proteine. Trebuie să mănânci mai des, dar în porții mici.
Controlul greutății corporale pacienții cu insuficiență cardiacă cronică este de o importanță capitală. Pentru detectarea în timp util a retenției de lichide în organism, cântărirea zilnică trebuie efectuată în același moment al zilei. Creșterea bruscă și neașteptată în greutate de peste 2 kg în trei zile necesită o atenție specială și indică retenția de lichide în organism. Această condiție necesită administrarea de diuretice și limitarea cantității de lichid consumat. Asigurați-vă că îi spuneți medicului dumneavoastră despre acest lucru.
Este necesar să se facă distincția între următoarele afecțiuni patologice în insuficiența cardiacă, care reprezintă cea mai mare amenințare: obezitatea și cașexia (epuizarea extremă a organismului). Prezența obezității agravează prognosticul unui pacient cu insuficiență cardiacă cronică cu un IMC > 30 și necesită măsuri speciale și restricție calorică. Este foarte important să se obțină o reducere a excesului de greutate, deoarece creează o povară suplimentară semnificativă pentru inima bolnavă. Scăderea greutății chiar și cu câteva kilograme poate avea un efect pozitiv.
Cu insuficiență cardiacă avansată, greutatea poate scădea de la sine. Cașexia – scădere patologică în greutate – este considerată o scădere în greutate neintenționată de 5 kg sau mai mult în 6 luni după o greutate stabilă anterioară. Cașexia este însoțită de un prognostic deosebit de nefavorabil. Motivul pentru aceasta, așa cum se crede în prezent, este apoptoza patologică - moartea programată a celulelor corpului. În tratamentul acestor pacienți, este necesară o combinație de corectare a medicamentelor, nutriție și activitate fizică.
Exercițiu fizic. Activitatea fizică este benefică pentru toți pacienții cu insuficiență cardiacă cronică. Singura cerință poate fi considerată un curs stabil, absența semnelor unei situații acute necesitând măsuri de urgență. Activitatea fizică nu numai că va îmbunătăți starea de bine. Efectul lor pozitiv constă în faptul că dilată vasele periferice, facilitând activitatea inimii, îmbunătățește alimentarea cu sânge a mușchilor și reduc anxietatea.
Restricțiile sunt permise cu miocardită activă, stenoză valvulară, malformații congenitale „albastre”, aritmii care pun viața în pericol, crize de angină în repaus la pacienții cu fracțiune de ejecție a ventriculului stâng scăzut. Dar chiar și în aceste cazuri, pacientul ar trebui să stea cât mai mult posibil și nu să se întindă.
De regulă, punctul de plecare pentru selectarea regimului de încărcare este determinarea toleranței la efort folosind un test de mers de șase minute. Pentru pacienții care au mers mai puțin de 150 m, precum și pentru cei cu un deficit pronunțat de greutate corporală, activitatea fizică convențională nu este indicată în stadiul inițial. În acest caz, în prima etapă (perioada de stabilizare), pacientul efectuează exerciții pentru antrenarea mușchilor respiratori. Poate fi la fel de simplu ca să arunci în aer un balon de mai multe ori pe zi. După 3-4 săptămâni, activitatea fizică regulată sub formă de exerciții de respirație cu expirație dificilă duce la un efect sistemic asupra organismului. Cursul insuficienței cardiace cronice se îmbunătățește semnificativ, progresia cașexiei încetinește, consumul de oxigen crește.
Următorul pas este desfășurarea activității fizice sub formă de mers pe jos. Distanța și viteza trebuie crescute treptat sub controlul stării de bine (până la dificultăți moderate de respirație), al pulsului și al tensiunii arteriale. Cu un curs clinic stabil, se efectuează o tranziție la o formă permanentă de antrenament, cel puțin 20 de minute de încărcare de cel puțin 3-5 ori pe săptămână. Efectuarea unor cursuri de formare pe o perioadă de 3 luni nu numai că va crește toleranța la efort și consumul maxim de oxigen. În același timp, s-a dovedit restabilirea structurii și funcției mușchilor scheletici, pacienții răspund mai bine la terapia în curs. Trebuie remarcat din nou că la pacienții cu insuficiență cardiacă cronică sunt importante principiile individuale de dozare a activității fizice, alegerea independentă a duratei, intensitatea exercițiilor și intervalele de odihnă.
Obiceiuri proaste. Interzicerea strictă a consumului de alcool: stabilită numai pentru pacienții cu cardiopatie alcoolică. Pentru alți pacienți cu insuficiență cardiacă cronică, este permisă până la 20 ml de etanol pe zi (1 pahar de bere, 1 pahar de vin). Cu toate acestea, ar trebui să vă consultați medicul despre cât de mult puteți bea și dacă puteți bea alcool. Fumatul, chiar și fumatul pasiv, este puternic descurajat la toți pacienții cu insuficiență cardiacă cronică. Fumatul dăunează inimii și îngreunează exercițiul.
Vaccinare. Nu există dovezi ale unui efect dăunător al vaccinărilor asupra rezultatului insuficienței cardiace cronice. Dimpotrivă, vaccinarea antigripală a crescut rata de supraviețuire a pacienților. Utilizarea vaccinurilor împotriva gripei și hepatitei B este acceptabilă.
Excursii. Nu este recomandat să stați în munți înalți (> 1500 m), temperaturi ridicate, umiditate. Este recomandabil să vă petreceți vacanțele într-o zonă climatică familiară. Atunci când alegeți transportul, se preferă transferurile scurte (până la 2–2,5 ore) și zborurile aeriene. Zborurile lungi sunt pline de apariția edemului extremităților inferioare și de dezvoltarea trombozei venoase profunde a picioarelor. Când călătorești, trebuie să ai la tine o rezervă de medicamente.
activitate sexuală. De regulă, stabilizarea insuficienței cardiace restabilește performanța sexuală redusă. Restricțiile privind activitatea sexuală sunt de natură generală: evitați stresul emoțional excesiv; în unele cazuri, luați nitrați sub limbă înainte de actul sexual pentru a preveni dificultățile de respirație și durerile retrosternale.
Utilizarea Viagra nu este contraindicată, cu excepția combinațiilor cu nitrați cu acțiune prelungită. Înainte de a lua Viagra, consultați-vă cu medicul dumneavoastră.
Tratament medical. Alături de un stil de viață rațional, terapia medicamentoasă continuă pentru insuficiența cardiacă și examinarea regulată (la fiecare 3 luni) de către un cardiolog sunt cea mai bună modalitate de a preveni reapariția acesteia. Accentul principal în tratament este atât pe eliminarea cauzelor insuficienței cardiace în sine, cât și pe corectarea manifestărilor acesteia. Cu ajutorul medicamentelor, puteți elimina excesul de lichid din organism, puteți ameliora umflarea, crește circulația sângelui prin extinderea arterelor; îmbunătățirea funcției de pompare a inimii; previne tulburările de ritm cardiac și cheaguri de sânge. Nu trebuie să uităm de lupta împotriva depresiei, care apare la fiecare al cincilea pacient. Este posibil să refuzați să luați orice medicament sau să treceți la tratament cu un alt medicament numai cu permisiunea medicului curant, ceea ce se face pe măsură ce starea pacientului se îmbunătățește. Când tratamentul medical este ineficient, se folosesc metode chirurgicale de tratament.
Din cartea Celandine din o sută de boli autor Nina Anatolyevna BashkirtsevaInfuzie pentru a scapa de umflarea picioarelor cauzata de insuficienta cardiaca Se toarna 1 lingura. o lingură de ierburi uscate celandină 1/2 litru de apă clocotită și insistați sub capac timp de 1 oră. Se strecoară.Se ia 1/2 cană de infuzie de 4 ori pe zi. Cursul tratamentului este de două săptămâni, după două săptămâni
Din cartea Policlinic Pediatrics autor M. V. Drozdov41. Handicap al copiilor cu boli ale sistemului circulator. Reabilitarea pacienţilor cu insuficienţă cardiacă Nu este stabilită invaliditatea copiilor de la 6 luni la 2 ani.1. Invaliditatea pe o perioadă de 2 ani este stabilită pentru hemoragic
Din carte nu vreau sa mananc... autor Evgheni Olegovich KomarovskySTILUL DE VIAȚĂ Din cei trei factori enumerați care determină severitatea apetitului la un copil sănătos, doi sunt complet în afara controlului influenței părinților. Cu toată dorința noastră, nu putem influența nici producția de hormoni, nici caracteristicile individuale ale metabolismului.
Din cartea Tipologie în homeopatie de Leon VanierStilul de viață Stilul de viață include mai mult decât restricții alimentare prescrise de un medic. În primul rând, este necesar să se renunțe la inerția fizică în care este scufundat Saturn. Este puțin probabil ca el să poată fi convins să facă sport, dar exerciții zilnice de dimineață
Din cartea Tratăm vene varicoase cu remedii populare autor Iuri Mihailovici KonstantinovStil de viață Din păcate, în zilele noastre venele varicoase sunt mult mai „tinere”. Cu toate acestea, nici medicina nu stă pe loc, iar acum există multe metode eficiente de a trata această boală. Principalul lucru este să cunoașteți câteva reguli simple care vă vor ajuta să faceți față problemelor existente și
Din cartea Golden Recipes of Ayurveda autor Maria Borisovna KanovskayaStilul de viață Pentru a menține Tridosh într-o stare de echilibru sănătos, precum și pentru funcționarea normală a digestiei și metabolismului, Ayurveda prescrie fiecărei persoane o anumită rutină zilnică, sau dinacharya (dina - zi, și acharya - comportament). Corect
Din cartea Diagnosticul bolilor la nivelul feței autor Natalia OlshevskayaStilul de viață După cum am spus deja, din punctul de vedere al tibetanilor, principalii dușmani ai sănătății sunt cei „trei otrăvuri” - pasiunea, ura și ignoranța. Sănătatea poate fi menținută doar învățând să folosești pasiunile, având adevărată bunătate și înarmat cu cunoștințe. In afara de asta,
Din cartea Tratament cu lipitori. Rețete de aur pentru hirudoterapie autor Natalia OlshevskayaStilul de viață Lipitorile pot trăi în apă și solul umed. Habitatul lor obișnuit sunt lacurile de acumulare cu fundul noroios și stâncos, în care apa se încălzește destul de bine: lacuri de mică adâncime, iazuri, mlaștini, stanii ale râurilor cu debit scăzut.
Din cartea Conspirațiile vindecătorului siberian. Problema 33 autor Natalia Ivanovna Stepanova Din cartea Obiceiuri sănătoase. Dieta Dr. Ionova autoare Lidia IoanovaStil de viață Stilul de viață reprezintă milioane de situații de alegere în care o persoană se află în fiecare zi. Deciziile pe care le luăm reflectă atât preferințele și obiceiurile noastre personale, rutina zilnică, cât și multe dintre acțiunile pe care le realizăm automat, pe care le descriu în detaliu
Din cartea Nutriție medicală. constipație autor Marina Alexandrovna SmirnovaStilul de viață Astăzi nu este un secret pentru nimeni că starea de bine și sănătatea unei persoane îi determină în mare măsură stilul de viață. Grabă constantă, stres, incapacitatea de a mânca pe deplin atunci când organismul are nevoie - toate acestea duc la disfuncționalități în intestine, și anume la
Din cartea Sănătatea sexuală masculină: metode naturale de recuperare autorul Andrei MolokhovStilul de viață Diverse cauze pot duce la slăbiciune sexuală: boli urologice, disfuncții ale sistemului endocrin și nervos periferic, leziuni, stres sever etc., dar cea mai importantă și comună este îmbătrânirea prematură.
Din cartea din 1777 noi conspirații ale vindecătorului siberian autor Natalia Ivanovna StepanovaReumplerea bolnavilor cu forțele vieții În Săptămâna Mare, miercuri, cumpărați o cană nouă fără tocmeală și fără a lua schimb de la cumpărare. Acum trebuie să vă treziți noaptea (în aceeași miercuri), să turnați apă într-o cană și să faceți o vrajă. Trebuie să o citești pentru ca nimeni să nu o vadă sau să audă,
Din cartea Filosofia Sănătăţii autor Echipa de autori -- Medicină Din carte 300 de rețete de îngrijire a pielii. Măști. Peeling. Ridicare. Împotriva ridurilor și acneei. Împotriva celulitei și cicatricilor autor Maria Jukova-GladkovaStilul de viață Circulația Dacă în locurile predispuse la formarea celulitei (coapse, fese, abdomen), circulația sângelui este leneșă, ca urmare, aceasta atrage după sine stagnarea și slăbirea rețelei capilare. Lichidul se acumulează în spațiile intercelulare, este restrâns
Din cartea Slabim fara sare. Dieta echilibrata fara sare de Heather K. Jones8 Stilul de viață în SBD Scăpând de excesul de sare și calorii (și, în același timp, reducând costul alimentelor), îți vei îmbunătăți sănătatea și vei pierde în greutate, dar există încă unele obstacole în calea slăbirii pe termen lung.
Bolile de inimă reprezintă principala amenințare la adresa sănătății umane și principala cauză de deces și dizabilități la oamenii din întreaga lume.
În ciuda faptului că medicina modernă are un număr mare de metode, precum și instrumente pentru diagnosticarea și tratamentul în timp util al bolilor de inimă, numărul pacienților este în continuare în creștere în fiecare an. Vârsta pacienților scade - funcționalitatea inimii se deteriorează sub influența multor factori adversi, nu poate rezista la sarcini semnificative chiar și la o vârstă fragedă.
Cum să recunoaștem debutul bolilor de inimă și să prevenim dezvoltarea acesteia? Pe site-ul nostru veți găsi un număr mare de descrieri ale unei varietăți de patologii și boli de inimă, cu o descriere a simptomelor acestora și tot felul de metode de prevenire. Aici veți găsi atât descrieri ale bolilor reale, cât și recenzii ale „bolilor” inventate de iubitorii suspicioși ai medicinei tradiționale.
activitatea cardiacă
Inima este principalul „motor” al corpului uman, o pompă mică (de mărimea unui pumn), dar foarte puternică, capabilă să pompeze un litru de sânge în 10 secunde de-a lungul vieții. Munca mușchiului inimii asigură circulația sângelui, furnizarea de oxigen și substanțe nutritive tuturor organelor, prin urmare, tulburările în activitatea sistemului cardiovascular afectează sănătatea întregului organism.
Vă interesează dispozitivul și principiul de funcționare? Avem un articol mare pe acest site pe acest subiect.
Dar ca recompensă pentru munca continuă, inima primește de la noi o încărcătură suplimentară sub formă de malnutriție, obiceiuri proaste, stres psiho-emoțional, inactivitate fizică, un regim neregulat de stres și odihnă și o situație de mediu nefavorabilă. Toate acestea se manifestă în tulburări circulatorii și boli de inimă.
Cele mai frecvente boli de inimă
Boala de inimă (boala de inimă) este un set de boli care sunt exprimate într-o încălcare a funcționării normale a inimii.
- Aritmie
- Hipertensiune arterială și hipotensiune arterială
- Ateroscleroza
- Boli cardiace inflamatorii (endocardită, miocardită, cardiomegalie inflamatorie)
- Malformații cardiace congenitale și dobândite
- Boala arterelor periferice
- infarct miocardic
- Ischemie cardiacă
- Cardiomiopatie
- Leziuni reumatice (boli reumatismale de inima)
- Insuficienta cardiaca
- angină pectorală
- Boală cerebrovasculară
Site-ul nostru web este dedicat prevenirii și tratarii acestor boli. În secțiunile relevante ale site-ului veți găsi informații complete despre toate bolile.
Cauza principală a bolilor de inimă
Ateroscleroza este o blocare a vaselor de sânge de către plăci de ateroscleroză cu compoziție predominant lipidică (colesterol). care îngustează lumenul arterelor, înrăutățesc structura pereților acestora și interferează cu circulația normală a sângelui.
Ateroscleroza este cea care provoacă cea mai frecventă patologie cardiacă - boala cardiacă ischemică (CHD), care, dacă este lăsată netratată, poate duce la consecințe atât de grave precum infarctul miocardic, tromboembolismul și accidentul vascular cerebral și moartea coronariană subită.
Studiile au arătat că ateroscleroza poate începe în copilărie. Leziuni ale arterelor coronare au fost găsite la bărbați tineri de 7-10 ani. În marea majoritate a cazurilor, ateroscleroza a fost asociată cu obezitatea, ceea ce face posibilă asocierea dezvoltării aterosclerozei cu malnutriția și activitatea fizică scăzută.
Factori de risc
O atenție deosebită la simptomele cardiace ar trebui să fie persoanele aparținând grupelor de risc - persoane cu boli cardiace congenitale și patologii ereditare, pacienți cu boli infecțioase, imune, respiratorii, endocrine, nervoase, obezitate, persoane expuse la stres fizic (sportivi) și emoțional semnificativ, fumători. .
Vârstă
Desigur, îmbătrânirea generală a organismului crește foarte mult probabilitatea de a dezvolta boli cardiovasculare sau de inimă. Cercetătorii spun că riscul se triplează cu fiecare deceniu care trece. În același timp, 80% la sută dintre persoanele care au murit din cauza bolilor coronariene aveau peste 65 de ani. În mod similar, riscul de accident vascular cerebral se dublează la fiecare deceniu după vârsta de 55 de ani.
Femeia medie de vârstă fertilă are un risc mai mic de a dezvolta boli de inimă decât bărbatul obișnuit - se pare că natura însăși protejează potențialele mame (se crede că acest lucru are loc sub influența hormonului sexual - estrogen, a cărui producție scade după menopauză. ). Boala cardiacă ischemică la bărbații maturi apare de 2-5 ori mai des decât la femeile de aceeași vârstă.
Desigur, nu ar trebui să uităm de diferența dintre stilurile de viață. De obicei, bărbații sunt angajați în activități mult mai stresante din punct de vedere fizic și mental, în timp ce mulți nu aleg activitățile cele mai sănătoase pentru inima pentru recreere.
Fumat

Fumatul este unul dintre factorii principali în dezvoltarea bolilor de inimă. Dacă fumezi, atunci riscul de deces prin infarct miocardic și accident vascular cerebral este de 2-4 ori mai mare pentru tine. Fumatul provoacă îngustarea arterelor și distruge pereții vaselor de sânge, ceea ce accelerează semnificativ dezvoltarea și agravează cursul cauzei principale a aproape tuturor bolilor de inimă - ateroscleroza.
Chiar și fumatul pasiv (inhalarea de aer care conține fum de tutun de la alte persoane) are un efect negativ asupra sistemului cardiovascular.
Oamenii care se lasă de fumat înainte de vârsta de 30 de ani au aproape aceleași șanse de a dezvolta boli de inimă (ceteris paribus) ca și cei care nu au fumat niciodată - renunță înainte de a fi prea târziu.
Inactivitatea fizică (un stil de viață sedentar)
Activitate fizică suficientă pentru sănătatea cardiovasculară (opțional):
- cel puțin 30 de minute de activitate fizică moderată - de cel puțin 5 ori pe săptămână;
- cel puțin 20 de minute de activitate fizică moderată - de cel puțin 3 ori pe săptămână.
Doar 2,5 ore de activitate fizică pe săptămână reduce riscul de boli coronariene și diabet cu aproape o treime. În plus, reduc excesul de greutate corporală și normalizează tensiunea arterială.
Băutură în exces
Este de remarcat faptul că impactul negativ al alcoolului se dezvoltă în funcție de cantitatea de alcool consumată. Alcoolul de calitate scăzută sau consumul excesiv provoacă otrăvirea întregului organism, ceea ce crește serios probabilitatea de a dezvolta boli de inimă.
Efectul negativ minim și chiar, într-o oarecare măsură, efectul de îmbunătățire a sănătății este consumul moderat de o sticlă de jumătate de litru de vin de înaltă calitate (apare rar chiar și în segmentul de preț scump) în timpul săptămânii - în medie, nu mai mult de 100 ml pe zi.
alimente nesănătoase
Aceasta include consumul în exces de grăsimi, zahăr, sare, carne și aditivi alimentari chimici. Înlocuiți o parte din dieta dumneavoastră nesănătoasă cu fructe și legume proaspete.
Impact negativ asupra mediului
Numeroase studii au arătat că un mediu poluat afectează negativ starea sângelui și a vaselor de sânge, ceea ce duce la un risc crescut de dezvoltare și mortalitate din cauza bolilor cardiovasculare.
Cele mai frecvente simptome
Adesea, simptomele bolilor de inimă sunt similare, iar o patologie poate duce la dezvoltarea alteia (de exemplu, ateroscleroza provoacă un atac de cord, insuficiență cardiacă).
- Durere în piept.
- Modificări ale pulsului (aritmie).
- Creșterea sau scăderea tensiunii arteriale, instabilitatea acesteia.
- Dificultăți de respirație, oboseală, tulburări de somn, letargie.
- Toleranță severă la activitatea fizică normală.
Prezența unuia sau mai multor dintre aceste semne este motivul pentru a contacta un medic generalist și un cardiolog pentru diagnosticarea bolilor cardiovasculare și a altor boli.
Prevenirea
Medicina modernă a dezvoltat următoarele măsuri pentru a preveni dezvoltarea bolilor cardiovasculare:

- Mănâncă alimente sărace în grăsimi, zahăr și sare. Mănâncă mai multe fructe, legume și cereale. Înlocuiți uleiurile animale cu uleiuri vegetale.
- Renunțați la fumat și evitați să respirați fumul.
- Limitați-vă consumul de alcool la limitele zilnice recomandate.
- Minimizați probabilitatea unor situații stresante, învățați tehnici de relaxare și fiți calm în legătură cu dificultățile.
- Monitorizați-vă tensiunea arterială. Dacă este ridicată, atunci îndreptați eforturile pentru a o coborî.
- Du-te la educație fizică, scăzând în mod latent excesul de greutate.
- Fă un test de sânge pentru a afla ce substanțe îți lipsesc.
Metode de diagnosticare
Medicina modernă are o cantitate imensă de echipamente și metode pentru diagnosticarea în timp util a bolilor de inimă.
Examen medical
De obicei, medicul însuși pune întrebările potrivite, dar există momente când ceva important este trecut cu vederea sau pur și simplu nu ești pregătit să răspunzi în mod fiabil la întrebarea pusă. Gândiți-vă din timp la următoarele elemente: durere în piept, dificultăți de respirație, bătăi rapide sau lente ale inimii, umflare, apetit, temperatura corpului, activitate fizică și oboseală.
Spuneți medicului dumneavoastră despre factorii care ar putea provoca o tulburare în funcționarea normală a inimii. Infecții sau intervenții chirurgicale recente, mușcături de insecte, medicamente pe care le luați, obiceiuri proaste și stres emoțional. Gândiți-vă dacă rudele dumneavoastră au boli de inimă. Toate acestea pot fi notate și veniți pregătiți la medic.
Electrocardiografie (ECG)
Electrocardiografia, probabil, este cunoscută tuturor. Aceasta este o metodă de diagnosticare destul de simplă și rapidă și, cel mai important, este complet nedureroasă și confortabilă pentru pacient. Pe corp sunt instalați senzori speciali, după care impulsurile electrice sunt înregistrate de dispozitiv pe o bandă de hârtie. Banda rezultată se numește electrocardiogramă, vă permite să obțineți multe date importante din punct de vedere diagnostic. ECG este absolut sigur pentru pacient.
Monitorizare ECG zilnică
Cunoscută și sub denumirea de monitorizare Holter, înregistrare ECG ambulatorie continuă sau înregistrare ECG pe termen lung. Este un dispozitiv mic care înregistrează continuu o electrocardiogramă timp de 24 de ore sau mai mult. Nedureroasă și în siguranță, singurul lucru pe care trebuie să-l faci, de ceva timp, este să porți acest dispozitiv cu tine peste tot.
Test de sarcină (test de stres)
Toleranța la efort și datele obținute în timpul studiului pot detecta multe boli ale inimii și ale vaselor de sânge. În esență, un test de stres este o electrocardiogramă pe un aparat cardio. Această metodă de diagnosticare este sigură și pentru pacient; în cazuri extreme, va trebui să transpirați puțin.
Studiu electrofiziologic (EPS al inimii)
Un studiu electrofiziologic relevă natura aritmiilor cardiace. Electrozii mici sunt introduși prin vene sau artere direct în camerele inimii. Studiul nu este plăcut și există unele riscuri, dar indicațiile pentru un studiu electrofiziologic depășesc orice îndoieli, așa că metoda poate fi considerată relativ sigură.
Ecocardiografie (EchoCG)
Aceasta este o ecografie normală a inimii. Oferă o imagine excelentă care vă permite să evaluați modificările funcționale și morfologice ale inimii, precum și valvele acesteia. Nu necesită iradiere cu raze X, se utilizează ultrasunete. Este considerat absolut inofensiv. Complet nedureros.
Radiografie
O examinare de rutină cu raze X a toracelui, care vă permite să evaluați dimensiunea și starea organelor sale. Fără îndoială, radiațiile sunt dăunătoare. Cu toate acestea, dacă se suspectează o boală de inimă, se alege cel mai mic dintre rele. Complet nedureros.
tomografie computerizată (CT)
În scopul diagnosticării bolilor cardiace, tomografia nu este adesea folosită, dar poate fi utilă, deoarece poate dezvălui patologiile anatomice ale inimii și vaselor coronare. Iradierea este chiar mai puternică decât la radiografie, dar această metodă este de multe ori mai valoroasă pentru a face un diagnostic corect.
De obicei, se utilizează administrarea intravenoasă a unui agent de contrast, care nu poate fi numit util. În rest, metoda este nedureroasă și mai potrivită decât RMN pentru cei care suferă de claustrofobie (timpul diagnosticului este de aproximativ 10 secunde). Alegerea metodei de cercetare depinde și de boala cardiacă suspectată.
Imagistica prin rezonanță magnetică (RMN)
O metodă de cercetare care vă permite să obțineți o imagine de înaltă calitate a inimii și a organelor toracice. Nu necesită iradiere cu raze X, în schimb se creează un câmp magnetic puternic. Metoda este relativ costisitoare și complicată. În timpul diagnosticului, pacientul trebuie să stea nemișcat în interiorul aparatului timp de aproximativ 20 de minute - o sarcină dificilă pentru un copil sau un pacient cu claustrofobie. Există multe contraindicații, inclusiv absolute: un stimulator cardiac, implanturi și fragmente feromagnetice mari, orice implant feromagnetic sau electronic în urechea medie.
Cercetarea radionuclizilor
O cantitate mică de trasori radioactivi este injectată în sânge printr-o venă, apoi radiația lor este înregistrată de o cameră specială și medicul primește o imagine pe ecran. În ciuda pericolului aparent, această metodă implică cel mai mic rău din cauza expunerii radioactive (în comparație cu alte metode cu raze X). Folosesc un studiu cu radionuclizi pentru a clarifica diagnosticul de durere în inima de origine necunoscută.
Tomografie cu emisie de pozitroni
O metodă de diagnostic relativ nouă, care vă permite să detectați zone ale inimii cu aport insuficient de sânge. Detectează bolile coronariene și atacurile de cord pe termen lung. În timpul studiului, un medicament etichetat este injectat în venă, iar apoi un aparat special înregistrează zonele de activitate. Trebuie să stați în interiorul aparatului aproximativ 30 de minute - spuneți medicului dumneavoastră dacă suferiți de frică de spații închise. Se crede că doza de radiații este neglijabilă și are un efect minim asupra organismului.
Cateterismul cardiac
Un cateter subțire este introdus printr-o arteră sau venă și avansat în vasele și cavitățile inimii. Se folosește anestezie locală, astfel încât pacientul experimentează doar un ușor disconfort. Această metodă vă permite să evaluați cuprinzător starea inimii. Pentru a controla progresul cateterului, se utilizează fluoroscopia (filmare continuă cu raze X). Dacă este posibil, această metodă de cercetare ar trebui evitată, înlocuind-o cu altele mai puțin traumatizante și nocive.
angiografie coronariană
Examinarea arterelor coronare cu ajutorul cateterelor, ca în cazul cateterismului cardiac. Medicul primește pe ecran imagini distincte ale camerelor inimii și ale arterelor care o hrănesc. Această metodă este folosită și pentru tratament - un lumen normal al unui vas afectat de ateroscleroză poate fi restabilit printr-un cateter (angioplastie coronariană). Alături de cateterismul cardiac, această metodă de cercetare este și o intervenție serioasă și prezintă un anumit pericol.
Tratamentul bolilor cardiace
Ateroscleroza și alte tulburări în activitatea inimii sunt adesea determinate de obiceiurile de viață (nutriție, somn, mod, exerciții fizice). Dacă boala apare în continuare, în niciun caz nu trebuie să vă lăsați duși de auto-tratament, să abuzați de remediile populare, ci să contactați un specialist cât mai curând posibil.

Medicul, folosind un ECG, teste de sânge și alte teste de diagnostic, va determina natura bolii și va selecta tratamentul corect. Acesta poate fi un tratament medical sau chirurgical (grefarea bypass coronarian, implantarea unui stimulator cardiac) și, în aproape toate cazurile, corectarea stilului de viață (dietă specială, refuzul obiceiurilor proaste, odihnă).
Tratamentul necesită monitorizare constantă de către specialiști și modificări dacă nu este suficient de eficient. Mai detaliat, despre fiecare boală de inimă în parte și despre metodele de prevenire și tratare a acestora, citiți materialele site-ului nostru.
Există medicamente speciale (statine) care pot preveni formarea plăcilor de colesterol, reducând astfel riscul de a dezvolta boli de inimă.
Film științifico-fantastic despre boli de inimă
Bolile de inimă pot fi tratate nu numai cu valeriană și validol. Cu un stil de viață sănătos, acestea pot fi complet evitate. Principalul lucru este să-ți protejezi și să-ți iubești inima așa cum te iubește și are grijă de tine - 24 de ore pe zi. Și dacă inima se face simțită - ai grijă de ea, normalizează-ți stilul de viață și, dacă este necesar, mergi la medic.
Insuficiența cardiacă este o afecțiune în care mușchiul inimii nu funcționează suficient de bine, din cauza căreia sângele este reținut în circulația sistemică sau pulmonară, iar organele interne nu au suficient oxigen.
Insuficiența cardiacă nu este o patologie independentă. Se dezvoltă din cauza altor boli care afectează funcționarea inimii.
Pentru a înțelege cum se tratează insuficiența cardiacă, trebuie menționat că este împărțită în două tipuri:
- Insuficiența cardiacă acută (AHF) este o afecțiune în care capacitatea mușchiului inimii de a se contracta este redusă sever, ceea ce duce la tulburări circulatorii severe și la suprasolicitarea inimii în sine. Poate să apară atât brusc, fără simptome anterioare, cât și să se dezvolte pe fondul insuficienței cardiace cronice. Tratamentul trebuie început imediat, altfel această afecțiune se poate termina cu decesul pacientului.
- Insuficiența cardiacă cronică (ICC) se dezvoltă treptat pe fondul aproape oricărei boli ale sistemului cardiovascular. Mușchiul inimii nu poate face față sarcinii și slăbește treptat, apar simptome de stagnare a sângelui și lipsa de oxigen a organelor interne. Tratamentul în acest caz ar trebui să vizeze nu numai eliminarea acestor simptome, ci și tratarea bolii care a dus la aceasta.
Tratamentul AHF
 În forma acută, tratamentul insuficienței cardiace la domiciliu este inacceptabil. Este necesară îngrijire medicală de urgență. Terapia ar trebui să vizeze îmbunătățirea funcției miocardice, creșterea contractilității acesteia pentru a îmbunătăți cât mai repede circulația sângelui și pentru a elimina simptomele care pun viața în pericol: o creștere puternică a tensiunii arteriale, edem pulmonar și chiar șoc cardiogen.
În forma acută, tratamentul insuficienței cardiace la domiciliu este inacceptabil. Este necesară îngrijire medicală de urgență. Terapia ar trebui să vizeze îmbunătățirea funcției miocardice, creșterea contractilității acesteia pentru a îmbunătăți cât mai repede circulația sângelui și pentru a elimina simptomele care pun viața în pericol: o creștere puternică a tensiunii arteriale, edem pulmonar și chiar șoc cardiogen.
Pacienții cu AHF sunt internați într-o secție specializată, unde li se asigură monitorizarea tensiunii arteriale, frecvența cardiacă și respirația, temperatura corpului și o electrocardiogramă. Cu rare excepții, toate medicamentele sunt administrate intravenos, deoarece trebuie să înceapă să acționeze cât mai curând posibil.
Tactici pentru tratamentul AHF:
- O sarcină importantă este furnizarea de oxigen a organelor interne pentru a preveni dezvoltarea complicațiilor, astfel încât pacientului i se prescrie oxigenoterapie. În amestecul respirator care este servit pacienților, conținutul de oxigen este ușor crescut în comparație cu cât este conținut în aerul obișnuit. Acest lucru este necesar pentru o mai bună saturație a sângelui.
- Dacă nu există o scădere semnificativă a tensiunii arteriale, sunt prescrise medicamente care dilată vasele de sânge (vasodilatatoare).
- Dacă AHF este însoțită de o scădere a debitului cardiac, trebuie administrate lichide intravenoase pentru a asigura umplerea vasculară și menținerea tensiunii arteriale la nivelul corespunzător.
- Excesul de lichid este eliminat din organism prin administrarea de diuretice.
- Este necesar să se elimine cauza care a dus la apariția acestei afecțiuni.
- Sindromul durerii este eliminat. Cu dureri severe, numirea analgezicelor narcotice este justificată.
- Dacă este necesar, se poate efectua cateterism cardiac.
- Medicamentele sunt prescrise pentru a preveni recidiva.
Medicamente pentru tratamentul AHF
 Morfina - este de obicei prescrisă în stadiile incipiente ale AHF severă. Calmează bine durerea, are un efect calmant și, de asemenea, reduce ritmul cardiac și dilată vasele de sânge.
Morfina - este de obicei prescrisă în stadiile incipiente ale AHF severă. Calmează bine durerea, are un efect calmant și, de asemenea, reduce ritmul cardiac și dilată vasele de sânge.
Nu se folosesc doze prea mari de morfină, deoarece poate provoca o scădere puternică a tensiunii arteriale, vărsături și depresie respiratorie. Cel mai adesea, complicațiile de la utilizarea sa se dezvoltă la persoanele în vârstă.
- Vasodilatatoare (nitroglicerină, nitroprusiat, nizeritidă) - aceste medicamente pentru tratamentul insuficienței cardiace acute sunt utilizate pentru a reduce staza sângelui fără a crește necesarul de oxigen al miocardului. Sunt folosite sub limbă sau intravenos, în timp ce controlează tensiunea arterială.
- Inhibitori ECA - medicamentele din acest grup nu sunt de obicei prescrise în stadiile incipiente ale tratamentului, deoarece efectul lor în această etapă nu depășește riscurile posibile. Ele sunt mai eficiente după stabilizarea stării pacientului pentru un tratament suplimentar.
- Medicamentele inotrope (Noradrenalina, Dopamina, Dobutamina) sunt folosite pentru a îmbunătăți contractilitatea miocardică. Cu toate acestea, administrarea lor face ca inima să necesite mai mult oxigen.
- Medicamentele diuretice (Furosemid, Torasemid) sunt utilizate în cazurile în care, cu AHF, excesul de lichid se acumulează în organism. Utilizarea lor vă permite să eliminați excesul de lichid, să reduceți tensiunea arterială și stresul asupra miocardului. În același timp, trebuie amintit că potasiul și magneziul sunt excretate din organism împreună cu lichidul, prin urmare este necesar să se controleze acești indicatori în sânge și, de asemenea, dacă este necesar, să se asigure aportul suplimentar al acestora. Utilizarea unor doze mici de medicamente diuretice în combinație cu alte grupuri de medicamente este mai eficientă decât numirea unor doze pur și simplu mari de diuretice. Majoritatea pacienților tolerează bine aceste medicamente, dar uneori se pot dezvolta complicații, așa că este necesar să se monitorizeze starea pacientului și să se monitorizeze răspunsul organismului la numirea unui anumit medicament.
- Glicozide cardiace - sunt prescrise pentru anumite indicații, deoarece sunt capabile să mărească debitul cardiac, eliberând astfel camerele inimii de o cantitate mare de sânge.
- Beta-blocantele (Propranolol, Metoprolol, Esmolol) sunt rareori utilizate, deoarece contractilitatea miocardică afectată este o contraindicație pentru utilizarea lor. Cu toate acestea, în anumite cazuri, numirea lor poate fi justificată.
Tratamentul chirurgical al AHF
În unele cazuri, metodele chirurgicale sunt utilizate pentru a trata insuficiența cardiacă acută. Decizia în acest sens este luată de un cardiolog, în funcție de boala care a provocat o deteriorare bruscă a contractilității inimii. De obicei, intervenția chirurgicală este utilizată în cazurile în care tratamentul medical al insuficienței circulatorii nu funcționează.
Metodele chirurgicale includ:
- Revascularizare miocardică
- Corectarea unor defecte atât la nivelul inimii în sine, cât și la valve
- Menținerea temporară a circulației sângelui prin mijloace mecanice
- În cazuri deosebit de severe, poate fi indicat un transplant de inimă.
tratament CHF
 Insuficiența cardiacă cronică se dezvoltă treptat pe fundalul oricărei boli a inimii și a vaselor de sânge, prin urmare, nu numai simptomele insuficienței cardiace, ci și boala de bază ar trebui tratate. Dieta și stilul de viață sunt importante în tratament.
Insuficiența cardiacă cronică se dezvoltă treptat pe fundalul oricărei boli a inimii și a vaselor de sânge, prin urmare, nu numai simptomele insuficienței cardiace, ci și boala de bază ar trebui tratate. Dieta și stilul de viață sunt importante în tratament.
Cu ICC, pacientul trebuie să urmeze o dietă. Ar trebui să fie destul de bogat în calorii, dar în același timp ușor de digerat, să conțină multe proteine și vitamine. Ar trebui să limitați aportul de sare și apă, deoarece acestea contribuie la apariția edemului și a hipertensiunii arteriale. Cântărirea regulată va deveni un obicei bun pentru un pacient cu ICC, deoarece acest lucru vă va permite să observați în timp excesul de lichid acumulat în organism.
În plus, activitatea fizică nu trebuie subestimată. Hipodinamia are un efect rău asupra oricărei persoane, iar cu CHF este și mai periculos. Activitatea fizică trebuie selectată individual, în funcție de boala de bază și de starea generală a corpului. Ar trebui să se acorde preferință mersului sau alergării ușoare, multă mers în aer curat. Pacienților cu ICC nu li se recomandă să stea mult timp într-un climat cald și umed.
Cu o evoluție ușoară a bolii și sub supraveghere medicală, este posibilă tratarea insuficienței cardiace cu remedii populare, cu toate acestea, dacă apare o deteriorare a sănătății, trebuie să consultați imediat un medic pentru diagnosticarea în timp util și ajustarea tratamentului.
Principiile terapiei medicamentoase pentru ICC
- Este necesar să se detecteze boala de bază, care a dus la o deteriorare treptată a contractilității miocardice și la dezvoltarea insuficienței cardiace. Tratamentul adecvat al bolii de bază va îmbunătăți semnificativ prognosticul pentru pacient;
- Dacă este posibil, este necesară eliminarea acelor factori care pot contribui la declanșarea unui atac de insuficiență cardiacă acută;
- Tratamentul insuficienței cardiace în sine: reducerea stazei sanguine și creșterea debitului cardiac. Eliminarea acestor doi factori va îmbunătăți alimentarea cu sânge a organelor interne și va elimina simptomele lipsei de oxigen.
 Pentru tratamentul ICC se folosesc anumite grupe de medicamente. Le poti lua acasa, cu un curs necomplicat, nu este necesar sa mergi la spital, dar totusi ar trebui sa consulti un medic. El va efectua diagnosticele necesare, va selecta medicamentele potrivite și vă va spune cum să tratați insuficiența cardiacă acasă.
Pentru tratamentul ICC se folosesc anumite grupe de medicamente. Le poti lua acasa, cu un curs necomplicat, nu este necesar sa mergi la spital, dar totusi ar trebui sa consulti un medic. El va efectua diagnosticele necesare, va selecta medicamentele potrivite și vă va spune cum să tratați insuficiența cardiacă acasă.
Toate medicamentele pentru tratamentul CHF sunt de obicei împărțite în trei grupuri:
- Principalul mijloc - eficacitatea acestor medicamente a fost dovedită și recomandată în toate țările lumii.
- Fonduri suplimentare - sunt prescrise conform indicațiilor.
- Mijloace auxiliare - eficacitatea lor nu este dovedită 100% în CHF, dar în funcție de situația specifică, numirea acestui grup poate fi justificată.
Să aruncăm o privire mai atentă asupra fiecărui grup.
Mijloace fixe:
- Inhibitori ECA (Captopril, Enalapril) - aceste medicamente trebuie prescrise tuturor pacienților cu ICC, indiferent de stadiu, severitate, etiologie, formă și alți indicatori. Acestea încetinesc cursul bolii, protejează organele interne și scad tensiunea arterială. Odată cu utilizarea lor, pot apărea efecte nedorite, cum ar fi tusea uscată, o scădere puternică a tensiunii arteriale și deteriorarea stării rinichilor. Pentru a evita acest lucru, este necesar să începeți tratamentul cu doze mici, crescând treptat până la numărul necesar, să nu luați inhibitori ACE și vasodilatatoare în același timp și, de asemenea, să nu luați doze mari de diuretice înainte de a prescrie.
- Antagoniști ai receptorilor de angiotensină - aceștia sunt cel mai adesea prescriși dacă pacientul are intoleranță la inhibitorii ECA sau dacă s-au dezvoltat efecte secundare asupra acestora.
- Beta-blocante (Carvedilol, Bisoprolol, Metoprolol) - de obicei sunt prescrise pe lângă inhibitorii AFP. Acestea reduc ritmul cardiac, au efect antiaritmic. De asemenea, încep să le ia cu doze minime, crescându-le treptat. În același timp, este de dorit să creșteți doza de medicamente diuretice, deoarece simptomele insuficienței cardiace se pot agrava din cauza scăderii frecvenței cardiace.
- Antagoniști ai receptorilor de aldosteron - aceste medicamente au un ușor efect diuretic, rețin sodiul în organism. Ele sunt de obicei prescrise pentru simptome severe de insuficiență cardiacă, precum și după infarctul miocardic.
- Diuretice (medicamente diuretice) - sunt utilizate în acumularea de lichid în organism. De obicei, cel mai slab medicament eficient este prescris pentru a evita dezvoltarea dependenței la pacient.
- Glicozidele cardiace (digoxină) sunt preparate pe bază de plante obținute din planta lipită. În doze mari, sunt otrăvitoare, dar sunt indispensabile în tratamentul insuficienței cardiace cauzate de fibrilația atrială.
Fonduri suplimentare:
- Statine - sunt utilizate în cazul în care insuficiența cardiacă cronică a apărut pe fondul bolii coronariene. Medicamentele din acest grup suprimă producția de grăsimi în ficat, care se depun pe pereții vaselor de sânge și provoacă îngustarea sau obstrucția completă a lumenului acestora, îngreunând circulația sângelui prin aceste vase;
- Anticoagulante indirecte – sunt utilizate cu riscul apariției cheagurilor de sânge care pot înfunda vasul. Aceste medicamente interferează cu producția de factori din ficat care favorizează coagularea sângelui.
Mijloace auxiliare:
- Nitrații - sunt prescriși în principal pentru angina pectorală pentru a îmbunătăți nutriția inimii în sine și pentru a calma durerea, deoarece au un efect vasodilatator și îmbunătățesc fluxul sanguin;
- Antagonişti ai calciului - sunt utilizaţi şi pentru angina pectorală, hipertensiune arterială, insuficienţă valvulară cardiacă;
- Dacă există tulburări de ritm cardiac, pot fi utilizate medicamente antiaritmice;
- Agenți antiplachetari - aceste medicamente sunt prescrise în principal pacienților după, pentru a preveni reapariția acesteia. Ele afectează aderența trombocitelor între ele, subțiend astfel sângele și prevenind formarea cheagurilor de sânge.
Tratamentul chirurgical al ICC
În unele cazuri, atunci când terapia medicamentoasă nu are efectul dorit, sănătatea pacientului se deteriorează și există o amenințare la adresa vieții, poate fi prescris un tratament chirurgical. Acesta vizează boala de bază care a cauzat insuficiența cardiacă.
Metode de tratament chirurgical:
- Chirurgia bypass aorto-coronarian și mamar-coronarian - se utilizează în cazurile în care mișcarea sângelui prin vasele coronare este dificilă din cauza îngustării lumenului acestora. Din această cauză, miocardul nu primește suficient oxigen pentru activitatea sa. Cu ajutorul manevării, se creează soluții prin care sângele poate ocoli focalizarea patologică;
- Corectarea aparatului valvular al inimii;
- Transplant de inimă de la un donator;
- Utilizarea ventriculelor artificiale ale inimii pentru a crea un aparat circulator auxiliar. Această metodă are un cost destul de ridicat și este periculoasă cu complicații: adăugarea unei infecții bacteriene, formarea de cheaguri de sânge.
Tratamentul CHF cu remedii populare
Tratamentul insuficienței cardiace cu remedii populare este posibil numai sub supravegherea medicului curant, ca adaos la medicamentele tradiționale. Nu trebuie să vă prescrieți singur tratamentul, la recomandarea unui vecin sau a unui prieten care are un „diagnostic similar”, și, de asemenea, să ignorați medicamentele prescrise de medic, înlocuindu-le cu remedii populare.
 Pentru prepararea remediilor populare, se folosesc de obicei următoarele ierburi:
Pentru prepararea remediilor populare, se folosesc de obicei următoarele ierburi:
- Lăstari mărunțiți de afine;
- flori de lacramioare;
- frunze de foxglove;
- planta Hypericum;
- seminte de patrunjel;
- Rădăcină uscată de ginseng;
- flori de păducel;
- Ierb și multe alte plante.
Trebuie amintit că multe dintre aceste plante sunt otrăvitoare. Utilizarea lor incorectă, nerespectarea dozei poate duce la otrăvire. Tratamentul remediilor populare cu doar simptome de insuficiență cardiacă, fără un tratament adecvat al bolii de bază, nu va aduce rezultatul așteptat și poate agrava starea pacientului.






