Черепная коробка. Что такое грудная клетки и черепная коробка
Череп человека является плотным и крепким каркасом, который защищает головной мозг от травм и повреждений. Также он является основой для лицевых мускул, благодаря которым человек способен жевать, говорить и выражать эмоции. Он состоит из 23 костей: 8 парных элементов и 7 непарных.
Черепные кости делятся на два важных отдела:
- лицевой;
- мозговой.
Лицевой отдел состоит из следующих парных и непарных костей.
- носовой;
- небной;
- скуловой;
- слезной;
- верхней челюсти;
- нижней носовой раковины.
Непарные:
- решетчатая;
- подъязычная;
- сошник;
- нижняя челюсть.
Лицевой отдел играет очень важную роль в процессе жизнедеятельности, поскольку влияет на органы дыхания, пищеварения и чувств. Непарные кости имеют участки заполненные воздухом, соединяющиеся с носовой полостью. Благодаря воздушным участкам обеспечивается тепловая изоляция для органов чувств, но, несмотря на наличие таких участков, череп обладает особой прочностью и крепостью.

К воздушным участкам относятся:
- решетчатая;
- лобная;
- височная;
- верхняя челюсть;
- клиновидная.
Важную роль выполняет подъязычная дугообразная кость, локализующаяся между челюстью и гортанью и соединяющаяся при помощи связок и мышц с костями черепа.
Данный элемент формирует парные рога и тело, от которых тянутся отростки височных костей. Верхние кости черепа являются плоскими и состоят из специальных пластин с костным веществом. Этих пластины заполненны ячейками, внутри которых находятся кровеносные сосуды и костный мозг. Некоторые кости черепа повторяют форму головного мозга, их неровности соответствуют его извилинам и бороздам.
Мозговой отдел
Мозговой отдел также состоит из парных и не парных коснее.
- теменная;
- височная.
Непарные:
- лобная;
- затылочная;
- клиновидная.
Данный отдел локализуется над лицевым отделом. Он также имеет воздухоносную лобную кость, которая состоит из носовой части и двух чешуй. Лобная кость образует лобные бугры и лоб, формирующие глазницы, височные ямки, полости носа. Теменная кость образует своды черепа и теменной бугор. Затылочная кость формирует свод черепа и органы слуха. Все кости черепа связаны между собой специальными соединениями — «швами».
Особенности формирования черепа
Формирование черепа имеет возрастные особенности. Основную роль в его образовании играет головной мозг, органы чувств и жевательные мышцы. По мере взросления его строение меняется. Так, у новорожденного кости черепа полностью состоят из соединительной ткани. У грудничков образуется роднички, которые со временем прикрываются соединительными пластинами. Череп младенца мягкий и эластичный, его форма способна видоизменяться. Это обуславливает способность плода проходить сквозь родовые ходы, без каких — либо травмирующих факторов.

В двухлетнем возрасте у ребенка происходит замена соединительной ткани костной. В это период у ребенка закрываются роднички. Поэтому строение черепа у ребенка, подростка и взрослого человека сильно различается. Например, у ребенка до семи лет происходит энергичный рост черепа. С одного года до трех лет формируется задняя часть черепа. До трех лет появляются молочные зубы, образуются основание черепа и его лицевая часть, а также развиваются жевательные функции. Затем он приобретает определенную форму и длину, которая уже соответствует длине черепа взрослого человека. С семилетнего возраста примерно до подросткового — его рост замедляется.
С подросткового возраста до зрелого активно растут и развиваются лицевой и лобный отдел головного мозга. В этот период происходит бурного половое развитие ребенка, которое сказывается и на форме черепа. Так, у парней череп вытягивается, становится массивней и рельефней, а у девочек он округлый и сглаженный. В пожилом возрасте череп также видоизменяется. Поскольку кости меняют свою структуру, зубы выпадают, жевательная функция и мышцы уменьшаются. Череп теряет эластичность и прочность, а также теряет массивность.
Функции черепа
Этот сложный костный орган выполняет несколько важных функций:
- является костным каркасом для головного мозга;
- костные образования защищают ячейки глазниц и носовых ходов;
- соединяет мышцы шеи, мимические и жевательные мышцы;
- воздухоносные участки участвуют в образовании звуков и речи;
- участвуют в размельчении пищи, а значит, в пищеварительной системе.
Травмы черепа
Травмы такого рода, как правило, имеют очень серьезные последствия. К основным травмам относятся:
- Перелом свода (открытый и закрытый). В этом случае повреждается внутренняя костная пластина. Костные отломки, вдавливаясь в мозг, могут повредить его оболочку и мозговое вещество. При разрыве сосудов оболочки формируются гематомы. При закрытом переломе гематома расплывчатая, не имеет четких границ. В этом случае очаговые симптомы не наблюдаются.
- Перелом основания. Характеризуется трещинами, которые распространяются на глазницы и кости носа.
- Черепно — мозговая травма (с сотрясением мозга). Механическое повреждение черепа и внутричерепных образований (мозговых оболочек, нервов, сосудов).

По характеру переломов выделяют следующие виды:
- Линейные переломы. Такие переломы напоминают тонкую линию. Не наблюдается смещения костных обломков.
- Вдавленные переломы. Происходят при сдавливании в коробку черепа. В результате наблюдается вдавливание обломков в коробку черепа, что может повредить мозговую оболочку, сосуды, нервы и вещество, вызвать размозжение мозга и гематомы.
- Оскольчатые переломы. В этом случае образуется несколько костных осколков. Они могут повредить мозг и мозговую оболочку.
Причины развития травм
Чаще всего причины переломов и ушибов возникают по следующим причинам:
- падение с высоты;
- сильные удары по голове массивным тяжелым предметом;
- автомобильные аварии.
Такого рода травмы получают молодые люди или люди среднего возраста, а также лица, склонные к бытовым ссорам, дракам и любители алкогольных напитков. При занятиях спортом на профессиональном уровне наблюдаются травмы при неудачных падениях. Транспорно — дорожные происшествия при вождении автомобиля или мотоцикла очень часто заканчиваются черепными травмами.
Переломы могут случиться у детей, к тому же это достаточно частое явление. У детей травмы происходят по причине падения, ударов по голове. Поскольку организм ребенка слабее, то и последствия могут быть намного серьезнее.
Симптомы
Чаще всего наблюдаются линейные неосложненые переломы, которые сопровождаются гематомами в местах, где локализуется сосцевидный отросток. Происходит кровоизлияние в среднее ухо, а через придаточные носовые пазухи и уши вытекает спинномозговая жидкость. При переломе височной кости наблюдается повреждение лицевого нерва и разрушение слуховых косточек.

Тяжелой травмой является перелом лобной кости, который сопровождается сотрясением мозга или ушибом. Такие травмы возникаю после сильного удара. В результате возникают сильные головные боли, тошнота, рвота, головокружение, потеря сознания, нарушение зрения. Также могут наблюдаться кровотечение из ушей, припухлость лба и лица, что свидетельствует о скопление воздуха под кожей данных участков. При переломе лобной кости требуется срочное лечение, поскольку это очень серьезная травма.
Конечно, признаки зависят от тяжести травмы и вида повреждения мозговых структур. Могут наблюдаться самые разные нарушения сознания, включительно его потеря и кома. Повреждение нервов и мозга приводят к параличам, парезам, нарушению чувствительности и мозговому отеку, который проявляется следующими симптомами: распирающими головными болями, нарушением сознания, рвота и тошнота.
При сдавливании мозгового ствола наблюдается нарушение нарушением дыхания и кровообращения и угнетения реакции зрачка.
Следует помнить, чем тяжелее травма, тем сильнее выражено нарушение сознания. При развитии внутренней гематомы могут наблюдаться периоды потери сознания и просветления.
Переломы черепа у ребенка происходят совсем не так как у взрослого. Часто бывает так, что ребенок после травмы чувствует себя удовлетворительно, к тому же не наблюдаются никакие симптомы. Поскольку лобная часть развивается у него до подросткового возраста, то именно в этот период могут наблюдаться последствия перенесенных ранее травм.
Диагностика
Черепные переломы определяются на основании клинической картины. Оценивается общее состояние больного, проводится неврологическая диагностика зрачков. Но для постановки диагноза одной клинической картины все — таки мало, поэтому проводят инструментальную диагностику рентген, компьютерный томограф (КТ) и магнитно — резонансную томографию (МРТ).
Лечение
Прежде всего при травмах головы необходимо оказать первую помощь. Пациента следует уложить в горизонтальное положение. Причем, если он в сознании, то уложить его надо на спину, если без сознания, то на бок. Голову поворачивают в сторону, чтобы потерпевший при рвоте, которая может возникнуть, не захлебнулся собственными рвотными массами. Под голову подкладывают валик, сооруженный из подручных средств. В качестве валика могут выступать подушки, одеяла, полотенца, элементы одежды. Если наблюдается кровавая рана, то на нее накладывают давящую повязку, а к месту травмы прикладывают лед. Необходимо проверить проходимость и дыхательных путей и предотвратить западение языка.
Лечение в медицинском учреждении оказывается консервативным путем. Пострадавшим показан постельный режим. В некоторых случаях появляется необходимость в хирургическом лечении. При травме основания черепа накладывают люмбальный дренаж. Длительность лечения зависит от степени тяжести травмы.
Последствия травм
Повреждение костей черепа — это всегда сложные травмы, которые не проходят без последствий. В некоторых случаях в спинномозговую жидкость может проникнуть бактерии, что приведет к воспалению мозговых оболочек. Если туда проникнет воздух, то возникнет пневмоцефалия. Другими словами, могут появиться травмы и осложнения несовместимые с жизнью.
Перелом свода черепа
Переломы бывают следующего типа:
- открытый;
- закрытый;
- фрагментарный;
- сквозной;
- со смещением;
- вдавленный.
Как правило, такие переломы развиваются вследствие бытовых и уличных драк, в результате травм на производстве, транспортно- дорожных происшествий, после сильного падения или удара тяжелым предметом по голове.

Все вышеназванные переломы делятся на:
- прямые;
- непрямые.
Прямые характеризуются повреждением кости с образованием прогибов разной степени внутрь.
Непрямые — распространяются по всему черепу и образуют прогибы внутрь.
Основные признаки:
- формирование гематом;
- появление открытой раны;
- прогибание черепа;
- потеря сознания;
- кома;
- нарушение дыхательной функции;
- паралич;
- поражение нервных сосудов;
- Ретроградная амнезия.
Потерпевший может находиться в частичном или в полном сознании. При частичном сознании он все понимает, но может не вспомнить события, предшествующие травме. Такое состояние называется ретроградная амнезия. Также пациент может впасть в коматозное состояние или ступор. В очень тяжелых случаях наблюдаются тяжелые нарушения рассудка и умственной деятельности, снижение пульса и замедление пульса (брадикардия).
Часто при внутричерепных повреждениях наблюдаются гематомы. Для таких больных характерны смены осознанного и бессознательного состояния. Причем пострадавший может находиться в таком состоянии часами, днями или неделями.
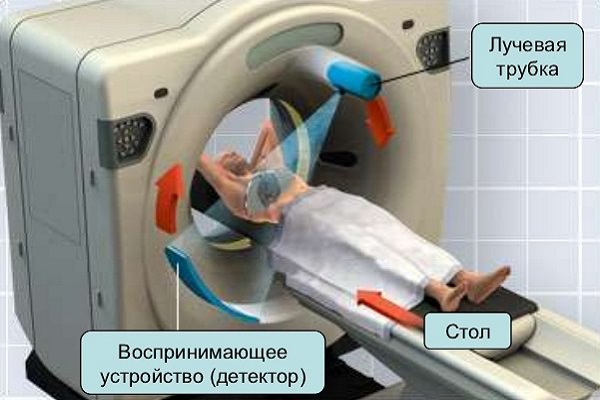
Ели при осмотре пациента наблюдаются вдавливания, трещины отрытые раны, то можно диагностировать данный вид повреждения. При отсутствии внешних признаков, то для адекватной диагностики используют:
- рентген;
- компьютерный томограф (КТ);
- магнитно — резонансного томографа (МРТ).
Тщательное исследование необходимо в случае развития у пациента коматозного состояния, а также при сильных расстройствах мозгового кровоснабжения. В этом случае человек, то пребывает в сознании, то теряет его. Проводится исследование зрачков, их ширина и расстояние, а также устанавливается их реакция на свет. Проверяется, не изменился ли прикус зубов, положение языка и активность мышц конечностей. Необходим контроль пульса, дыхания и артериального давления.
Потеря сознания в некоторых случаях является следствием травматического шока, который вызван множественными переломами и обильной потерей крови. В этом случае пострадавший нуждается в срочной госпитализации.
Переломы основания черепа
Это очень серьезное повреждение одной или нескольких костей, которые возникают в результате автомобильных аварий, ударов по лицу в области нижней челюсти или носа. Оно относится к открытым травмам.
Симптомы:
- отек мозга;
- распирающие головные боли;
- рвота;
- кровоизлияние в виде очков вокруг глаз;
- разный размер зрачков и отсутствие реакции с их стороны;
- сдавливания ствола мозга, в результате чего наблюдаются кровообращения;
- нарушение дыхания;
- выделение из носа и ушей спинномозговой жидкости, мешанной с кровью;
- нарушение сердечного ритма;
- спутанность сознания;
- непроизвольное мочеиспускание;
- возбуждение либо ступор.
Симптомы зависит от тяжести травмы и повреждения мозга. Потеря сознания может быть как кратковременным обмороком, так и длительной комы. Могут наблюдаться периоды просветления, которым предшествует потеря сознания (однако это не говорит о незначительности травмы, это является характерным симптомом этого повреждения).

Выживаемость после перелома свода зависит от быстрого и правильного оказания первой помощи. Поскольку при таких повреждениях наблюдаются обильные кровотечения, то смертельный исход может наступить сразу же или же стать причиной длительной комы. В данном случае прогноз крайне неблагоприятный. В этом случае возникает вероятность пожизненной инвалидности и серьезного нарушения умственной активности.
Прогноз благоприятный при переломах без смещения, трещинах, которые не нуждаются в оперативном лечении. Смертность составляет в 55% случаях.
Черепно — мозговая травма
- легкая (сотрясение мозга, легкие ушибы);
- средняя (ушибы средней тяжести);
- тяжелая (острые сдавливания, тяжелые ушибы)
Виды повреждений:
- ушибы мозга;
- сдавливание мозга;
- диффузные повреждения мозга;
- сдавливание головы.
По характеру:
- закрытые;
- открытые.
По типу травмирующего действия:
- изолированные (отдельные);
- сочетанные (сочетаются с повреждениями других органов);
- комбинированные (сочетание травмирующего фактора, например, механическое и термическое воздействие).

Закрытые повреждения не сопровождаются нарушением целостности кожных покровов головы. Внутричерепная полость остается в замкнутом состоянии. Открытые — характеризуются повреждение кожного покрова головы. При них возрастает вероятность асептического заражения. Очень часто наблюдается развитие оболочек мозга в результате микробного заражения.
Симптомы:
- потеря и помутнение сознания;
- головная боль;
- тошнота;
- звон в ушах;
- головные боли;
- головокружение;
- кровотечение из ушей и носа;
- амнезия;
- бредовые состояния;
- галлюцинации.
Сотрясение головного мозга
Чаще всего возникает в результате удара тяжелым предметом или в случае падения с высоты. При сотрясении мозга происходит мгновенная потеря сообщения между клетками и отделами головного мозга. При этом целостность мозговой ткани не нарушается.

Симптомы:
- потеря сознания;
- головная боль;
- тошнота;
- рвота;
- потливость;
- слабость;
- недомогание.
Сразу же после травмы может появиться ретроградная амнезия. Симптомы не имеют длительной продолжительности и полностью проходят через две недели.
Ушиб головного мозга
- тяжелый;
- средний;
- легкий.
При ушибе происходит любое повреждение мозга, однако, местного характера. Могут наблюдаться как отек мозга и мелкие кровоизлияния, так и размозжение, и разрыв мозговой ткани. Ушиб может возникнуть при повреждении мозга отломками костей при переломах.
Как я уже говорил в своем предварительном обзоре, анатомы различают мозговую и лицевую части черепной коробки. То, что располагается ниже линии, проходящей через брови, основание носа и отверстия ушных раковин, принадлежит лицевой части черепной коробки. Ядро лицевой части черепной коробки образуют верхняя и нижняя челюсти. С обеих сторон в виде ушек прилегают скуловые дуги; в середине возвышается костное основание носа, которое увеличивается носовым хрящом. Костное основание носа и носовой хрящ определяют характерную форму носа. На границе между мозговой и лицевой частями черепной коробки располагаются пазухи для глаз. Несколько глубже с обеих сторон находятся внешние слуховые каналы. Сама по себе ушная раковина состоит из одного только хряща. Таким образом вкратце можно охарактеризовать строение черепной коробки. Мозг отвечает за все духовные процессы, работа челюстей обеспечивает удовлетворение сильнейшей животной потребности, утоляет голод. Да здравствует дух, да здравствует материя!
Если сравнить череп орангутанга (рис. 9) с человеческим черепом и проследить развитие современных людей от их предков (рис. 10), то можно видеть, что при развитии от животных к пра-людям и от пра-людей к людям современным (рис. 11) мозговая часть черепной коробки все увеличивается, тогда как челюсти неуклонно сокращаются, занимая в черепе современного культурного человека достаточно скромное место.
Рис. 9. Череп взрослой мужской особи

Рис. 10. Череп пра-человека (череп мужчины орангутанга (по «Антропологии» Мартина). «Ла Ферраси», музей г. Бойла).
Современный культурный человек в силу своего более интеллектуального развития не нуждается больше в огромных челюстях для разжевывания пищи. Поэтому для культурного человека характерно значительное развитие мозговой части черепной коробки и слабо развитые челюсти. Для пра-человека, находящегося на стадии развития дикаря, все наоборот: небольшая мозговая часть черепной коробки и большие челюсти с мощными зубами.
Выраженность мозговой части черепной коробки и незначительное развитие челюстей говорит о высоком развитии мозга, тогда как мощные челюсти и небольшая мозговая часть черепной коробки о застывании в «диком» состоянии. Если мы находим эти признаки у всех или почти всех членов какой-либо расы, то мы получаем существенные физиогномические основания для оценки этой расы. Но нужно быть очень осторожным при обнаружении этих признаков у отдельного индивидуума. Чем больше мозговая часть черепной коробки, тем больше мозг. Это очевидно. Мы знаем, далее, что мозг европейца больше, чем у представителей низших рас. Внутри одной и той же расы мы находим, что представители интеллектуального труда обладают более развитой мозговой частью черепной коробки и, соответственно, большей массой мозга, чем представители физического труда. Матигла нашел у поденных рабочих средний вес головного мозга около 1410 грамм, у лиц, занятых физическим трудом, - 1450 грамм, и у высших служащих, врачей и т. и. - около 1500 грамм (цитирую по Мартину). Эти наблюдения говорят, казалось бы, о том, что с большим объемом мозговой части черепной коробки и с большим объемом мозга автоматически связана и духовность, интеллигентность человека. Но все не так просто. Однако можно было бы думать, что вследствие интенсивной интеллектуальной работы наступает гипертрофия о тдельных частей мозга, как это происходит при постоянной работе какой-либо мышцы, и этот рост мозга влияет и на черепные кости. Кости черепа в первые двадцать лет жизни гораздо более пластичны, чем обычно предполагают.
Насколько велика пластичность детского черепа, часто убеждаются ортопеды. Когда стерно-кляйдо-мастоидеус укорочена и вследствие этого формируется кривошея, то сильное растяжение мышцы тормозит развитие всей больной половины лица, в то время как здоровая сторона развивается нормально. Возникает выраженная асимметрия лица. Средняя линия проходит не прямо, но по дуге, выпуклость которой направлена в сторону здоровой половины лица. Если укороченную стерно-кляйдо-мастоидеус вовремя перерезать и, таким образом, удлинить, то давление на черепные кости больной половины в течение трех-четырех лет прекращается и болезненная асимметрия лица исчезает. Кривошея является, как правило, врожденной. Иногда бывает так, что кривошея развивается в возрасте 12–13 лет. Тогда, несмотря на поздний возраст, развивается лицевая асимметрия. Все это свидетельствует о большой пластичности костей черепа в детском возрасте (рис. 12 и 13).

Рис. 11.Череп взрослого европейца(по «Антропологии» Мартина).
На предположении о пластичности крышки черепной коробки Галль построил свою физиогномику. Он полагал, что отдельные душевные функции локализованы в совершенно определенных участках головного мозга, и при интенсивном развитии, например, полового влечения, любви к детям, понимания музыки и т. д. соответствующие участки мозга оказываются гипертрофированы и крышка черепа на этом месте выпячивается.
Поэтому путем ощупывания крышки черепа можно - согласно учению Галля - разгадать душевный склад и характер человека. Врачу, знакомому с современными представлениями о топографии мозговых центров, достаточно беглого взгляда на «шахматную доску» Галля, чтобы понять, что его учение неприемлемо. Непонятно даже, как в свое время это учение могло привлечь к себе всеобщее внимание. Долгое время этим занятиям посвятил себя даже сам Гёте. Но наибольшее влияние учение Галля оказало на искусство своего времени. Чтобы констатировать у известных людей все центры Галля, реальной величины их лбов, как правило, не хватало, так что художникам приходилось увеличивать им лбы. Классическим примером может служить бюст Гёте работы Давида (рис. 16). Сравнение бюста Гёте работы Давида с изготовленной Шадо в 1816 г. посмертной гипсовой маской Гёте (рис. 17) показывает, какое отрицательное влияние на искусство имела теория Галля. В то же время было бы неверным отказывать теории Галля во всяком положительном смысле. Идея, что определенные душевные функции представлены топологически определенными центрами коры головного мозга, была для своего времени новой.
То, что определенные центры коры головного мозга могут быть развиты сильнее других, и сегодня представляется вполне вероятным. Но то, что при этом соответствующие им участки крышки черепа выпячиваются, кажется сомнительным.

Рис. 12. Кривошея. Перед операцией. Сильная асимметрия лица.

Рис. 13. 1 год после операции. Асимметрия по большей части редуцировалась.


Френологические органы по Галлю:
1. Половое влечение. 2. Любовь к детям. 3. Стремление к единству. 4. Потребность в привязанности. 5. Стремление к борьбе. 6. Стремление к разрушению. 7. Стремление к утаиванию. 8. Стремление к достижению. 9. Стремление к созиданию. 10. Ощущение себя. 11. Потребность в одобрении. 12. Осторожность. 13. Доброжелательство. 14. Религиозность. 15. Устойчивость. 16. Совестливость. 17. Надежда. 18. Чувство чудесного. 19. Чувство красоты. 20. Юмор. 21. Стремление к подражанию. 22. Чувство предметности. 23. Образность. 24. Чувство пространства или формы. 25. Чувство тяжести. 26. Ощущение цвета. 27. Чувство места. 28. Понимание числа. 29. Чувство порядка. 30. Ощущение факта. 31. Потребность питаться. 32. Ощущение звука. 33. Чувство слова. 34. Способность сравнения. 35. Способность к выводу.

Рис. 16. Бюст Гёте работы Давида. 1829

Рис. 17. Посмертная гипсовая маска Гёте. Шадо, 1816
Ретциус в Стокгольме и Мёбиус полагали, что они обнаружили выпячивание на черепах у музыкантов, Кёнига, Бетховена и Брамса на том месте, которое, согласно Галю, соответствует т. н. «музыкальному органу». Сегодня можно считать вероятным, что головной мозг является реальной формообразующей силой по отношению к черепу (Е. Landau, «Anatomie des Grosshirns», Yerlag von E. Bircher, 1923, S1-11). На внутренней стороне черепа определенные части головного мозга проявляются очень четко; Impressiones digitatae передних и средних черепных ямок точно соответствуют прилегающим извилинам передних отделов лобных и височных долей (Hugo Spatz и G. Stroescu, «Nervenarzt», 1934, S 432–434). На внешней же стороне черепа Ландау лишь на незначительном количестве участков нашел выпячивания, которые действительно соответствовали изгибам мозговых извилин, но эти участки располагаются на черепных ямках и обнаружить их путем пальпации практически невозможно. Поэтому делать какие-либо выводы на основе внешней пальпации о развитии головного мозга вряд ли возможно. Я должен предпослать эти соображения обсуждению вопроса о «лбах мыслителей». Особенно хочу здесь поблагодарить за сообщение новейших данных в этой области профессора Гуго Шпатца.
Головы (картинка 4-7). Подразделяется на мозговой и лицевой (висцеральный) череп. В мозговом черепе имеется полость, внутри которой находится головной мозг.
Лицевой череп представляет собой остов лица, начальных отделов пищеварительной трубки и дыхательных путей. Оба отдела черепа состоят из отдельных костей, соединенных между собой неподвижно, за исключением нижней челюсти, соединенной посредством сустава подвижно с височными костями.
К мозговому черепу относятся лобная, две теменные, затылочная, клиновидная, две височные и частично решетчатая кости. В нем выделяют крышу, или свод, и основание черепа. В составе свода - плоские кости (теменные и лобная и чешуи затылочной и височных костей) с наружной и внутренней пластинками компактного вещества, между которыми находится губчатое костное вещество (диплоэ). Кости крыши черепа соединены швами. В нижней части мозгового черепа - основании черепа - находится большое (затылочное) отверстие, соединяющее полость черепа с позвоночным каналом, и отверстия для прохождения сосудов и нервов. Боковыми частями основания черепа служат пирамиды височных костей, содержащие соответствующие отделы органа и равновесия. Различают наружную и внутреннюю поверхности основания черепа. Внутренняя поверхность делится на переднюю, среднюю и заднюю черепные ямы, в которых располагаются различные отделы головного мозга. Центральную часть средней черепной ямы занимает турецкое седло, в котором лежит гипофиз (см.). На наружной поверхности основания черепа по сторонам от большого затылочного отверстия находятся два мыщелка затылочной кости, участвующие в образовании атлантозатылочного сустава.
Лицевой череп составляет передне-нижний отдел черепа. Большую часть его образуют верхняя и нижняя (см.). Верхняя челюсть является парной костью, внутри которой находится воздухоносная верхнечелюстная (гайморова) пазуха. Нижняя челюсть соединена с височными костями посредством височно-нижнечелюстных суставов. К лицевому черепу также относятся скуловые, носовые, слезные, небные кости, нижние носовые раковины, сошник и частично решетчатая кость. Они образуют стенки глазниц (см.), носовой полости (см. Нос) и твердое (см.). В носовую полость открываются воздухоносные пазухи клиновидной, лобной, верхнечелюстных костей и ячейки решетчатой кости (см. ). На боковой поверхности черепа находятся височная, подвисочная и крыло-небная ямки; последняя сообщается с полостью черепа, глазницей, носовой и ротовой полостями.

Череп человека. Рис. 4. Вид спереди. Рис. 5. Вид сбоку. Рис. 6. Внутренняя поверхность основания черепа. Рис. 7. Наружная поверхность основания черепа: 1 - лобная кость (os frontale); 2 - теменная кость (os parietale); 3 - клиновидная кость (os sphenoidale); 4 - слезная кость (os lacrimale); 5 - скуловая кость (os zygomaticum); 6 - верхняя челюсть (maxilla); 7 - нижняя челюсть (mandibula); 8 - сошник (vomer); 9 - нижняя носовая раковина (concha nasalis inf.); 10 - решетчатая кость (os ethmoidale); 11 - носовая кость (os nasale); 12 - височная кость (os temporale); 13 - затылочная кость (os occipitale); 14 - небная кость (os palatinum).
К моменту рождения процесс окостенения черепа еще не заканчивается, и у новорожденных в местах соединения костей крыши черепа сохраняются участки - роднички. Лицевой череп по сравнению с мозговым развит меньше, чем у взрослого. Старческий череп характеризуется частичной редукцией лицевого черепа в связи с выпадением зубов; кости его более тонки и хрупки, в области мозгового черепа нередко наблюдается зарастание швов. Женский череп несколько меньше по объему, бугры и шероховатости на нем выражены слабее, чем на мужском. Даже у лиц одного возраста и пола череп варьирует по форме, величине и соотношению мозгового и лицевого отделов. Выделяют долихоцефалические (длинноголовые), мезоцефалические (среднеголовые) и брахицефалические (короткоголовые) черепа в зависимости от соотношения длины и ширины черепа (длиннотно-широтный индекс в антропометрии).
Череп (cranium) - костный скелет головы. Череп (цветн. таблица) условно подразделяют на мозговой и лицевой отделы, которые состоят из костей, соединенных между собой неподвижно при помощи швов и синхондрозов, за исключением нижней челюсти, соединенной при помощи сустава подвижно.
Одним из основных отличий черепа ребенка от черепа взрослого является соотношение между величиной мозгового и лицевого отделов: в детском возрасте лицевой череп значительно меньше, чем у взрослого, с возрастом лицевая часть черепа увеличивается преимущественно в высоту. Особенностью черепа новорожденного являются участки перепончатого строения, получившие название родничков; наиболее крупный из них передний, или лобный, зарастает к 2 годам жизни ребенка. Женский череп несколько меньше мужского по размерам; кости тоньше и места прикрепления мышц менее выражены. В мозговом отделе различают крышу, основание и полость черепа, содержащую головной мозг. К костям мозгового отдела черепа относят следующие непарные кости - затылочную (os occipitale), лобную (os frontale), основную, или клиновидную , решетчатую (os ethmoidale); парные - теменную (os parietale) и височную (os temporale). К костям лицевого отдела относят: непарные кости - нижнюю челюсть (mandibula) сошник (vomer), подъязычную кость (os hyoideum) и парные - верхнечелюстную (maxilla), небную (os palatinum), скуловую (os zygomaticum), нижнюю носовую раковину (concha nasalis inf.), слезную (os lacrimale) и носовую (os nasale). Крыша черепа снаружи гладкая, ее внутренняя поверхность имеет ряд борозд - след прилегающих сосудов и венозных пазух твердой мозговой оболочки.
Внутреннее основание черепа разделяется на переднюю, среднюю и заднюю черепные ямы. Границей между передней и средней являются малые крылья (alae minores) клиновидной кости, между средней и задней - спинка турецкого седла (dorsum sellae) и верхний край каменистой части (margo superior partis petrosae) височной кости. Центральную часть передней ямы занимают продырявленная пластинка (lamina cribrosa) и петушиный гребень (crista galli) решетчатой кости. По обеим сторонам пластинки лежат глазничные части (partes orbitales) лобной кости, являющиеся крышей глазниц. Средняя черепная яма симметрично разделяется турецким седлом (sella turcica) на два углубления, дно каждого образуют большое крыло клиновидной кости (ala major), чешуя височной кости (squama temporalis) и передняя поверхность каменистой части (facies anterior partis petrosae). По сторонам тела клиновидной кости проходят борозды внутренних сонных артерий (sulcus caroticus). Кнаружи от борозд залегают три отверстия - остистое, овальное и круглое (foramen spinosum, foramen ovale, foramen rotundum). Между большим и малым крыльями образуется верхняя глазничная щель (fissura orbitalis sup.) и у корня малых крыльев - зрительный канал (canalis opticus), ведущий, как и щель, в полость глазницы. В центре дна задней ямы находится затылочное отверстие (foramen occipitale), у латерального края которого залегает канал подъязычного нерва (canalis п. hypoglossi), а кнаружи от него - яремное отверстие (foramen jugulare); кзади от последнего залегает борозда S-образной пазухи (sulcus sinus sigmoidei) - продолжение борозды поперечной пазухи. По сторонам от затылочного отверстия на наружной поверхности затылочной кости располагаются мыщелки (condyli occipitales), кнаружи от них выступают сосцевидные отростки (processus mastoidei), кпереди от последних - шиловидные отростки (processus styloidei). Между сосцевидным и шиловидным отростками находится шилососцевидное отверстие (foramen stylomastoideum), являющееся наружным отверстием канала лицевого нерва. Кзади от шиловидного отростка расположены яремное отверстие и яма (foramen et fossa jugulares), а кпереди от нее наружное отверстие сонного канала (canalis carotis). В области вершин каменистых частей расположены внутренние отверстия сонных каналов, кпереди от которых направлены книзу крыловидные отростки клиновидной кости (processus pterygoidei). Внутренние пластинки этих отростков ограничивают задние отверстия полости носа - хоаны.
Лицевой отдел черепа представляет собой костный остов начальных отделов пищеварительной и дыхательной систем. Кроме того, в нем залегают периферические отделы зрительного, обонятельного и вкусового анализаторов. Из костей лицевого отдела черепа наиболее крупными являются верхнечелюстные кости и нижняя челюсть. Первые принимают участие в образовании глазниц (orbitae), носовой полости (cavum nasi) и вместе с нижней челюстью - ротовой полости (cavum oris). В теле верхнечелюстной кости находится верхнечелюстная (гайморова) пазуха (sinus maxillaris), сообщающаяся со средним носовым ходом. Носовые кости и носовые вырезки верхнечелюстных костей (incisurae nasales) ограничивают грушевидное отверстие (apertura piriformis), ведущее в полость носа; небные отростки (processus palatini) вместе с горизонтальными пластинками (laminae horizontals) небных костей образуют твердое небо (palatum durum, osseum). Альвеолярные отростки (processus alveolares) верхней и нижней челюстей содержат зубные ячейки (alveolae dentales). В старческом возрасте в связи с выпадением зубов происходит сглаживание альвеолярных отростков, что ведет к некоторому уменьшению размеров лицевого отдела черепа.
Череп
I
Че́реп (cranium)
скелет головы, состоящий из мозгового и лицевого (висцерального) отделов. В мозговом отделе выделяют крышу, или , и основание черепа. Мозговой образует вместилища для головного мозга, органов обоняния, зрения, равновесия и слуха. Лицевой отдел представляет костную основу для начальниц части пищеварительной и дыхательной систем ( и полость носа). Ч. определяет общую форму головы и лица. Анатомия.
Мозговой отдел Ч. составляют непарные (затылочная, клиновидная и лобная) и парные (височная и теменная, рис. 1, 2
). Частично в него входит решетчатая . Топографически к мозговому отделу относятся слуховые косточки (см. Среднее ухо).
Лицевому отделу принадлежат парные кости (верхняя челюсть, нижняя носовая раковина, носовая, слезная, небная, скуловая кости) и непарные (часть решетчатой кости, нижняя челюсть и подъязычная кость). Кости Ч. имеют разнообразную, чаще неправильную форму. Некоторые из них содержат воздухоносные полости и относятся к пневматическим костям (лобная, клиновидная, решетчатая, височная и верхняя челюсть). Почти все кости Ч. образуют между собой непрерывные, практически неподвижные соединения. Основным видом соединений являются швы черепа. образуют только нижняя челюсть с височной костью и слуховые косточки между собой. Основание Ч. пронизано отверстиями и каналами, через которые проходят Черепные нервы
и кровеносные сосуды. Наружное основание Ч. в переднем отделе образовано костным небом и альвеолярными отростками верхних челюстей (рис. 3
). В среднем отделе наружного основания прикрепляется , а его переднелатеральная часть входит в состав подвисочной ямки. Последняя углубляется медиально в крыловидно-небную ямку. В среднем отделе наружного основания находятся шиловидный и сосцевидный отростки, располагается . К заднему отделу наружного основания прикрепляются затылочные . По бокам большого отверстия располагаются мыщелки, сочленяющиеся с I шейным позвонком (атлантом). Внутреннее основание Ч. разделяют на переднюю, среднюю и заднюю ямки (рис. 4
). Передняя черепная ямка образует крышу глазницы и часть верхней стенки полости носа; в ямке лежат лобные доли полушарий большого мозга В средней черепной ямке располагается , в котором лежит Гипофиз .
Латеральные, углубленные отделы ямки занимают височные доли мозговых полушарий. В задней черепной ямке располагаются продолговатый мозг, мозга и мозжечок; в центре ее находится большое отверстие, через которое полость Ч. сообщается с позвоночным каналом (см. Позвоночник); здесь продолговатый мозг переходит в . Кости лицевого отдела формируют глазницы, стенки носовой и ротовой полостей (см. Глазница ,
Нос,
Ротовая полость).
Большую часть лицевого отдела составляют Челюсти .
В средней его части находится , ведущая в полость носа (рис. 1
). В латеральной части лицевого отдела выступает скуловая кость, которая соединяется с отростком височной кости, образуя скуловую дугу. У новорожденного мозговой отдел Ч. преобладает лицевым. Поверхность костей Ч. гладкая, структура слабо дифференцирована Между костями свода имеются промежутки, заполненные соединительной тканью поэтому кости свода могут смешаться, что имеет важное значение при родах. В определенных местах эти промежутки расширяются, образуя так называемые роднички. Самый большой передний, или лобный, располагается между лобными и теменными костями; он закрывается костной тканью в конце первого или начале второго года жизни. В первые годы жизни мозговой отдел Ч. быстро увеличивается, а после 7 лет его замедляется и к 20 годам приостанавливается. лицевого отдела Ч. более равномерный и продолжительный. Швы черепа окончательно формируются к 20 годам, а в конце 3-го десятилетия жизни начинается их заращение (). В старческом возрасте все или большинство швов облитерируются, наблюдается костей, а в некоторых случаях развиваются гиперостозы. В лицевом отделе наиболее выражена альвеолярных отростков в связи с утратой зубов. Основными проекциями при рентгеновском исследовании Ч. - краниографии - являются боковая, прямая и аксиальная. Обзорные снимки производят в боковой и прямой пере дней проекциях. Боковой снимок дает картину всего черепа в . Видны контуры костей свода, швы, элементы внутреннего рельефа. В основании Ч. контурируются черепные ямки и турецкое седло. Лицевой отдел представлен суммарным изображением его анатомических образований. Прямой передний снимок позволяет получить раздельное изображение правой и левой половины черепа. В этой проекции выявляются глазницы, полость носа и , челюсти с альвеолярными отростками и расположенными в них зубами. Аномалии и пороки развития костей черепа
. Существуют аномалии Ч., не вызывающие патологических изменений головного мозга, и аномалии, сочетающиеся с пороками развития головного мозга и его дериватов или создающие условия для развития патологии ц.н.с. К первой группе относятся: непостоянные (вставочные, вормиевы) кости швов, кости родничков, островковые кости, непостоянные швы (метопический, внутритеменной, швы, разделяющие затылочную чешую, ложный), большие теменные отверстия, истончение теменной кости или теменное вдавление в виде локального отсутствия наружной костной пластинки, дырчатый Ч. и др. Как правило, эти аномалии клинически не проявляются, обнаруживаются случайно при рентгенологическом исследовании и не требуют лечения. Аномалии и пороки развития, выделяемые во вторую группу, могут быть связаны с нарушением развития головного мозга. В случае незакрытия переднего отдела нервной трубки в эмбриональном периоде и Ч. остаются открытыми с дорсальной стороны - краниосхиз. Это состояние сопровождается недоразвитием головного мозга вплоть до полного его отсутствия (), а также приводит к образованию грыж головного мозга. Относительно часто встречающийся Ч. - , являющийся следствием преждевременного синостозирования отдельных или всех швов Ч., если произошел в период внутриутробного развития. При краниостенозе наблюдаются различные изменения конфигурации Ч. (башенный, ладьевидный, клиновидный, скошенный и др.). К разновидностям краниостеноза относят черепно-лицевой дизостот, или Крузона, при котором краниостеноз сочетается с недоразвитием костей лица, коротким носом, имеющим форму крючка (« »), укорочением верхней челюсти (см. Дизостозы),
экзофтальмом, косоглазием, гипертелоризмом. Наследуется по аутосомно-доминантному типу. , или синдром, Апера характеризуется преждевременным синостозом венечного (реже ламбдовидного) шва, дисморфией лицевого Ч. ( , экзофтальм, плоские глазницы, арковидное небо с расщелинами), сочетающихся с синдактилией, карликовым ростом, отставанием в умственном развитии. Изменение размеров Ч. наблюдается при микроцефалии, характеризующейся уменьшением размеров мозгового Ч. и головного мозга при нормально развитом лицевом скелете. Различают истинную микроцефалию, имеющую наследственный и лучевую микроцефалию, являющуюся следствием воздействия ионизирующего излучения в период внутриутробного развития. Резкое увеличение размеров мозгового черепа при нормальном лицевом обычно указывает на гидроцефалию (Гидроцефалия).
Увеличение размеров Ч. возможно за счет избыточного развития вещества головного мозга без признаков гидроцефалии (мегалоцефалия, ). Врожденная головного мозга сочетается с местным утолщением склерозированных костей свода Ч., увеличением околоносовых пазух и деформацией соответствующих отделов желудочковой системы мозга. Аномалии лицевого Ч. чаще связаны с нарушением развития зубов, неба и челюстей, а также выражаются в его асимметрии, проявляющейся неодинаковым размером глазниц, лобных и верхнечелюстных пазух, косым расположением носа, искривлением его перегородки. В некоторых случаях выявляется межчелюстная, или резцовая, кость. Аномалии развития костей Ч. в сочетании с поражением других костей скелета характерны для ключично-черепного, челюстно-лицевого и челюстно-черепного дизостозов. Существует ряд редко встречающихся синдромов дисморфии черепа, лица, верхней и нижней челюстей, конечностей в сочетании с поражением головного мозга и других органов (например, синдромы Баллера - Герольда, Меккеля, Фримена - Шелдона). При врожденном и приобретенном торможении или извращении остеобластического процесса и формирования костной ткани развивается деформация краниовертебральной области, нередко сочетающаяся со сдавлением продолговатого мозга, мозжечка и верхних отделов спинного мозга. Различают платибазию, базиллярную импрессию и конвексобазию (см. Краниовертебральные аномалии).
Лечение аномалий и пороков развития Ч. заключается в оперативном устранении дефектов костей Ч., приводящих к нарушению функций ц.н.с. или других жизненно важных функций, а также к декомпрессии сдавленных отделов ц.н.с. При деформации лицевого Ч. оперативное в ряде случаев направлено на устранение косметических дефектов. Заболевания.
Острый воспалительный процесс в костях Ч. может протекать в виде Периостит а,
Остеомиелита и воспаления вен костей свода (тромбофлебита). Периостит чаще всего является следствием , реже он развивается в результате распространения на кости Ч. воспалительного процесса из мягких тканей, околоносовых пазух или при отите, мастоидите и др. Местно развивается картина Абсцесс а либо флегмоны (Флегмона).
Обычно наблюдается выраженный отек мягких тканей, однако не распространяющийся за границы прикрепления сухожильного шлема. Лечение комбинированное: ( с контрапертурами на уровне прикрепления сухожильного шлема) дополняют консервативными мероприятиями (назначение антибиотиков, сульфаниламидов, общеукрепляющих средств). благоприятный. Тромбофлебит диплоических вен костей Ч. возникает при нагноении мягких тканей Ч. или тромбозе синусов твердой мозговой оболочки с нагноением (см. Тромбоз сосудов головного мозга).
Клинически протекает с явлениями сепсиса, сочетающимися с симптомами поражения мозга. Лечение заключается в назначении антибиотиков и симптоматических средств. Прогноз серьезный. Туберкулез костей Ч. обычно развивается вторично (см. Туберкулез внелегочный (Туберкулёз внелёгочный),
туберкулез костей и суставов). Различают ограниченную (перфорирующую) и прогрессивно инфильтрирующую формы. В первом случае образуется безболезненная припухлость (чаще в лобной или теменной областях), которая постепенно увеличивается и размягчается, формируя холодный . Затем открывается с гнойным отделяемым. При прогрессивно инфильтрирующей форме размеры припухлости быстро увеличиваются. основан на клинико-рентгенологических данных с использованием гистологического и иммунобиологического методов исследования. Лечение специфическое, при формировании холодного абсцесса и свищей - оперативное. Сифилис костей Ч. встречается редко. Костные поражения наблюдаются во вторичном и третичном периодах заболевания. Во вторичном периоде возникают локальные периоститы. Основным элементом поражения кости в третичном периоде сифилиса является специфическая инфекционная гранулема - . Различают солитарные, субпериостальные, центральные (костномозговые) и множественные мелкие гуммы. Гуммозные поражения состоят из деструкции кости в сочетании с гиперостотическими, часто многослойными, наслоениями. Гуммозный разрушает наружную костную пластинку костей свода, образуя узорчатый рисунок на краниограммах. Субпериостальные гуммы выглядят как блюдцеобразные дефекты костей свода. Диагноз основан на клинико-рентгенологических данных и результатах серологических реакций. Лечение специфическое (см. Сифилис).
Опухоли
костей Ч. разделяют на первичные и вторичные (прорастающие или метастатические), характеризующиеся доброкачественным или злокачественным ростом. В эмбриональном развитии кости свода из первично перепончатого Ч. сразу переходят в костный Ч., а кости основания Ч. сначала превращаются в хрящевую, а затем в костную . Разное поэтапное костей свода и основания Ч. обусловливает различный характер опухолевых процессов в них. Опухоли костей свода черепа
. Среди первичных доброкачественных опухолей костей свода Ч. наиболее часто встречаются остеомы и гемангиомы. развивается из глубоких слоев периоста. Ее возникновение связано с нарушением эмбрионального развития и формирования кисти. При росте из наружной и внутренней пластинок коечного вещества образуется компактная , а из губчатого вещества - губчатая (спонгиозная) или смешанная форма остеомы. Возможно также развитие остеоид-остеомы. Остеомы, как правило бывают одиночными, реже - множественными. В костях Ч. преобладают компактные остеомы. Они характеризуются медленным ростом, клинически могут долго не проявляться, иногда их случайно обнаруживают при рентгенологическом исследовании (рис. 5
). При наличии клинической симптоматики лечение оперативное - удаление остеомы. Прогноз благоприятный. Гемангиома костей черепа встречается редко. Локализуется в губчатом веществе лобной и теменных (реже затылочных) костей. В костях свода Ч. обычно развивается капиллярная (пятнистая) , реже кавернозная или рацемозная форма. Клинически гемангиома часто протекает бессимптомно и выявляется случайно на рентгенограмме (рис. 6
). При этом целость костной пластинки, что важно для лучевого или хирургического лечения, уточняется по данным аксиальной компьютерной томографии (рис. 7
). Доброкачественные новообразования в мягких тканях головы могут вторично локально разрушать кости свода Ч. Дермоидные кисты (см. Дермоид) располагаются обычно у наружного и внутреннего угла глаза, в области сосце видного отростка, по ходу сагиттального и венечного шва и др. Они находятся под апоневрозом, что обусловливает развитие узур кости Ч., краевых дефектов блюдцеобразной формы с последующей полной деструкцией всех слоев кости. В редких случаях дермоидная развивается в диплоэ на рентгенограммах Ч. видна полость с ровными стенками. Холестеатома может располагаться в мягкихтканях головы, чаще всею под апоневрозом. При этом образуются обширные дефекты наружной костной пластинки и диплоэ с четкими фестончатыми краями и краевой полосой остеосклероза. , располагающаяся в диплоэ, рентгенологически идентична дермоиду или тератоме. Лечение оперативное. Прогноз благоприятный. Вторичные доброкачественные опухоли костей свода представлены менингиомами (арахноидэндотелиомами), врастающими из оболочки мозга в кости свода и основания черепа. прорастает кости по ходу каналов остеонов, образуя участки разрушения и утолщения костной ткани вследствие активной пролиферации остеобластов. Формирование такого местного гиперостоза происходит при оссальном (инфильтративном) или оссальноузловом типе роста менингиомы. Поверхность кости становится бугристой, равномерные расположены перпендикулярно к плоскости кости. локализуется в местах сращения твердой мозговой оболочки с костью (по сагиттальному шву, крыльям клиновидной кости и др.). В редких случаях преобладают явления разрушения опухолью кости и замещение ее массой опухоли. Клиническое течение менингиом длительное. В 7-10% происходит опухоли с изменением структуры кости и мягких тканей (рис. 8
). Лечение оперативное, нередко в комплексе с лучевым. Прогноз, в основном, благоприятный. К первичным злокачественным опухолям костей свода Ч. относят остеогенную саркому. Однако чаще встречается вторичная , развивающаяся из надкостницы, твердой оболочки головного мозга, апоневроза и околоносовых пазух. Саркомы развиваются в молодом возрасте, отличаются большими размерами и незначительной склонностью к распаду, быстро прорастают твердую мозговую оболочку и дают метастазы. На рентгенограмме имеет неровные очертания, с пограничным остеосклерозом; при прорастании опухоли за пределы коркового вещества появляется лучистый периостит в виде веерообразно расходящихся костных спикул (рис. 9
). Так как остеогенная саркома развивается из примитивной соединительной ткани, способной к образованию кости и опухолевого остеоида, то в рентгенологической картине сочетаются остеолитические и остеобластические процессы, что отчетливо видно на компьютерных томограммах (рис. 10
). Назначают и лучевую терапию, в ряде случаев показано оперативное лечение. Кости свода черепа поражаются при миеломной болезни (см. Парапротеинемические гемобластозы) в виде солитарного очага (плазмоцитомы), реже наблюдается диффузное . Одновременно могут выявляться патологические очаги в ребрах, костях таза, позвоночнике, трубчатых костях, грудине. Характерно нарушение белкового обмена в виде парапротеинемии: по увеличению количества глобулинов дифференцируют α-, β- и γ-плазмоцитомы. Иногда прорастает в прилежащие ткани (например, в твердую оболочку головного мозга). Основным клиническим симптомом являются боли в пораженных костях. Диагноз устанавливают на основании клинических и лабораторных данных, результатов исследования пунктата костного мозга и рентгенологической картины. Лечение заключается в назначении противоопухолевых средств и проведении лучевой терапии. Иногда показано оперативное вмешательство. Прогноз неблагоприятный. Метастазирование в кости свода черепа наблюдается при первичном раке легкого, молочной железы, щитовидной и паращитовидной желез, предстательной железы. Примерно в 20% случаев в кости Ч. метастазирует злокачественная Меланома слизистой оболочки рта и носоглотки, сетчатки и др. Очаги деструкции кости локализуются в губчатом веществе кости и имеют широкую зону склероза, которая отодвигается кнаружи по мере увеличения метастаза (рис. 11
). Метастазы аденокарциномы почки характеризуются локальной деструкцией кости с образованием узлов интра- и экстракраниально (рис. 12
). Множественные литические мелкоочаговые метастазы разной конфигурации в костях свода Ч., напоминающие множественные очаги при миеломной болезни, наблюдаются при злокачественной хромаффиноме надпочечников, средостения, печени (см. Хромаффинома).
Опухоли костей основания черепа
. В костях основания Ч. кроме описанных выше могут наблюдаться Фиброма ,
хондрома (см. Хрящ),
остеобластокластома (см. Кость),
хордома, юношеская , Цилиндрома.
Деструкцию костей основания Ч. вторично вызывают опухоли внутричерепных образований. Так, Аденома гипофиза ,
краниофарингиомы сопровождаются увеличением размеров турецкого седла, изменением его конфигурации, структуры и появлением петрификатов. Большинство опухолей дизонтогенетического характера (хордомы, хондромы и др.) сопровождаются формированием массивных коралловидных обызвествлений (рис. 13
) без локальной костной деструкции. При глиоме, менингиоме канала зрительного нерва, а также нейрофиброматозе расширяется на стороне поражения с умеренным склерозом или остеопорозом краев его отверстия. тройничного узла вызывает костную деструкцию медиальных отделов средней черепной ямки, верхнего края и верхушки пирамиды височной кости с расширением овального и (редко) круглого отверстий. Внутриорбитальные и параселлярные опухоли в ряде случаев приводят к расширению верхней глазничной щели. При невриномах слухового нерва увеличиваются размеры внутреннего слухового прохода и отмечается верхушки пирамиды височной кости. Обычно первичные и вторичные опухоли основания Ч. сопровождаются сходными клиническими проявлениями, поэтому в диагностике важное значение имеют результаты рентгенологического исследования и биопсии. Используются данные церебральной ангиографии, рентгеноконтрастного исследования ликворной системы, компьютерный томографии и ядерно-магнитно-резонансной томографии. Лечение опухолей костей основания Ч. - оперативное в сочетании с лучевой терапией. Прогноз всегда серьезен и зависит от вида, локализации опухоли и стадии процесса. Операции.
Оперативные вмешательства на Ч. производят при различных патологических процессах, развивающихся как в костях Ч., так и в его полости. Необходимым этапом подавляющего большинства оперативных вмешательств при различной внутричерепной патологии является . Ее подразделяют на резекционную, когда после операции в черепе образуется незакрытый костный , и костнопластическую с выкраиванием лоскутов мягких тканей и кости, которые после окончания операции укладывают на место (); в ряде случаев дефект кости закрывают аллопластическим материалом (чаще протакрилом) или консервированной гомокостью. При остеомиелите костей Ч. проводят широкую резекцию измененной кости, что обеспечивает прекращение гнойного процесса. При первичных опухолях костей Ч. показано максимально возможное их удаление в пределах видимо неизмененной костной ткани, которое при злокачественных и радиочувствительных доброкачественных опухолях дополняют лучевой терапией. В некоторых случаях, например при остеодистрофических костных процессах, сопровождающихся значительными разрастаниями костной ткани, оперативное вмешательство предпринимают с косметической целью, оно включает удаление патологических очагов и последующую костную пластику. При краниостенозе производят оперативные вмешательства на костях свода черепа, заключающиеся в их рассечении на отдельные фрагменты или резекции участков костей Ч., что обеспечивает обычно хорошую декомпрессию. К хирургическим вмешательствам на черепе условно относятся операции при черепно-мозговых грыжах, операции при гипертелоризме (см. Дизостозы); вмешательства на околоносовых пазухах носа; операции на челюстях и др. Библиогр.:
Анатомия человека, под ред. М.Р. Сапина, т. 1, с. 44, М., 1986; Ахмедов Б.П. Метастатические опухоли, М., 1984; Верещагин Н.В. и др. Компьютерная мозга, М., 1986; Волков М.В. Болезни костей у детей, М., 1985; Дмитриева B.C. и Орлов В.К. Врожденные передние и базальные черепно-мозговые , М., 1987; Дьяченко В.А. , М., 1954; Коновалов А.Н. и Корниенко В.Н. Компьютерная томография в нейрохирургической клинике, М., 1985; Копылов М.Б. Основы рентгенодиагностики заболеваний головного мозга, М., 1968; Лагунова И.Г. Клинико-рентгенологическая дисплазий скелета, М., 1989; Лазюк Г.И., Лурье И.В. и Черствой Е.Д. Наследственные синдромы множественных врожденных пороков развития, М., 1983; Ромоданов А.П., Станиславский В.Г. и Верхоглядова Т.П. Саркомы головного мозга, М., 1977; Самойлов В.И. опухолей головного мозга, Л., 1985; Соловко А.Ю. и Воронцов И.М. Гемангиомы, Киев, 1980; Сперанский В.С. Основы медицинской краниологии, М., 1988; Трапезников Н.Н. и др. костей, М., 1986. Рис. 11. Переднезадняя рентгенограмма черепа больного с метастазом рака паращитовидной железы в чешую лобной кости слева: имеется круглый очаг деструкции, окруженный широкой зоной остеосклероза. Рис. 1, 2. Череп человека (рис. 1 - вид спереди, рис. 2 - вид сбоку): 1 - лобная кость; 2 - теменная кость; 3 - клиновидная кость; 4 - слезная кость; 5 - скуловая кость; 6 - верхняя челюсть; 7 - нижняя челюсть; 8 - сошник; 9 - нижняя носовая раковина; 10, 12 - решетчатая кость; 11 - носовая кость; 13 - височная кость; 14 - затылочная кость. Рис. 13. Боковая рентгенограмма черепа больного с хордомой основания черепа без признаков гипертензии: обширный коралловидный петрификат на скате и ретросупраселлярно (указан стрелкой). Рис. 5а). Рентгенограмма черепа больного при компактной остеоме теменно-височной области: боковая рентгенограмма, на которой видно уплотнение костной ткани овальной формы, признаков гипертензии нет.


 петрификат на скате и ретросупраселлярно (указан стрелкой)">
петрификат на скате и ретросупраселлярно (указан стрелкой)">
 Рентгенограмма черепа больного при компактной остеоме теменно-височной области: боковая рентгенограмма, на которой видно уплотнение костной ткани овальной формы, признаков гипертензии нет">
Рентгенограмма черепа больного при компактной остеоме теменно-височной области: боковая рентгенограмма, на которой видно уплотнение костной ткани овальной формы, признаков гипертензии нет">


Грудная клетка - это "клетка" для таких важных органов, как сердце и легкие. В ней они находятся в безопасности. Вместо прутьев в этой клетке костяные ребра толщиной с палец. Своими задними концами ребра подвижно соединяются с позвонками. Впереди семь верхних ребер соединяются с плоской грудиной, три последующие - с предыдущими ребрами. Два последних ребра соединены только с позвоночником.
Грудная клетка участвует в дыхании. Во время вдоха она поднимается, а на выдохе - опускается.
Форма грудной клетки зависит от пола, возраста, телосложения и физического развития человека. У спортсменов она мощная, широкая и короткая. А у того, кто не занимается спортом слабая и узкая.
Черепная коробка
Головной мозг окружен черепом, как яйцо скорлупой. Череп - это не единая кость, он состоит из 29 костей, соединенных швами. Череп защищает головной мозг от воздействий внешней среды, как шлем рыцаря. Его полость вмещает также органы зрения, слуха, обоняния, вкуса, начальные отделы пищеварительной и дыхательной систем.
Каждый череп имеет индивидуальные особенности. Мужской череп (1450 см3) вместительнее, чем женский (1300 см3). Форма и размер черепа не влияют на умственные способности.

1 - лобная кость; 2 - теменная кость; 3 - глазные впадины; 4 - носовая кость; 5 - скуловая часть; 6 - верхняя челюсть; 7 - нижняя челюсть.
Чем отличаются черепа человека и животного?
В черепе выделяют лицевой и мозговой отделы. Вспомните, как выглядит голова какого-нибудь животного, например собаки. Лицевая ее часть преобладает над мозговой. У человека, наоборот, мозговая часть черепа развита лучше, чем у животных, а лицевая хуже. Такие отличия связаны с лучшим развитием у человека головного мозга и меньшей нагрузкой на жевательный аппарат.






