Sunt necesare măsuri complete de resuscitare. Măsuri de resuscitare
Terapie intensivă este tratamentul unui pacient în starea terminală, adică menținerea artificială a funcțiilor vitale ale corpului.
Resuscitarea este terapie intensivă atunci când respirația și circulația se opresc. Există 2 tipuri (etape) de resuscitare: de bază (se realizează de către orice persoană instruită în acest sens) și specializată (se realizează de către resuscitatori profesioniști folosind mijloace speciale).
Stări terminale
Acestea sunt 4 stări care se înlocuiesc succesiv, ajungând în final la moartea pacientului: stare preagonală, agonie, moarte clinică și moarte biologică.
1). Stare preagonală
Caracterizat de scădere bruscă Tensiunea arterială, deprimarea progresivă a conștienței, tahicardie și tahipnee, care sunt apoi înlocuite cu bradicardie și bradipnee.
2). Agonie
Se caracterizează prin „ultimul focar de activitate vitală”, în care reglarea funcțiilor vitale ale corpului trece de la centrii nervoși superiori la cei bulbari. Există o ușoară creștere a tensiunii arteriale și creșterea respirației, care devine natura patologica(Cheyne-Stokes, Kussmaul, Biot respirație).
3). Moarte clinică
Apare la câteva minute după agonie și se caracterizează prin oprirea respirației și a circulației. Cu toate acestea, procesele metabolice din organism dispar în câteva ore. Primele care încep să moară sunt celulele nervoase ale cortexului cerebral (CHC) al creierului (după 5-6 minute). În acest timp, modificările KBP sunt încă reversibile.
Semne de moarte clinică:
- Lipsa de conștiință.
- Absența pulsului în arterele centrale (de obicei se determină pulsul în arterele carotide).
- Lipsa de respirație.
- Dilatarea pupilei, reacția la lumină este slabă.
- Paloarea și apoi cianoza pielii.
După ce a fost stabilit un diagnostic de deces clinic, este necesar să se înceapă urgent resuscitarea cardiopulmonară de bază (RCP) și să se apeleze la resuscitatori specialiști.
Durata morţii clinice este influenţată de:
- Temperatura ambientală - cu cât este mai scăzută, cu atât decesul clinic durează mai mult.
- Natura morții - cu cât moartea clinică apare mai subită, cu atât poate dura mai mult.
- Boli însoțitoare.
4). Moartea biologică
Apare la câteva minute după cea clinică și este o afecțiune ireversibilă când revigorarea completă a organismului este imposibilă.
Semne de încredere moartea biologică:
- Petele cadaverice sunt pete violete în zonele subiacente ale corpului. Se formează la 2-3 ore după stopul cardiac și este cauzată de eliberarea sângelui din vase. În primele 12 ore, petele dispar temporar la apăsare, ulterior nu mai dispar.
- Rigor mortis - se dezvolta la 2-4 ore dupa stopul cardiac, atinge maxim dupa 24 de ore si dispare dupa 3-4 zile.
- Descompunerea cadavrelor.
- Uscarea și tulburarea corneei.
- Pupila „ca fante”.
Semne relative de moarte biologică:
- Absența semnificativă a respirației și a circulației sângelui mai mult de 25 de minute (dacă nu a fost efectuată resuscitarea).
- Dilatarea persistentă a pupilelor, lipsa reacției lor la lumină.
- Absența reflexului corneean.
Declarație de moarte biologică efectuat de un medic sau paramedic, ținând cont de prezența a cel puțin unuia dintre semnele de încredere și înainte de apariția lor - conform unui set de semne relative.
Conceptul de moarte cerebrală
În majoritatea țărilor, inclusiv în Rusia, moartea cerebrală este echivalentă legal cu moartea biologică.
Această afecțiune este posibilă cu unele boli ale creierului și după resuscitarea întârziată (când o persoană care se află în stare de moarte biologică este reînviată). În aceste cazuri, funcțiile părților superioare ale creierului se pierd ireversibil, iar activitatea cardiacă și respirația sunt susținute de echipamente sau medicamente speciale.
Criterii pentru moartea cerebrală:
- Lipsa de conștiință.
- Lipsa respiratiei spontane (este sustinuta doar cu ventilatie mecanica).
- Dispariția tuturor reflexelor.
- Atonia completă a mușchilor scheletici.
- Lipsa de termoreglare.
- Conform electroencefalografiei, există o absență completă a activității bioelectrice a creierului.
- Potrivit angiografiei, există o lipsă a fluxului sanguin în creier sau o scădere a nivelului său sub critic.
Pentru constatarea morții cerebrale este necesară o concluzie a consultării cu participarea unui neurolog, resuscitator, expert medico-legal și a unui reprezentant oficial al spitalului.
După ce este declarată moartea cerebrală, organele pot fi prelevate pentru transplant.
Resuscitare cardiopulmonară de bază
efectuate la locul unde pacientul este găsit de către oricare lucrător medical, iar în lipsa acestora - de către orice persoană instruită.
Principii de bază ale RCP propuse de Safar (ABCDE - Principiile Safar):
A - Căile respiratorii deschise - asigurarea permeabilității căilor respiratorii superioare (URT).
B - Respiratie - ventilatie artificiala.
C - Masaj cardiac - masaj indirect sau masaj direct al inimii.
D - Terapie medicamentoasă - terapie medicamentoasă.
E - Electroterapie - defibrilare cardiacă.
Ultimele 2 principii se aplica in stadiul resuscitarii specializate.
1). Asigurarea permeabilității căilor respiratorii superioare:
- Pacientul este așezat pe o suprafață tare orizontală.
- Dacă este necesar, goliți cavitatea bucală a pacientului: întoarceți capul în lateral și, cu degetele înfășurate într-o eșarfă, curățați gura de vărsături, mucus sau corpuri străine.
- Atunci fa Mișcare triplă Safar: îndreptați-vă capul, mișcați maxilarul inferior înainte și deschideți gura. Acest lucru împiedică retragerea limbii, ceea ce apare din cauza relaxării musculare.
2). Ventilatie artificiala
efectuate folosind metodele „gură la gură”, „gură la nas” și la copii - „gura la gură și nas”:
- Peste gura pacientului se pune o batistă. Dacă este posibil, se introduce un canal de aer (tub în formă de S) - mai întâi cu partea concavă în sus, iar când ajunge la faringe, este întors în jos și tubul este introdus în faringe. Când folosiți o spatulă, conducta de aer se introduce imediat cu partea concavă în jos, fără a o întoarce.
- Încep să facă injecții cu durata de 2 secunde, cu o frecvență de aproximativ 12-16 pe minut. Volumul de aer suflat trebuie să fie de 800-1200 ml. Este mai bine să folosiți o pungă specială de respirație Ambu cu o mască sau dispozitive RPA-1 sau -2.
Criteriul de eficacitate a ventilației mecanice este expansiunea toracelui. Umflarea epigastrului indică faptul că căile respiratorii sunt obstrucționate și aerul intră în stomac. În acest caz, obstacolul trebuie îndepărtat.
3). Masaj cardiac închis (indirect).:
pare a fi eficient prin „strângerea” sângelui din inimă și plămâni. A. Nikitin în 1846 a propus pentru prima dată lovirea sternului în caz de stop cardiac. Metoda modernă masajul indirect a fost propus de Koenig și Maas în 1883-1892. În 1947, Beck a folosit pentru prima dată masajul cardiac direct.
- Pacientul trebuie să se întindă pe o suprafață dură, cu capătul piciorului ridicat și capătul capului coborât.
- De obicei, masajul începe cu accident vascular cerebral precordial pumnul de la o înălțime de 20-30 cm în zona treimii inferioare a sternului pacientului. Lovitura se poate repeta de 1-2 ori.
- Dacă nu există efect, încep să comprima pieptul în acest punct cu brațele drepte la o frecvență de 80-100 de ori pe minut, iar sternul trebuie să se miște cu 4-5 cm spre coloană vertebrală. Faza de compresie trebuie să fie egală ca durată cu faza de decompresie.
În ultimii ani, aparatul a fost folosit în Occident "Cardiopompa" având aspectul unei ventuze şi efectuând compresie activă si decompresia toracica.
Masajul inimii deschise se efectueaza de catre chirurgi numai in sala de operatie.
4). Injecții intracardiace
În prezent, practic nu sunt utilizate din cauza posibilelor complicații ( afectarea plămânilor etc.). Administrarea medicamentelor pe cale endobronșică sau în vena subclavie înlocuiește complet injecția intracardiacă. Poate fi produs doar în ca ultimă soluție: acul este introdus la 1 cm la stânga sternului în al 4-lea spațiu intercostal (adică în zona de matitate cardiacă absolută).
Tehnica de bază a RCP:
Dacă există un singur resuscitator:
Efectuează 4 lovituri, urmate de 15 compresii toracice, 2 lovituri, 15 compresii etc.
Dacă există două resuscitatoare:
Unul face 1 lovitură, iar al doilea după aceea face 5 compresii etc.
Este necesar să se facă distincția între 2 concepte:
Eficacitatea resuscitarii- se exprimă în revitalizarea deplină a organismului: apariția bătăilor inimii și a respirației independente, o creștere a tensiunii arteriale de peste 70 mm Hg. Art., constrângerea elevilor etc.
Eficiența respirației artificiale și a circulației sanguine- se exprimă în menținerea metabolismului în organism, deși revigorarea nu a avut loc încă. Semnele de eficacitate sunt constricția pupilelor, pulsația de transmisie în arterele centrale și normalizarea culorii pielii.
Dacă există semne de eficacitate a respirației artificiale și a circulației sanguine, RCP trebuie continuată pe termen nelimitat până când apar resuscitatoarele.
Specialized SRL
efectuate de specialiști – resuscitatori și chirurgi.
1). Masaj cardiac deschis (direct). efectuate în următoarele cazuri:
- Stop cardiac în timpul intervenției chirurgicale abdominale.
- Tamponadă cardiacă, embolie pulmonară, pneumotorax tensional.
- Leziuni toracice care fac imposibile compresiile toracice.
- Indicație relativă: uneori masajul cardiac deschis este folosit ca măsură a disperării în caz de ineficacitate masaj închis, dar numai într-o sală de operație.
Tehnică:
Se efectuează toracotomie în al 4-lea spațiu intercostal din stânga sternului. O mână este introdusă între coaste: degetul mare este plasat pe inimă, iar celelalte 4 degete sunt sub ea, iar compresia ritmică a inimii începe de 80-100 de ori pe minut. O altă modalitate este să introduceți degetele sub inimă și să o apăsați pe suprafața interioară a sternului. În timpul operațiunilor pe cavitatea toracică Masajul deschis poate fi efectuat cu ambele mâini. Sistola ar trebui să dureze 1/3 din timp, diastola - 2/3. La efectuarea unui masaj cu inima deschisă, se recomandă apăsarea aorta abdominala la coloana vertebrală.
2). Cateterizarea venei subclaviei sau (în străinătate) jugulară- pentru terapia prin perfuzie.
Tehnică:
- Capătul este coborât pentru a preveni embolia gazoasă. Capul pacientului este întors în direcția opusă locului de puncție. Sub piept se pune o pernă.
- Unghiul este introdus la unul dintre punctele speciale:
Punctul lui Obanyak - 1 cm sub claviculă de-a lungul marginii treimii sale interioare și mijlocii;
vârful lui Wilson - 1 cm sub stern în mijlocul acestuia;
Varful lui Giles este la 1 cm sub claviculă și la 2 cm în exterior de stern.
Punctul lui Joff se află în colțul dintre marginea exterioară a mușchiului sternocleidomastoid și marginea superioară a claviculei.
Punctul lui Kilihan - în crestătura jugulară de mai sus capătul sternal claviculă.
- Un conductor este introdus prin canalul acului și acul este îndepărtat.
- Un cateter subclavian este introdus în venă de-a lungul unui fir de ghidare și lipit (sau suturat) de piele.
Se folosește și metoda de introducere a cateterului printr-un ac.
În Occident, cateterizarea venei jugulare interne este acum mai frecventă, deoarece provoacă mai puține complicații.
3). Defibrilarea inimii efectuată în caz de stop cardiac sau fibrilație ventriculară. Folosit dispozitiv special- un defibrilator, dintre care un electrod este plasat în al 5-lea spațiu intercostal din stânga sternului, iar al doilea - în spațiul 1-2-intercostal din dreapta acestuia. Electrozii trebuie lubrifiați cu un gel special înainte de aplicare. Tensiunea descărcărilor este de 5000 volți; dacă descărcarea eșuează, descărcarea este crescută de fiecare dată cu 500 volți.
4). Intubație traheală la maximum întâlniri timpurii .
Intubația traheală a fost propusă pentru prima dată în 1858 de către francezul Bouchoux. În Rusia a fost realizat pentru prima dată de K.A. Rauchfuss (1890). În prezent se efectuează intubația orotraheală și nazotraheală.
Scopul intubării:
- Asigurarea liberei treceri a zonei de trafic aerian.
- Prevenirea aspirației vărsăturilor, laringospasmului, retractiei limbii.
- Posibilitatea simultană de masaj cardiac închis și ventilație mecanică.
- Posibilitate de administrare intratraheală substante medicinale(de exemplu, adrenalina) dupa care se fac 1-2 injectii. În acest caz, concentrația medicamentului în sânge este de 2 ori mai mare decât în cazul administrării intravenoase.
Tehnica de intubare:
Condițiile preliminare pentru începerea intubării sunt: lipsa de conștiență, relaxarea musculară suficientă.
- Se realizează extensia maximă a capului pacientului și se ridică la 10 cm de masă, se aduce maxilarul inferior înainte (poziția Jackson îmbunătățită).
- În gura pacientului, pe partea laterală a limbii, se introduce un laringoscop (cu lama dreaptă sau curbată și un bec la capăt), cu ajutorul căruia se ridică epiglota. Efectuați o inspecție: dacă corzi vocale muta, atunci nu se poate efectua intubarea, deoarece le poți răni.
- Sub controlul unui laringoscop, un tub endotraheal din plastic cu diametrul necesar (pentru adulți, de obicei nr. 7-12) este introdus în laringe și apoi în trahee (în timpul inhalării) și fixat acolo prin umflarea dozată a unei manșete speciale. incluse în tub. O umflare prea mare a manșetei poate duce la escare ale peretelui traheal și o umflare prea mică va rupe sigiliul. Dacă intubarea este dificilă, în tub este introdus un ghidaj special (mandrin), care împiedică răsucirea tubului. De asemenea, puteți folosi pensete anestezice speciale (forceps Mazhil).
- După introducerea tubului, este necesar să ascultați respirația peste ambii plămâni folosind un fonendoscop pentru a vă asigura că tubul este în trahee și funcționează.
- Apoi tubul este conectat folosind un adaptor special la ventilator.
Ventilatoarele sunt de următoarele tipuri: RO-6 (funcționează după volum), DP-8 (funcționează după frecvență), GS-5 (funcționează prin presiune, care este considerată cea mai progresivă).
Dacă intubarea traheei prin gură este imposibilă, intubația se efectuează pe nas, iar dacă acest lucru nu este posibil, se aplică o traheostomie (vezi mai jos)
5). Terapie medicamentoasă:
- Protecția creierului:
Hipotermie.
Blocaj neurovegetativ: aminazina + droperidol.
Antihipoxanti (hidroxibutirat de sodiu).
Medicamente care reduc permeabilitatea barierei hemato-encefalice: prednisolon, vitamina C, atropină.
- Corectarea echilibrului apă-sare: soluție salină, dizolvare, trisol etc.
- Corectarea acidozei: solutie de bicarbonat de sodiu 4%.
- Conform indicațiilor - medicamente antiaritmice, suplimente de calciu, completarea volumului sanguin.
- Adrenalina IV (1 mg la fiecare 5 minute) - mentine tensiunea arteriala.
- Clorura de calciu - creste tonusul miocardic.
Predicția eficacității resuscitarii se bazează pe durata absenței respirației și a circulației sanguine: cu cât această perioadă este mai lungă, cu atât este mai mare probabilitatea de deteriorare ireversibilă a cortexului cerebral.
Un complex de tulburări din organism (leziuni ale inimii, rinichilor, ficatului, plămânilor, creierului) care se dezvoltă după resuscitare se numește boala post-resuscitare .
Intubație traheală prin traheostomie
Indicatii:
- Traumatismele faciale care previn laringoscopia.
- Leziuni cerebrale traumatice severe.
- Forma bulbară a poliomielitei.
- Cancer laringian.
Tehnică:
1). Tratament câmp chirurgical după toate regulile (metoda Grossikh-Filonchikov).
2). Se palpează pe gât o depresiune corespunzătoare membranei cricoid-tiroidiene și se face o incizie transversală în piele, pancreas și fascia superficială.
3). Vena mediană a gâtului este retrasă în lateral sau încrucișată după aplicarea ligaturii.
4). Mușchii sternotiroidieni sunt despărțiți cu cârlige și spațiul de țesut pretraheal este deschis.
5). Istmul este expus glanda tiroidași îndepărtează-l. Dacă este lat, îl poți traversa și banda cioturile. Inelele traheale devin vizibile.
6). Traheea este fixată cu cârlige cu un singur dint și 2-3 inele ale traheei sunt tăiate cu o incizie longitudinală. Plaga este lărgită cu un dilatator traheal Trousseau și se introduce o canulă de traheostomie, iar prin aceasta se leagă un tub endotraheal la ventilator și începe ventilația cu oxigen pur.
Resuscitarea nu se efectuează în următoarele cazuri:
1). Leziuni incompatibile cu viața (capul rupt, pieptul zdrobit).
2). Semne sigure de moarte biologică.
3). Moartea survine cu 25 de minute înainte de sosirea medicului.
4). Dacă moartea survine treptat de la progresia unei boli incurabile, pe fond terapie intensivă.
5). Dacă decesul a survenit dintr-o boală cronică în stadiu terminal. În același timp, inutilitatea resuscitării trebuie înregistrată în istoricul medical.
6). Dacă pacientul a scris în prealabil un refuz scris al măsurilor de resuscitare.
Măsurile de resuscitare sunt oprite în următoarele cazuri:
1). Când asistența este oferită de neprofesioniști- în absența semnelor de eficacitate a respirației artificiale și a circulației sanguine în decurs de 30 de minute în timpul RCP.
2). Dacă asistența este oferită de resuscitatori:
- Dacă se dovedește că resuscitarea nu este indicată pentru pacient (vezi mai sus).
- Dacă RCP este ineficientă în 30 de minute.
- Dacă apar mai multe stopuri cardiace care nu sunt supuse terapiei medicamentoase.
Conceptul de eutanasie
1). Eutanasie activă este uciderea intenționată a unui pacient în stadiu terminal din compasiune.
2). Eutanasie pasivă- acesta este un refuz de a folosi complex metode terapeutice, care, deși ar prelungi viața pacientului cu prețul unei suferințe suplimentare, nu l-ar salva.
Toate tipurile de eutanasie în Rusia și în majoritatea țărilor civilizate sunt interzise (cu excepția Olandei), indiferent de dorințele pacientului, și sunt urmărite penal: eutanasie activă - ca omor intenționat, pasivă - ca inacțiune criminală care duce la moarte.
Singura modalitate de a salva un pacient într-o stare terminală (inclusiv în stare de deces clinic) este efectuarea măsurilor de resuscitare.
Resuscitarea este procesul direct de revigorare a corpului în timpul măsurilor speciale de resuscitare (Negovsky V.A., 1975). În prezent, majoritatea țărilor au adoptat termenul resuscitare cardiopulmonară (CPR, CPR) sau resuscitare cardiopulmonară și cerebrală.
În 2000, prima lume Conferinta stiintifica privind resuscitarea cardiopulmonară și îngrijirea cardiovasculară de urgență, care a dezvoltat pentru prima dată ghiduri internaționale unificate (Orientări) în domeniul ...
revitalizarea organismului (Orientări 2000 pentru CPR și ECC).
1. Suport vital de bază – măsuri de resuscitare de bază (RCP de bază), care poate efectua salvatori neprofesioniști, precum și trebuie sa efectuate de profesioniști medicali.
2. Advanced Cardiovascular Life Support - măsuri de resuscitare specializate (RCP de specialitate), care trebuie să îndeplinească instruit și dotat cu echipament și medicamente adecvate (serviciu medical de urgență, medici din secțiile de terapie intensivă.
· RCP de bază - aceasta este asigurarea permeabilității căilor respiratorii (Airway), efectuarea respirației artificiale (Respirația) și masaj cardiac indirect (Circulație) (tehnici ABC).
· RCP specializat presupune implementarea secvențială a acelorași tehnici, dar cu utilizarea echipamentelor de resuscitare și a medicamentelor, ceea ce o face mai eficientă.
Supraviețuirea victimelor într-o stare terminală - „lanțul de supraviețuire” constă din următoarele legături:
1. Recunoașterea timpurie a stopului circulator (respirator) și apelarea unei ambulanțe sau a unei echipe de resuscitare pentru a efectua RCP specializat.
2. Implementare timpurie RCP de bază.
3. Defibrilarea electrică precoce.
4. Implementarea timpurie a RCP specializat.
Secvența măsurilor de resuscitare de bază:
1. Declarație de lipsă de conștiență a victimei(cu ajutorul tratamentului verbal, bătăi ușoare pe obraji, frânare a pacientului).
2. Restaurarea și asigurarea permeabilității căilor respiratorii:
Poziția pacientului. Ar trebui să stea întins pe spate pe o suprafață dură, plană.
Poziția salvatorului. El trebuie să se poziționeze în raport cu victima în așa fel încât să poată efectua și respiratie artificiala, și masaj cardiac indirect. Această poziție este de obicei la dreapta pacientului.
Restabilirea permeabilității căilor respiratorii. Din cauza tonusului muscular scăzut la o victimă inconștientă, cea mai frecventă cauză a obstrucției laringiene este retragerea limbii. Deoarece limba este legată anatomic de maxilarul inferior, deplasarea acesteia din urmă înainte duce la o deplasare a limbii de la zidul din spate faringele și deschiderea căilor respiratorii. Dacă nu există dovezi ale unei răni la cap sau la gât, se folosește tehnica „înclinare a capului - extensie a maxilarului inferior”. Pentru a face acest lucru, cu o mână, situată în zona frunții victimei, capul acesteia din urmă este aruncat înapoi, în timp ce cu cealaltă mână bărbia victimei este ridicată (maxilarul inferior se extinde), ceea ce completează această tehnică. Este necesar să deschideți ușor gura victimei pentru a-i facilita respirația spontană și să vă pregătiți pentru respirație - „din gură în gură”. Această manevră (manevra triplă a lui Peter Safar) este metoda de alegere pentru restabilirea permeabilității căilor respiratorii la victimele fără suspiciune de leziune a coloanei cervicale.
Tehnica „doar avansarea mandibulară” este cea mai sigură acțiune inițială dacă se suspectează o leziune a coloanei cervicale.
Dacă respirația spontană este restabilită după măsurile luate și există semne de circulație a sângelui (puls, respirație normală, tuse sau mișcare), pacientul trebuie plasat într-o poziție de recuperare. De obicei, aceasta este poziția pacientului pe partea dreaptă, cu o ușoară îndoire în articulatia genunchiului piciorul stâng și piciorul drept întins. Această poziție vă permite să evitați retragerea repetată a limbii și, în general, face respirația mai ușoară pentru pacient.
3. Evaluarea eficienței respiratorii a victimei. Această evaluare se poate face prin plasarea urechii în apropierea gurii și nasului victimei, observându-i simultan excursia pieptului, ascultând și simțind mișcarea aerului expirat. Evaluarea respirației trebuie efectuată rapid, nu mai mult de 10 secunde!
Dacă victima nu respiră, sau respirația sa nu este adecvată sau nu există încredere în eficacitatea respirației victimei, este necesar să se înceapă respirația artificială.
Respiratie artificiala
Respirația „din gură în gură”. Acest tip de respirație artificială este o modalitate rapidă și eficientă de a furniza oxigen și de a înlocui respirația victimei: aproximativ 16-17% din oxigen este furnizat victimei, în timp ce presiunea parțială a O2 din aerul alveolar poate ajunge la 80 mm Hg.
Dezavantajele metodei respirație „din gură în gură”:
1. Există un pericol real de infectare pentru persoana care efectuează resuscitarea respiratorie.
2. Aspect psihologic efectuând o astfel de respirație.
Aceste neajunsuri pot fi evitate folosind dispozitive speciale. Acestea includ diverse măști simple de unică folosință cu o supapă de flux de aer unidirecțională (de tip nereversibil) („Key of Life”, etc.), o conductă de aer în formă de S, o mască oronazală cu un obturator facial, un obturator esofagian-traheal. , etc.
Utilizarea unei măști laringiene este eficientă. Această mască de căi respiratorii vă permite să separați în mod fiabil căile respiratorii de faringe și esofag, să efectuați respirație artificială și, de asemenea, să faceți toaleta arborelui traheobronșic.
După efectuarea tehnicilor pentru a asigura restabilirea permeabilității căilor respiratorii, salvatorul trebuie să închidă căile nazale cu două degete ale mâinii fixând capul în poziție înclinată, respiratie adanca, acoperiți gura victimei cu buzele și expirați încet (cel puțin 2 secunde) în victimă. Frecvența unor astfel de cicluri respiratorii este de 10-12 pe minut (1 ciclu la fiecare 4-5 secunde).
Metoda de respirație gură-nas este mai puțin de preferat, deoarece este și mai laborioasă și mai puțin eficientă datorită rezistenței crescute la inhalarea prin căile nazale.
Dacă tractul respirator superior este obstrucționat de un corp străin solid și este imposibil de îndepărtat cu degetele sau cu o clemă, este indicată conicotomia de urgență.
4. Evaluarea circulației sanguine. Conferința Mondială din 2000 nu recomandă ca salvatorii neprofesioniști să determine pulsul în arterele carotide pentru a determina stopul cardiac la victime în timpul RCP. Ei trebuie să fie instruiți în evaluarea circulatorie semne indirecte(respirație, tuse, mișcări ale victimei) ca răspuns la respirația artificială. Salvatorii profesioniști ar trebui să se concentreze în continuare pe pulsul carotidian (pentru aceasta nu mai mult de 10-15 secunde) în combinație cu alte semne (respirație, tuse, mișcări).
Masaj cardiac indirect
Atât în experiment, cât și în clinică s-a demonstrat că în timpul compresiunilor toracice funcționează două mecanisme: pompa toracică și mecanismul de comprimare directă a inimii.
Cercetările din ultimii ani au arătat că pentru a menține niveluri mai ridicate ale creierului și circulatia coronariana Frecvența compresiunilor toracice ar trebui să fie de aproximativ 100 pe minut. Se recomandă menținerea unui raport compresie/respirație de 30:2 la efectuarea RCP, indiferent de numărul de salvatori, până când victima este intubată. Dacă căile respiratorii sunt protejate de un tub endotraheal cu manșetă, compresiile toracice pot fi continue și independente de ciclurile respiratorii într-un raport de 5:1.
refac.ru
Procedură
Asociația Americană RCP cardiacă, a fost dezvoltat un algoritm de acțiuni pe care resuscitatorul trebuie să le efectueze pentru a readuce o persoană la viață. Dispozițiile cheie includ:
- Detectarea stopului cardiac.
- Chemați o salvare.
- Primul ajutor (CPR, defibrilare, terapie intensivă, terapie stop cardiac).
Până în 2011, la efectuarea RCP, o persoană trebuia să se ghideze după principiul ABCDE, dar acum acesta a fost schimbat și principiul BCED este considerat mai eficient. Pentru ca efectul procedurii să fie pozitiv, trebuie să urmați etapele și să începeți imediat să vă restabiliți viața.
Algoritm pentru efectuarea RCP, valabil până în 2011:
- A (Airway) - permeabilitatea aerului. Persoana care efectuează resuscitarea examinează gura pacientului și, dacă există vărsături sau corpi străini, le îndepărtează pentru a oferi acces la plămâni. După aceasta, trebuie să utilizați tehnica Safar: înclinați capul pe spate, împingeți maxilarul inferior și deschideți gura.
- B (Respirație) - respirație. Nu se recomandă efectuarea ventilației gură la gură, deoarece această metodă poate fi periculoasă. Persoana care efectuează resuscitarea efectuează ventilația folosind un sac de respirație.
- C (Circulația) - circulația sângelui. Dacă efectuați corect un masaj cardiac, creierul va fi saturat cu oxigen. Masajul se efectuează prin strângerea pieptului. Pentru ca procedura să fie eficientă, nu trebuie să vă întrerupeți inhalarea mai mult de 10 secunde.
- D (Droguri) - luarea de medicamente. Ajutorul consta in administrarea intravenoasa a adrenalinei printr-un cateter.
- Defibrilarea se efectuează în primele trei minute după înregistrarea decesului clinic. Una dintre etape este defibrilarea ventriculară. În general, defibrilatoarele externe automate ar trebui să fie amplasate în zone aglomerate, astfel încât chiar și o persoană fără studii medicale să poată ajuta pacientul.
- E (Electrocardiogramă) - efectuarea unei electrocardiograme și examinarea creierului, măduva spinării, pelvis și piept. Acest masura necesara, deoarece nu toate leziunile pot fi observate imediat.
Dar algoritmul cu următoarea ordine este mai relevant:
- saturația de oxigen a creierului;
- asigurarea fluxului de aer către plămâni;
- restabilirea respirației;
- masuri de resuscitare;
- medicamente.
Aceste metode diferă doar în succesiunea acțiunilor.
Set de evenimente
Pentru a salva viața unui pacient, este necesar să luați rapid o decizie și să știți clar cum să scoateți o persoană din moartea clinică.
Elementele de bază ale resuscitarii cardiopulmonare includ șocul pericardic. Această tehnică, necesară la oprirea circulației sângelui, este relevantă dacă nu au trecut mai mult de 10 secunde de la moarte și nu există un defibrilator în apropiere. Contraindicațiile la această măsură includ vârsta sub 8 ani și greutatea corporală mai mică de 15 kilograme. Tehnica de efectuare a acestei proceduri este simplă dacă o abordați corect:
- Întinde pacientul jos.
- Puneți degetele mijlociu și arătător pe procesul xifoid.
- Faceți un pumn și loviți cu marginea sternului, deasupra degetelor.
- În timpul impactului, plasați cotul paralel cu corpul victimei.
- Dacă pulsul nu apare în arteră, trebuie să începeți compresiile toracice.
Masajul cardiac poate fi efectuat numai pe o suprafață plană și tare. Întregul accent al acțiunii va fi îndreptat către zona pieptului, care va trebui să fie masată cu palmele cu suficientă forță. Când efectuați procedura, trebuie să urmați următoarele reguli:
- Nu vă îndoiți coatele.
- Puneți mâinile perpendicular pe pieptul pacientului.
- Linia umărului furnizorului de prim ajutor trebuie să fie paralelă cu sternul victimei.
- Când efectuați un masaj, mâinile pot fi blocate, așezate în cruce sau așezate una peste alta.
- Atunci când alegeți metoda transversală, degetele nu trebuie să atingă sternul; dimpotrivă, trebuie ridicate.
- Compresia trebuie efectuată pe un adult, astfel încât pieptul să se miște în jos cu cel puțin 5 cm.
- În timpul manipulărilor, nu vă luați mâinile de pe stern.
Puteți opri manipularea pentru câteva secunde pentru a vă satura plămânii cu oxigen. Toate mișcările trebuie efectuate cu forță egală. Frecvența compresiilor nu poate fi mai mică de 100 pe minut. Se recomandă să faceți procedura fără probleme, ca un pendul, folosind greutatea corpului superior. Mișcările trebuie efectuate ascuțit și des; mișcarea mâinilor pe stern este inacceptabilă.
Este de remarcat faptul că metoda de efectuare a procedurii depinde de vârsta pacientului:
- Pentru nou-născuți, masajul se efectuează cu un deget;
- Sugarii trebuie masați cu două degete;
- Pentru copiii peste doi ani, masajul se efectuează cu palma mâinii.
Semnele eficacității procedurii includ:
- reacția pupilei la lumină;
- puls pe artera carotidă;
- piele rozalie.
Ventilația artificială poate fi efectuată folosind două metode:
- din gura in gura;
- gura la nas.
După ce ați ales prima metodă, trebuie să urmați următoarele instrucțiuni:
- Nasul și gura pacientului sunt curățate de conținut.
- Capul este înclinat înapoi pentru a crea un unghi obtuz între bărbie și gât.
- Respiră adânc, ținându-ți nasul.
- Acoperiți buzele pacientului cu buzele și expirați.
- Eliberează-ți nasul.
- Mențineți un interval între respirații de cel mult 5 secunde.
Când inhalați în paralel cu masajul, trebuie să folosiți măști sau batiste atât pentru pacient, cât și pentru persoana care oferă asistență la resuscitare. Este important să vă fixați capul în timpul procedurii, deoarece dacă vă înclinați prea mult înapoi, stomacul se poate umfla. Eficacitatea procedurii este evaluată prin gama de mișcare a pieptului.
Dacă trebuie să efectuați numai ventilație mecanică și compresii toracice, atunci cantitatea de manipulare ar trebui să fie de 2:15. Ei bine, dacă ai un partener, atunci 1:5.
Masajul cardiac direct se efectuează numai în caz de stop cardiac; această metodă poate fi folosită de medici. Este mult mai eficient decât cele descrise mai sus.
Etapele procedurii:
- Doctorul deschide pieptul.
- Una sau două mâini strâng inima.
- Sângele începe să curgă prin vase.
Metoda de defibrilare este utilizată pe scară largă datorită eficienței sale. Pentru a o realiza, aveți nevoie de un dispozitiv care furnizează temporar curent. Indicațiile pentru această procedură includ perioada în care circulația sângelui se oprește din cauza fibrilației ventriculare. În caz de stop cardiac, această metodă va fi ineficientă. Defibrilația în sine provoacă stop cardiac, după care organul începe să funcționeze normal.
Astăzi, defibrilatoarele automate care sunt echipate cu comenzi vocale sunt relevante. Astfel de dispozitive trebuie instalate în zone aglomerate. Principiul funcționării lor este simplu:
- Puneți electrozi de unică folosință pe piept.
- Apasa butonul.
- Efectuați defibrilarea.
- Efectuați astfel de proceduri înainte de sosirea medicilor.
- Până când victima este asistată, dispozitivul va funcționa în modul de observare.
Complicații
Este posibil ca resuscitarea cardiopulmonară să nu fie efectuată corect, iar apoi complicațiile nu vor fi evitate. Prin urmare, dacă nu aveți idee cum să scoateți o persoană din această stare, este mai bine să nu faceți nimic până la sosirea ambulanței.
Complicațiile includ:
- Fractura coastelor sau a sternului. Trauma poate fi unică sau multiplă.
- Hematoame în piept.
- Leziuni ale organelor interne.
- Infecţie.
- Pneumotorax.
- Aspirația conținutului stomacului în plămâni.
- Hemotorax.
- Embolie grasă.
Aceste și alte complicații pot fi cauzate de din diferite motive, inclusiv:
- respirații profunde în timpul respirației artificiale;
- efectuarea respirației artificiale fără dispozitive (eșarfă, mască, cârpă, bandaj);
- frecvența neregulată a inspirației și expirației;
- poziția incorectă a capului pacientului;
- presiune puternică asupra sternului.
Pentru a preveni complicațiile în timpul RCP, trebuie să urmați algoritmul de acțiuni și să efectuați fiecare mișcare corect.
Contraindicatii pt
Bazele resuscitării cardiopulmonare sunt, în primul rând, scoaterea pacientului din moartea clinică și readucerea lui la viață. Este de remarcat faptul că această metodă nu este menită să prelungească moartea pacientului, iar dacă prognosticul pentru recuperare și revenirea la viață a persoanei nu este vizibil, atunci resuscitarea cardiopulmonară nu este efectuată. De exemplu, dacă moartea clinică a fost etapa finală a unei boli cronice sau procese naturaleîmbătrânirea corpului, această procedură va fi ineficientă.
Următoarele condiții sunt contraindicații pentru RCP:
- patologii oncologice;
- boli cronice;
- toate semnele de deznădejde în viață;
- deteriorarea corpului care este incompatibilă cu viața;
- moartea biologică a unei persoane.
Moartea biologică poate apărea nu mai devreme de o oră după stopul cardiac. În această stare, se observă următoarele simptome:
- Rigor mortis începe în maxilare și se răspândește treptat în tot corpul.
- Uscarea corneei (schimbarea irisului, întunecarea pupilei).
- Apariția petelor cadaverice. Primele pete pot apărea în partea de jos a gâtului. Dacă o persoană a murit întinsă pe burtă, atunci petele apar în față, iar dacă pe spate, atunci, dimpotrivă, în spate.
- Răcirea corpului uman. Într-o oră, corpul devine mai rece cu 1 grad; în camerele reci acest lucru se întâmplă mai repede.
- Sindromul pupilei pisicii.
Resuscitarea cardiopulmonară este procedura obligatorie, care trebuie efectuată pentru persoanele aflate în comă. Poate fi efectuată nu numai de medici, ci și oameni normali, după ce a învățat anterior abilitățile de a performa. Este algoritmul corect al acțiunilor care este cheia succesului procedurii.
asosudy.ru
Diagnosticul decesului clinic
Moartea clinică (stop cardiac subit) se caracterizează prin următoarele semne:
Pierderea conștienței;
Absența pulsului în arterele centrale;
Oprirea respirației;
Absența zgomotelor cardiace;
Dilatarea pupilelor;
Schimbarea culorii pielii.
Cu toate acestea, trebuie remarcat faptul că pentru a declara decesul clinic și pentru a începe măsurile de resuscitare, primele trei semne sunt suficiente: lipsă de conștiență, puls în arterele centrale și respirație. După ce se pune diagnosticul, resuscitarea cardiopulmonară de bază ar trebui să înceapă cât mai curând posibil și, dacă este posibil, apelați o echipă de resuscitatori profesioniști.
Resuscitare cardiopulmonară de bază
Resuscitarea cardiopulmonară de bază este prima etapă a îngrijirii, a cărei promptitudine determină probabilitatea de succes. Efectuat la locul descoperirii pacientului de către prima persoană care îi posedă abilitățile. Principalele etape ale resuscitării cardiopulmonare de bază au fost formulate încă din anii 60 ai secolului XX de P. Safar.
A - căilor respiratorii— asigurarea liberei permeabilitate a căilor respiratorii.
IN - respiraţie- Ventilator.
CU - circulaţie- masaj cardiac indirect.
Inainte de a incepe aceste etape, este necesar sa se aseze pacientul pe o suprafata tare si sa-l aseze in decubit dorsal cu picioarele ridicate pentru a creste fluxul de sange catre inima (unghi de elevatie 30-45? C).
Asigurarea permeabilității căilor aeriene libere
Pentru a asigura permeabilitatea liberă a căilor aeriene, se iau următoarele măsuri:
1. Dacă există cheaguri de sânge, salivă, corpi străini sau vărsături în cavitatea bucală, aceasta trebuie curățată mecanic (capul este întors în lateral pentru a preveni aspirația).
2. Principala metodă de restabilire a permeabilității căilor respiratorii (în cazul retractării limbii etc.) este așa-numita tehnică triplă a lui P. Safar (Fig. 8-9): îndreptarea capului, deplasarea maxilarului inferior înainte, deschiderea gură. În acest caz, ar trebui să evitați să vă îndreptați capul dacă bănuiți o leziune a coloanei cervicale.
3. După finalizarea măsurilor de mai sus, faceți o respirație de probă de tip „gura la gură”.
Ventilatie artificiala
Ventilația mecanică începe imediat după restabilirea permeabilității căilor respiratorii superioare și se efectuează conform tipului „gura la gură” și „gura la nas” (Fig. 8-10). Prima metodă este de preferat; persoana care resuscita respiră adânc, acoperă gura victimei cu buzele și expiră. În acest caz, ar trebui să ciupești nasul victimei cu degetele. La copii, respirația în gură și nas este utilizată în același timp. Utilizarea conductelor de aer simplifică foarte mult procedura.
Reguli generale ventilatie mecanica
1. Volumul de injectare trebuie să fie de aproximativ 1 litru, frecvența ar trebui să fie de aproximativ 12 ori pe minut. Aerul suflat conține 15-17% oxigen și 2-4% CO 2, ceea ce este suficient, ținând cont de aerul din spațiul mort, care este aproape ca compoziție de aerul atmosferic.
2. Expirația trebuie să dureze cel puțin 1,5-2 s. Creșterea duratei expirației crește eficacitatea acesteia. În plus, posibilitatea de dilatare gastrică, care poate duce la regurgitare și aspirație, este redusă.
3. În timpul ventilației mecanice, permeabilitatea căilor respiratorii trebuie monitorizată constant.
4. Pentru prevenire complicatii infectioase Resuscitatorul poate folosi un șervețel, o batistă etc.
5. Criteriul principal eficacitatea ventilației mecanice: extinderea toracelui atunci când este suflat aer și prăbușirea acestuia în timpul expirației pasive. Umflarea regiunii epigastrice indică un stomac destins. În acest caz, ar trebui să verificați căile respiratorii sau să schimbați poziția capului.
6. O astfel de ventilație mecanică este extrem de obositoare pentru resuscitator, așa că este indicat, cât mai curând posibil, trecerea la ventilație mecanică folosind aparate simple de tip „Ambu”, ceea ce mărește și eficacitatea ventilației mecanice.

Orez. 8-9. Tehnica triplă a lui P. Safar: a - retragerea limbii; b — extensia capului; c — extensia maxilarului inferior; g - deschiderea gurii

Orez. 8-10. Tipuri de respirație artificială: a - gură la gură; b - gura la nas; c - în gură și nas în același timp; g - folosind o conductă de aer; d - pozitia conductei de aer si tipurile acesteia
Masaj cardiac indirect (închis).
Masajul cardiac indirect este, de asemenea, clasificat ca resuscitare cardiopulmonară de bază și se efectuează în paralel cu ventilația mecanică. Compresia toracică duce la restabilirea circulației sângelui datorită următoarelor mecanisme.
1. Pompă cardiacă: compresia inimii între stern și coloana vertebrală datorită prezenței valvelor duce la stoarcerea mecanică a sângelui în direcția dorită.
2. Pompă toracică: compresia face ca sângele să fie stors din plămâni și trimis către inimă, ceea ce ajută foarte mult la restabilirea fluxului sanguin.
Alegerea unui punct pentru compresia toracică
Presiunea pe piept trebuie aplicată de-a lungul liniei mediane la marginea inferioară și treimea mijlocie sternul. De obicei, deplasând degetul IV în sus de-a lungul liniei mediane a abdomenului, resuscitatorul simte procesul xifoid al sternului, aplică încă un II și III pe degetul IV, găsind astfel punctul de compresie (Fig. 8-11).

Orez. 8-11. Selectarea punctului de compresie și a tehnicii de masaj indirect: a - punctul de compresie; b - pozitia mainilor; c - tehnica masajului
Bataie precordiala
În caz de stop cardiac brusc metoda eficienta poate fi un accident vascular cerebral precordial. Folosind un pumn de la o înălțime de 20 cm, loviți pieptul de două ori în punctul de compresie. Dacă nu există efect, treceți la masaj cardiac închis.
Tehnica masajului cu inima închisă
Victima se află întinsă pe o bază rigidă (pentru a preveni posibilitatea deplasării întregului corp sub influența mâinilor resuscitatorului) cu ridicată. membrele inferioare(retur venos crescut). Resuscitatorul este pozitionat lateral (dreapta sau stanga), pune o palma peste cealalta si aplica presiune pe piept cu bratele indreptate la coate, atingand victima in punctul de compresie doar cu partea proximala a palmei. situat mai jos. Aceasta crește efectul de presiune și previne deteriorarea coastelor (vezi Fig. 8-11).
Intensitatea și frecvența compresiunilor. Sub influența mâinilor resuscitatorului, sternul ar trebui să se deplaseze cu 4-5 cm, frecvența compresiilor ar trebui să fie de 80-100 pe minut, durata presiunii și a pauzei ar trebui să fie aproximativ egale între ele.
„compresie-decompresie” activă. Compresia-decompresia toracică activă a fost folosită pentru resuscitare din 1993, dar nu a găsit încă o utilizare pe scară largă. Se efectuează cu ajutorul aparatului Cardiopamp, echipat cu o ventuză specială și asigură sistolă artificială activă și diastola activă a inimii, facilitând ventilația mecanică.
Masaj direct (deschis) al inimii
Masajul cardiac direct este rar folosit în timpul măsurilor de resuscitare.
Indicatii
Stop cardiac în timpul operațiilor intratoracice sau intraabdominale (masaj transdiafragmatic).
Leziuni toracice cu suspiciune de sângerare intratoracică și afectare pulmonară.
Suspiciune de tamponare cardiacă, pneumotorax tensional, embolie pulmonară.
Leziune sau deformare a pieptului care împiedică masajul închis.
Ineficacitatea unui masaj închis timp de câteva minute (indicație relativă: utilizat la victimele tinere, cu așa-numita „moarte nejustificată”, este o măsură a disperării).
Tehnică. Se efectuează toracotomie în al patrulea spațiu intercostal din stânga. Mâna este introdusă în cavitatea toracică, patru degete sunt plasate sub suprafata de jos inima, iar primul deget este plasat pe suprafața sa frontală și comprimă ritmic inima. În timpul operațiilor din interiorul cavității toracice, când aceasta din urmă este larg deschisă, masajul se efectuează cu ambele mâini.
Combinație de ventilație mecanică și masaj cardiac
Ordinea combinării ventilației mecanice cu masajul cardiac depinde de câte persoane oferă asistență victimei.
Reanimarea Unu
Resuscitatorul efectuează 2 respirații, urmate de 15 compresii toracice. Acest ciclu se repetă apoi.
Două persoane în resuscitare
Un resuscitator efectuează ventilație mecanică, celălalt efectuează masaj cardiac indirect. În acest caz, raportul dintre frecvența respirației și compresiile toracice ar trebui să fie de 1:5. În timpul inspirației, cel de-al doilea resuscitator trebuie să întrerupă compresiile pentru a preveni regurgitarea stomacului. Cu toate acestea, atunci când se efectuează masaj pe fundalul ventilației mecanice printr-un tub endotraheal, astfel de pauze nu sunt necesare. În plus, compresia în timpul inspirației este utilă, deoarece mai mult sânge din plămâni intră în inimă și circulația artificială devine eficientă.
Eficacitatea măsurilor de resuscitare
O condiție obligatorie pentru efectuarea măsurilor de resuscitare este monitorizarea constantă a eficacității acestora. Trebuie să se distingă două concepte:
Eficacitatea resuscitarii;
Eficacitatea respirației artificiale și a circulației sângelui.
Eficacitatea resuscitarii
Eficacitatea mijloacelor de resuscitare rezultat pozitiv revigorarea pacientului. Măsurile de resuscitare sunt considerate eficiente atunci când apare un ritm sinusal al contracțiilor inimii, circulația sângelui este restabilită cu înregistrarea tensiunii arteriale sistolice de cel puțin 70 mm Hg, constricția pupilei și apariția unei reacții la lumină, restabilirea culorii pielii și reluarea tensiunii spontane. respirație (aceasta din urmă nu este necesară).
Eficiența respirației artificiale și a circulației sanguine
Eficacitatea respirației artificiale și a circulației sângelui se spune atunci când măsurile de resuscitare nu au condus încă la revigorarea organismului (circulația sanguină spontană și respirația sunt absente), dar măsurile luate susțin artificial procesele metabolice în țesuturi și, prin urmare, prelungesc durata clinică. moarte. Eficacitatea respirației artificiale și a circulației sângelui este evaluată de următorii indicatori:
1. Constricția elevilor.
2. Apariția pulsației transmisoare în arterele carotide (femurale) (evaluată de un resuscitator în timp ce altul efectuează compresiuni toracice).
3. Modificarea culorii pielii (scăderea cianozei și a paloarei).
Dacă respirația artificială și circulația sângelui sunt eficiente, măsurile de resuscitare continuă până la obținerea unui efect pozitiv sau până la dispariția definitivă a semnelor indicate, după care resuscitarea poate fi oprită după 30 de minute.
Terapie medicamentoasă pt resuscitare de bază
În unele cazuri, în timpul resuscitării de bază este posibilă utilizarea medicamentelor farmacologice.
Căi de administrare
În timpul resuscitării, se utilizează trei metode de administrare a medicamentelor:
Injectare intravenoasă (se recomandă administrarea medicamentelor printr-un cateter în vena subclavie);
intracardiac;
Endotraheal (cu intubare traheală).
Tehnica de injectare intracardiacă
Puncția cavității ventriculare se realizează într-un punct situat la 1-2 cm în stânga sternului în al patrulea spațiu intercostal. In acest caz este necesar un ac de 10-12 cm lungime.Acul se introduce perpendicular pe piele; Un semn de încredere că acul se află în cavitatea inimii este apariția sângelui în seringă atunci când pistonul este tras spre sine. Administrarea intracardiacă a medicamentelor nu este utilizată în prezent din cauza amenințării unui număr de complicații (leziuni pulmonare etc.). Această metodă este considerată doar din perspectivă istorică. Singura excepție este administrarea intracardiacă de epinefrină în cavitatea ventriculară în timpul masajului cardiac deschis folosind un ac de injecție convențional. În alte cazuri, medicamentele sunt administrate în vena subclavie sau endotraheal.
Medicamente utilizate în resuscitarea de bază
Timp de câteva decenii, administrarea de epinefrină, atropină, clorură de calciu și bicarbonat de sodiu a fost considerată necesară în timpul resuscitarii cardiopulmonare de bază. În prezent, singurul medicament universal folosit pentru cardio pulmonar resuscitare, este epinefrină în doză de 1 mg (endotraheal - 2 mg), se administrează cât mai devreme posibil, repetându-se ulterior perfuzia la 3-5 minute. Efectul principal al epinefrinei în timpul resuscitării cardiopulmonare este redistribuirea fluxului sanguin de la organele și țesuturile periferice către miocard și creier, datorită efectului său α-adrenomimetic. Epinefrina stimulează, de asemenea, structurile β-adrenoreactive ale miocardului și vaselor coronare, crește fluxul sanguin coronarian și contractilitatea mușchiului inimii. În timpul asistolei, tonifică miocardul și ajută la „pornirea” inimii. În cazul fibrilației ventriculare, favorizează tranziția fibrilației cu unde mici la fibrilația cu unde mari, ceea ce crește eficacitatea defibrilației.
Utilizarea atropinei (1 ml soluție 0,1%), bicarbonat de sodiu (soluție 4% la o rată de 3 ml/kg greutate corporală), lidocaină, clorură de calciu și alte medicamente se efectuează conform indicațiilor în funcție de tipul de circulație. arestarea și cauza care a determinat-o. În special, lidocaina în doză de 1,5 mg/kg greutate corporală este medicamentul de elecție pentru fibrilație și tahicardie ventriculară.
Algoritm de resuscitare de bază
Luand in considerare natură complexă acțiunile necesare în caz de deces clinic și viteza dorită a acestora, s-au dezvoltat o serie de algoritmi specifici pentru acțiunile resuscitatorului. Una dintre ele (Yu.M. Mikhailov, 1996) este prezentată în diagramă (Fig. 8-12).

Orez. 8-12. Algoritm pentru resuscitarea cardiopulmonară de bază
studfiles.net
Bazele Resuscitarii Cardiopulmonare
Dacă pulsul unei persoane nu poate fi simțit și pupilele nu se strâng de la lumină, acestea sunt simptome ale morții clinice. Cu toate acestea, în absența unor răni sau boli care sunt absolut incompatibile cu viața, această afecțiune este reversibilă. Este posibil să readuci la viață o persoană pe moarte dacă au trecut 5-6 minute de când inima s-a oprit. Ce se întâmplă cu o persoană când asistența medicală ajunge târziu?
Șansele de restabilire completă a funcțiilor corpului sunt reduse drastic:
- La 10 minute după ce inima victimei se oprește, resuscitarea poate salva persoana, dar sistemul său nervos va fi defect;
- 15 minute mai târziu, respirația și bătăile inimii pot fi reluate, dar persoana se confruntă cu moartea socială (a unei persoane sănătoase mintal);
- La 30-40 de minute după stopul cardiac, corpul nu mai poate fi restaurat - apare moartea biologică.
Resuscitarea cardiopulmonară (abreviată CPR) este un set de măsuri medicale dezvoltat științific care poate ajuta la moartea clinică. Sarcina principală într-o astfel de situație este refacerea celulelor creierului și a funcțiilor sistemului nervos. Înțelegerea elementelor de bază ale resuscitarii cardiopulmonare și stăpânirea abilităților practice oferă o șansă reală de a salva o viață umană.

Indicații pentru resuscitarea cardiopulmonară
Uneori apar situații controversate. Când trebuie efectuată resuscitarea cardiopulmonară a victimei? Când este diagnosticat cu „moarte clinică”, ceea ce este evident dacă lipsesc 4 semne vitale:
- Constiinta.
- Suflare.
- Bătăile inimii.
- Reacția pupilelor ochilor.
Semne suplimentare:
- piele palidă sau albăstruie;
- atonia musculară (un braț sau un picior ridicat cade fără viață);
- lipsa reacțiilor la orice stimul.
Reguli pentru resuscitarea cardiopulmonară
Acțiunile ar trebui să înceapă prin clarificarea faptului de pierdere a cunoștinței. Cum se efectuează resuscitarea cardiopulmonară unei victime? Dacă o persoană nu reacționează în niciun fel la întrebări sau la apeluri zgomotoase pentru a răspunde, îl puteți mângâia pe obraji sau îl puteți ciupi. Despre absență mișcări de respirație indică imobilitatea toracelui. Când inima se oprește, pulsul nu poate fi simțit în artera carotidă. Este necesar să se respecte recomandările internaționale: dacă nu este depistat timp de 5 secunde, decesul clinic este declarat pe baza lipsei de conștiență și respirație.

Resuscitare cardiopulmonară, algoritm de acțiuni
Continuitatea manipulărilor de către asistenți voluntari și medici în toate etapele de lucru cu oameni ale căror inimi s-au oprit este principiul său principal. Efectuarea resuscitarii cardiopulmonare este numită figurativ „lanțul vieții”. RCP poate avea succes cu condiția ca ambulanța să fie chemată cât mai devreme posibil și efectuată prompt:
- tratament medicamentos;
- defibrilarea cardiacă;
- Controlul ECG.
Resuscitarea cardiopulmonară la copii
Cele mai importante măsuri de RCP sunt respirația artificială și compresiile toracice. Respirația întreruptă a sugarilor este restabilită folosind tehnica gură la gură și nas. Cum se face resuscitarea cardiopulmonară? Trebuie să aruncați capul copilului înapoi și, acoperindu-i gura și nasul cu gura, suflați în aer. Trebuie doar să fii atent, amintindu-ți că volumul său curent este de doar 30 ml!
Cum se efectuează respirația artificială și masajul cardiac dacă buzele sau maxilarele copilului sunt rănite? Se folosește tehnica „gură la nas”. Ar trebui:
- ține fruntea copilului cu o mână;
- cu mâna a doua împinge maxilarul inferior;
- cu gura închisă, pentru scurt timp, în 1 secundă, inhalați aer în nasul micului pacient;
- apoi – o scurtă pauză;
- după ce pieptul cade, respirați a doua.
În urma ventilației artificiale a plămânilor, aceștia încep masajul extern al inimii, care sa oprit din cauza insuficiență acută. Pentru copii mici masaj extern Inimile sunt făcute cu două degete ale mâinii drepte: mijlociu și arătător. Compresia - presiune elastică pe zona inimii - trebuie efectuată cu astfel de eforturi încât toracele să se deplaseze spre coloana vertebrală cu 3-4 cm.

Resuscitare cardiopulmonară conform noilor standarde
Sarcina principală este de a elimina înfometarea de oxigen pentru a preveni moartea biologică a unei persoane. Tacticile de resuscitare cardiopulmonară conform noilor standarde includ 3 etape:
Etapa 1 – RCP primară:
- îndepărtarea obstrucțiilor din căile respiratorii;
- ventilare;
- masaj cardiac extern.
a 2-a etapa:
- tratament medicamentos;
- monitorizare ECG;
- defibrilare.
a 3-a etapa:
- determinarea consecințelor morții clinice;
- restabilirea funcțiilor întregului organism;
- reluarea completă a activității mentale.
Erori în timpul resuscitarii cardiopulmonare
Cel mai motive comune eșecul CPR:
- ajutor intempestiv;
- ventilație ineficientă;
- vibrații slabe ale pieptului în timpul compresiei (pentru adulți - mai puțin de 5 cm);
- suprafața pe care este așezată victima este prea moale;
- poziţionarea incorectă a mâinilor resuscitatorului.
Dacă 30 de minute de acțiune nu ajută la restabilirea circulației sângelui, victima este declarată moartă și CPR este oprită. Erorile din timpul resuscitării cardiopulmonare în timpul eliminării insuficienței cardiace acute sunt pline de complicații grave. Consecințele poziționării incorecte a mâinilor resuscitatorului și eforturilor excesive sunt:
- fracturi ale coastelor;
- leziuni pulmonare din cauza resturilor acestora;
- rupturi hepatice;
- leziuni cardiace.

Contraindicații pentru resuscitarea cardiopulmonară
Scopul RCP este de a readuce o persoană la viață și nu de a întârzia moartea, astfel încât astfel de măsuri sunt zadarnice dacă există contraindicații pentru resuscitarea cardiopulmonară. Acest:
- moarte clinică prin boli cu modificări degenerative totale ale organismului (ultimul stadiu al cancerului, insuficiență respiratorie acută, insuficiență cardiacă etc.);
- prezența unor leziuni grave care sunt incompatibile cu viața;
- semne de moarte biologică (pupilele înnorate, corpul rece, în primul rând pete cadaverice pe gât etc.).
Simulatoare de resuscitare cardiopulmonară
Astfel de manuale au scopul de a preda tehnicile de RCP pentru populația generală. Simulatoarele de resuscitare cardiopulmonară „Maxim” produse pe plan intern sunt eficiente. Cel mai avansat model, Maxim III, este un manechin computerizat cu un monitor și un afișaj pentru trunchi montat pe perete, care afișează corectitudinea tuturor manipulărilor. Modelele mai simple „Maxim II” și „Maxim I” vă permit, de asemenea, să exersați abilitățile necesare.
Măsurile de resuscitare sunt acțiunile unui medic în caz de deces clinic, care vizează menținerea funcțiilor de circulație sanguină, respirație și revitalizarea organismului. Există două niveluri de măsuri de resuscitare: de bazăȘi de specialitate resuscitare. Succesul măsurilor de resuscitare depinde de trei factori:
Recunoașterea precoce a morții clinice;
Initierea imediata a resuscitarii de baza;
Sosirea rapidă a profesioniștilor și începerea resuscitarii specializate.
Diagnosticul decesului clinic
Moartea clinică (stop cardiac subit) se caracterizează prin următoarele semne:
Pierderea conștienței;
Absența pulsului în arterele centrale;
Oprirea respirației;
Absența zgomotelor cardiace;
Dilatarea pupilelor;
Schimbarea culorii pielii.
Trebuie remarcat faptul că pentru a stabili moartea clinică și pentru a începe măsurile de resuscitare, primele trei semne sunt suficiente: lipsă de conștiență, puls în arterele centrale și respirație. După ce se pune diagnosticul, resuscitarea cardiopulmonară de bază ar trebui să înceapă cât mai curând posibil și, dacă este posibil, apelați o echipă de resuscitatori profesioniști.
Resuscitare cardiopulmonară de bază
Resuscitarea cardiopulmonară de bază este prima etapă a îngrijirii, a cărei promptitudine determină probabilitatea de succes. Efectuat la locul descoperirii pacientului de către prima persoană care îi posedă abilitățile. Principalele etape ale resuscitării cardiopulmonare de bază au fost formulate încă din anii 60 ai secolului XX de P. Safar.
A - căilor respiratorii- asigurarea liberei permeabilitati a cailor respiratorii.
IN - respiraţie- Ventilator.
CU - circulaţie- masaj cardiac indirect.
Înainte de a începe acești pași, este extrem de important să așezi pacientul pe o suprafață tare și să-l așezi în decubit dorsal cu picioarele ridicate pentru a crește fluxul de sânge către inimă (unghi de elevație 30-45? C).
Asigurarea permeabilității căilor aeriene libere
Pentru a asigura permeabilitatea liberă a căilor aeriene, se iau următoarele măsuri:
1. Dacă există cheaguri de sânge, salivă, corpi străini sau vărsături în cavitatea bucală, aceasta trebuie curățată mecanic (capul este întors în lateral pentru a preveni aspirația).
2. Principala metodă de restabilire a permeabilității căilor respiratorii (în cazul retractării limbii etc.) este așa-numita tehnică triplă a lui P. Safar (Fig. 8-9): îndreptarea capului, deplasarea maxilarului inferior înainte, deschiderea gură. În acest caz, ar trebui să evitați să vă îndreptați capul dacă bănuiți o leziune a coloanei cervicale.
3. După finalizarea măsurilor de mai sus, faceți o respirație de probă de tip „gura la gură”.
Ventilatie artificiala
Ventilația mecanică începe imediat după restabilirea permeabilității căilor respiratorii superioare și se efectuează conform tipului „gura la gură” și „gura la nas” (Fig. 8-10). Prima metodă este de preferat; persoana care resuscita respiră adânc, acoperă gura victimei cu buzele și expiră. În acest caz, ar trebui să ciupești nasul victimei cu degetele. La copii, respirația în gură și nas este utilizată în același timp. Utilizarea conductelor de aer simplifică foarte mult procedura.
Reguli generale de ventilație mecanică
1. Volumul de injectare trebuie să fie de aproximativ 1 litru, frecvența ar trebui să fie de aproximativ 12 ori pe minut. Aerul suflat conține 15-17% oxigen și 2-4% CO 2, ceea ce este suficient, ținând cont de aerul din spațiul mort, care este aproape ca compoziție de aerul atmosferic.
2. Expirația trebuie să dureze cel puțin 1,5-2 s. Creșterea duratei expirației crește eficacitatea acesteia. Totodată, se reduce posibilitatea de dilatare gastrică, care poate duce la regurgitare și aspirație.
3. În timpul ventilației mecanice, permeabilitatea căilor respiratorii trebuie monitorizată constant.
4. Pentru a preveni complicațiile infecțioase, resuscitatorul poate folosi un șervețel, o batistă etc.
5. Criteriul principal pentru eficacitatea ventilației mecanice: dilatarea toracelui la injectarea aerului și prăbușirea acestuia în timpul expirației pasive. Umflarea regiunii epigastrice indică un stomac destins. În acest caz, ar trebui să verificați căile respiratorii sau să schimbați poziția capului.
6. O astfel de ventilație mecanică este extrem de obositoare pentru resuscitator, de aceea, cât mai curând posibil, este indicat să treceți la ventilație mecanică folosind cele mai simple aparate de tip „Ambu”, ceea ce mărește și eficacitatea ventilației mecanice.

Orez. 8-9.Tehnica triplă a lui P. Safar: a - retragerea limbii; b - extensia capului; c - extensia maxilarului inferior; d - deschiderea gurii

Orez. 8-10.Tipuri de respirație artificială: a - gură la gură; b - gura la nas; c - în gură și nas în același timp; g - folosind o conductă de aer; d - pozitia conductei de aer si tipurile acesteia
Masaj cardiac indirect (închis).
Masajul cardiac indirect este, de asemenea, clasificat ca resuscitare cardiopulmonară de bază și se efectuează în paralel cu ventilația mecanică. Compresia toracică duce la restabilirea circulației sângelui datorită următoarelor mecanisme.
1. Pompă cardiacă: compresia inimii între stern și coloana vertebrală datorită prezenței valvelor duce la stoarcerea mecanică a sângelui în direcția dorită.
2. Pompă toracică: compresia face ca sângele să fie stors din plămâni și trimis către inimă, ceea ce ajută foarte mult la restabilirea fluxului sanguin.
Alegerea unui punct pentru compresia toracică
Presiunea pe piept trebuie aplicată pe linia mediană la marginea treimii inferioare și mijlocii a sternului. De obicei, deplasând degetul IV în sus de-a lungul liniei mediane a abdomenului, resuscitatorul simte procesul xifoid al sternului, aplică încă un II și III pe degetul IV, găsind astfel punctul de compresie (Fig. 8-11).

Orez. 8-11.Selectarea punctului de compresie și a tehnicii de masaj indirect: a - punctul de compresie; b - pozitia mainii; c - tehnica masajului
Bataie precordiala
În cazul unui stop cardiac brusc, un șoc precordial poate fi o metodă eficientă. Folosind un pumn de la o înălțime de 20 cm, loviți pieptul de două ori în punctul de compresie. Dacă nu există efect, treceți la masaj cardiac închis.
Tehnica masajului cu inima închisă
Victima se află pe o bază rigidă (pentru a preveni posibilitatea deplasării întregului corp sub influența mâinilor resuscitatorului) cu membrele inferioare ridicate (retur venos crescut). Resuscitatorul este pozitionat lateral (dreapta sau stanga), pune o palma peste cealalta si aplica presiune pe piept cu bratele indreptate la coate, atingand victima in punctul de compresie doar cu partea proximala a palmei. situat mai jos. Aceasta crește efectul de presiune și previne deteriorarea coastelor (vezi Fig. 8-11).
Intensitatea și frecvența compresiunilor. Sub influența mâinilor resuscitatorului, sternul ar trebui să se deplaseze cu 4-5 cm, frecvența compresiei ar trebui să fie de 80-100 pe minut, durata presiunii și a pauzei ar trebui să fie aproximativ egale între ele.
„compresie-decompresie” activă.„Compresia-decompresia” activă a toracelui pentru resuscitare a fost folosită din 1993, dar nu a găsit încă o utilizare pe scară largă. Se efectuează cu ajutorul aparatului Cardiopamp, echipat cu o ventuză specială și asigură sistolă artificială activă și diastola activă a inimii, facilitând ventilația mecanică.
Masaj direct (deschis) al inimii
Masajul cardiac direct este rar folosit în timpul măsurilor de resuscitare.
Indicatii
Stop cardiac în timpul operațiilor intratoracice sau intraabdominale (masaj transdiafragmatic).
Leziuni toracice cu suspiciune de sângerare intratoracică și afectare pulmonară.
Suspiciune de tamponare cardiacă, pneumotorax tensional, embolie pulmonară.
Leziune sau deformare a pieptului care împiedică masajul închis.
Ineficacitatea unui masaj închis timp de câteva minute (indicație relativă: utilizat la victimele tinere, cu așa-numita „moarte nejustificată”, este o măsură a disperării).
Tehnică. Se efectuează toracotomie în al patrulea spațiu intercostal din stânga. Mâna este introdusă în cavitatea toracică, patru degete sunt plasate sub suprafața inferioară a inimii, iar primul deget este plasat pe suprafața sa frontală și se efectuează compresia ritmică a inimii. În timpul operațiilor din interiorul cavității toracice, când aceasta din urmă este larg deschisă, masajul se efectuează cu ambele mâini.
Combinație de ventilație mecanică și masaj cardiac
Ordinea combinării ventilației mecanice cu masajul cardiac depinde de câte persoane oferă asistență victimei.
Reanimarea Unu
Resuscitatorul efectuează 2 respirații, urmate de 15 compresii toracice. Acest ciclu se repetă apoi.
Două persoane în resuscitare
Un resuscitator efectuează ventilație mecanică, celălalt efectuează masaj cardiac indirect. În acest caz, raportul dintre frecvența respirației și compresiile toracice ar trebui să fie de 1:5. În timpul inspirației, cel de-al doilea resuscitator trebuie să întrerupă compresiile pentru a preveni regurgitarea stomacului. În același timp, în timpul masajului pe fundalul ventilației mecanice printr-un tub endotraheal, astfel de pauze nu sunt necesare. În plus, compresia în timpul inspirației este utilă, deoarece mai mult sânge din plămâni intră în inimă și circulația artificială devine eficientă.
Eficacitatea măsurilor de resuscitare
O condiție obligatorie pentru efectuarea măsurilor de resuscitare este monitorizarea constantă a eficacității acestora. Trebuie să se distingă două concepte:
Eficacitatea resuscitarii;
Eficacitatea respirației artificiale și a circulației sângelui.
Eficacitatea resuscitarii
Eficacitatea resuscitării este înțeleasă ca rezultatul pozitiv al revigorării pacientului. Măsurile de resuscitare sunt considerate eficiente atunci când apare un ritm sinusal al contracțiilor inimii, circulația sângelui este restabilită cu înregistrarea tensiunii arteriale sistolice de cel puțin 70 mm Hg, constricția pupilei și apariția unei reacții la lumină, restabilirea culorii pielii și reluarea tensiunii spontane. respirație (aceasta din urmă nu este necesară).
Eficiența respirației artificiale și a circulației sanguine
Eficacitatea respirației artificiale și a circulației sângelui se spune atunci când măsurile de resuscitare nu au condus încă la revigorarea organismului (circulația sanguină spontană și respirația sunt absente), dar măsurile luate susțin artificial procesele metabolice în țesuturi și, prin urmare, prelungesc durata clinică. moarte. Eficacitatea respirației artificiale și a circulației sângelui este evaluată de următorii indicatori:
1. Constricția elevilor.
2. Apariția pulsației transmisoare în arterele carotide (femurale) (evaluată de un resuscitator în timp ce altul efectuează compresiuni toracice).
3. Modificarea culorii pielii (scăderea cianozei și a paloarei).
Dacă respirația artificială și circulația sângelui sunt eficiente, măsurile de resuscitare continuă până la obținerea unui efect pozitiv sau până la dispariția definitivă a semnelor indicate, după care resuscitarea poate fi oprită după 30 de minute.
Terapie medicamentoasă pentru resuscitarea de bază
În unele cazuri, în timpul resuscitării de bază este posibilă utilizarea medicamentelor farmacologice.
Căi de administrare
În timpul resuscitării, se utilizează trei metode de administrare a medicamentelor:
Injectare intravenoasă (se recomandă administrarea medicamentelor printr-un cateter în vena subclavie);
intracardiac;
Endotraheal (cu intubare traheală).
Tehnica de injectare intracardiacă
Puncția cavității ventriculare se realizează într-un punct situat la 1-2 cm în stânga sternului în al patrulea spațiu intercostal. In acest caz este necesar un ac de 10-12 cm lungime.Acul se introduce perpendicular pe piele; Un semn de încredere că acul se află în cavitatea inimii este apariția sângelui în seringă atunci când pistonul este tras spre sine. Administrarea intracardiacă a medicamentelor nu este utilizată în prezent din cauza amenințării unui număr de complicații (leziuni pulmonare etc.). Această metodă este considerată doar din perspectivă istorică. Singura excepție este administrarea intracardiacă de epinefrină în cavitatea ventriculară în timpul masajului cardiac deschis folosind un ac de injecție convențional. În alte cazuri, medicamentele sunt administrate în vena subclavie sau endotraheal.
Medicamente utilizate în resuscitarea de bază
Timp de câteva decenii, administrarea de epinefrină, atropină, clorură de calciu și bicarbonat de sodiu a fost considerată necesară în timpul resuscitarii cardiopulmonare de bază. Astăzi, singurul medicament universal utilizat pentru resuscitarea cardiopulmonară este epinefrina în doză de 1 mg (endotraheal - 2 mg), se administrează cât mai devreme posibil, repetându-se ulterior perfuzia la fiecare 3-5 minute. Efectul principal al epinefrinei în timpul resuscitării cardiopulmonare este redistribuirea fluxului sanguin de la organele și țesuturile periferice către miocard și creier, datorită efectului său α-adrenomimetic. Epinefrina stimulează, de asemenea, structurile β-adrenoreactive ale miocardului și vaselor coronare, crește fluxul sanguin coronarian și contractilitatea mușchiului inimii. În timpul asistolei, tonifică miocardul și ajută la „pornirea” inimii. În cazul fibrilației ventriculare, favorizează tranziția fibrilației cu unde mici la fibrilația cu unde mari, ceea ce crește eficacitatea defibrilației.
Utilizarea atropinei (1 ml soluție 0,1%), bicarbonat de sodiu (soluție 4% la o rată de 3 ml/kg greutate corporală), lidocaină, clorură de calciu și alte medicamente se efectuează conform indicațiilor în funcție de tipul de circulație. arestarea și cauza care a determinat-o. În special, lidocaina în doză de 1,5 mg/kg greutate corporală este medicamentul de elecție pentru fibrilație și tahicardie ventriculară.
Algoritm de resuscitare de bază
Ținând cont de natura complexă a acțiunilor necesare în caz de deces clinic și de viteza dorită a acestora, au fost dezvoltați o serie de algoritmi specifici pentru acțiunile resuscitatorului. Una dintre ele (Yu.M. Mikhailov, 1996) este prezentată în diagramă (Fig. 8-12).

Orez. 8-12.Algoritm pentru resuscitarea cardiopulmonară de bază
Bazele resuscitarii cardiopulmonare specializate
Resuscitarea cardiopulmonară specializată este efectuată de resuscitatori profesioniști folosind instrumente speciale de diagnostic și tratament. Trebuie remarcat faptul că activitățile specializate se desfășoară numai pe fondul resuscitarii cardiopulmonare de bază, o completează sau o îmbunătățesc. Căile respiratorii libere, ventilația mecanică și masajul cardiac indirect sunt componente obligatorii și principale ale tuturor măsurilor de resuscitare. Dintre activitățile suplimentare desfășurate, în ordinea implementării și semnificației acestora, se pot distinge următoarele.
Diagnosticare
Prin clarificarea istoricului medical, precum și a metodelor speciale de diagnostic, se identifică cauzele morții clinice: sângerări, traumatisme electrice, intoxicații, boli de inimă (infarct miocardic), embolie pulmonară, hiperkaliemie etc.
Pentru tactica de tratament, este important să se determine tipul de stop circulator. Sunt posibile trei mecanisme:
tahicardie ventriculară sau fibrilație ventriculară;
Asistolie;
Disocierea electromecanica.
Alegerea măsurilor prioritare de tratament, rezultatul și prognosticul resuscitarii cardiopulmonare depind de recunoașterea corectă a mecanismului stopului circulator.
Acces venos
Asigurarea accesului venos fiabil - condiție cerută efectuarea măsurilor de resuscitare. Cel mai optim este cateterismul vena subclavie. În același timp, cateterismul în sine nu ar trebui să întârzie sau să interfereze cu resuscitarea. În plus, este posibil să se administreze medicamente în venele femurale sau periferice.
Defibrilarea
Defibrilarea este una dintre cele mai importante măsuri de resuscitare specializată, necesară pentru fibrilația ventriculară și tahicardia ventriculară. Câmpul electric puternic creat în timpul defibrilației suprimă surse multiple de excitație miocardică și restabilește ritmul sinusal. Cu cât procedura este efectuată mai devreme, cu atât este mai mare probabilitatea eficacității acesteia. Folosit pentru defibrilare aparate speciale- un defibrilator, ai cărui electrozi sunt așezați pe pacient, așa cum se arată în diagramă (Fig. 8-13).
Puterea primei descărcări este setată la 200 J, dacă această descărcare este ineficientă, a doua - 300 J, iar apoi a treia - 360 J. Intervalul dintre descărcări este minim - doar pentru a se asigura că fibrilația este menținută folosind electrocardioscopul. Defibrilarea se poate repeta de mai multe ori. În același timp, este extrem de important să respectați măsurile de siguranță: fără contact personal medical cu corpul pacientului.
Intubația traheală
Intubația trebuie efectuată cât mai devreme posibil, deoarece acest lucru oferă urmatoarele avantaje:
Asigurarea permeabilității căilor aeriene libere;
Prevenirea regurgitării din stomac în timpul compresiunilor toracice;
Asigurarea unei ventilații controlate adecvate;
Capacitatea de a comprima simultan pieptul în timp ce suflați aer în plămâni;
Asigurarea posibilității de administrare intratraheală a medicamentelor (medicamentele se diluează în 10 ml soluție salină și se administrează printr-un cateter distal de capătul tubului endotraheal, după care se fac 1-2 respirații; doza de medicamente se mărește cu 2-2,5 ori comparativ cu administrarea intravenoasă).

Orez. 8-13.Dispunerea electrozilor pentru defibrilare
Terapie medicamentoasă
Terapia medicamentosă este extrem de variată și depinde în mare măsură de cauza morții clinice (boala de bază). Cele mai frecvent utilizate sunt atropina, medicamentele antiaritmice, preparatele de calciu, glucocorticoizii, bicarbonatul de sodiu, antihipoxantele și mijloacele de reumplere a volumului sanguin. În caz de sângerare, transfuzia de sânge este de o importanță capitală.
Protecția creierului
În timpul resuscitării, apare întotdeauna ischemia cerebrală. Pentru a-l reduce folosiți următoarele mijloace:
Hipotermie;
Normalizarea echilibrului acido-bazic și apă-electrolitic;
Blocaj neurovegetativ (clorpromazină, levomepromazină, difenhidramină etc.);
Permeabilitate redusă a barierei hemato-encefalice (glucocorticoizi, acid ascorbic, atropină);
Antihipoxanti și antioxidanți;
Medicamente care îmbunătățesc proprietățile reologice ale sângelui.
Circulație asistată
În cazul decesului clinic în timpul intervenției chirurgicale cardiace, este posibilă utilizarea unui aparat inimă-plămân. În același timp, se folosește așa-numita circulație asistată (contrapulsatie aortică etc.).
Algoritm pentru resuscitare specializată
Resuscitarea cardiopulmonară specializată este o ramură a medicinei, declarație detaliată care se află în manuale speciale.
Prognoza măsurilor de resuscitare și a bolii post-resuscitare
Prognosticul pentru restabilirea funcțiilor corpului după resuscitare este asociat în primul rând cu prognosticul pentru restabilirea funcțiilor creierului. Acest prognostic se bazează pe durata absenței circulației sângelui, precum și pe momentul în care apar semnele de refacere a funcției cerebrale.
Eficacitatea resuscitării, restabilirea circulației sângelui și respirația nu indică întotdeauna o restabilire completă a funcțiilor corpului. Tulburările metabolice în timpul stopului circulator și respirator, precum și în timpul măsurilor de resuscitare de urgență duc la insuficiență funcțională diverse organe(creier, inimă, plămâni, ficat, rinichi), care se dezvoltă după stabilizarea parametrilor sistemelor vitale de bază. Complexul de modificări care apar în organism după resuscitare se numește „boală post-resuscitare”.
Legal și aspecte morale
Indicații pentru măsuri de resuscitare
Problemele privind desfășurarea și încetarea măsurilor de resuscitare sunt reglementate de acte legislative. Resuscitarea cardiopulmonară este indicată în toate cazurile moarte subita, și numai pe măsură ce progresează, se clarifică circumstanțele decesului și contraindicațiile pentru resuscitare. Excepțiile sunt:
Leziune incompatibilă cu viața (separarea capului, strivirea toracelui);
Disponibilitate semne evidente moartea biologică.
Contraindicații la măsurile de resuscitare
Resuscitarea cardiopulmonară nu este indicată în următoarele cazuri:
Dacă moartea a avut loc în timpul utilizării complexului complet de terapie intensivă indicată pentru acest pacient și nu a fost bruscă, ci asociată cu o boală care este incurabilă pentru nivelul actual de dezvoltare a medicinei;
La pacienții cu boli cronice în stadiu terminal, lipsa de speranță și inutilitatea resuscitării trebuie înregistrate în prealabil în istoricul medical; Astfel de boli includ adesea neoplasme maligne în stadiul IV, forme severe de accident vascular cerebral, leziuni incompatibile cu viața;
Dacă se stabilește clar că au trecut mai mult de 25 de minute de la stopul cardiac (dacă temperatura normala mediu inconjurator);
Dacă pacienţii şi-au înregistrat refuz justificat de la efectuarea măsurilor de resuscitare în modul prevăzut de lege.
Încetarea măsurilor de resuscitare
Resuscitarea cardiopulmonară poate fi întreruptă în următoarele cazuri.
Asistența este oferită de neprofesioniști - în absența semnelor de eficacitate a respirației artificiale și a circulației sângelui în 30 de minute de la măsurile de resuscitare sau conform indicațiilor specialiștilor în resuscitare.
Profesioniștii oferă asistență:
Dacă în cursul procedurii se dovedește că resuscitarea nu este indicată pentru pacient;
Dacă măsurile de resuscitare sunt complet ineficiente în 30 de minute;
Dacă există stopuri cardiace repetate care nu sunt supuse intervenției medicale.
Probleme de eutanasie
Există două tipuri de eutanasie: activă și pasivă.
Eutanasie activă
Aceasta este uciderea intenționată cu compasiune, cu sau fără cererea pacientului. Ea vrea să spună actiuni active un medic este de obicei numit altceva „metoda seringii umplute”. Astfel de acțiuni sunt interzise de legile marii majorități a țărilor și sunt considerate un act criminal - omor premeditat.
Eutanasie pasivă
Eutanasia pasivă este limitarea sau excluderea unor metode de tratament deosebit de complexe, care, deși ar prelungi viața pacientului cu prețul unei suferințe ulterioare, nu ar salva-o. Altfel numită eutanasie pasivă „metoda cu seringă întârziată”. Problema eutanasiei pasive este deosebit de relevantă în tratamentul bolilor extrem de severe, incurabile, al decorticației și al defectelor congenitale severe. Moralitate, umanitate și oportunitate actiuni similare Medicii sunt încă percepuți ambiguu de către societate; în marea majoritate a țărilor astfel de acțiuni nu sunt recomandate. Toate tipurile de eutanasie sunt interzise în Rusia.
În practica medicală, există cazuri în care există o oportunitate potențială de restaurare funcții esențiale corpul uman. Acest lucru a necesitat dezvoltarea unui curs specific de acțiune care ar putea contribui la revitalizare. În continuare, vom lua în considerare ce este un complex de măsuri de resuscitare.
Informații generale
Există o anumită ramură a medicinei care studiază măsurile de resuscitare. În cadrul acestei discipline sunt studiate diverse aspecte ale renașterii umane, sunt dezvoltate metode de prevenire și tratament.Această secțiune a medicinei clinice se numește resuscitare, iar aplicarea directă a anumitor metode de restabilire a vieții se numește resuscitare.
Când sunt folosite tehnicile de revitalizare?
Exista diverse cazuri când sunt necesare metode de refacere a funcţiilor vitale. Astfel, măsurile de resuscitare sunt utilizate în timpul (pe fondul unui atac de cord, din cauza traumatismelor electrice etc.), respirației (când corp strain blochează traheea etc.), otrăvire. Ajutorul pentru o persoană este necesar în caz de pierderi mari de sânge, insuficiență renală sau hepatică acută, leziuni severe etc. De foarte multe ori, timpul pentru resuscitare este foarte limitat. În acest sens, acțiunile persoanei care acordă asistență trebuie să fie clare și rapide.
Punct important
În unele cazuri, măsurile de resuscitare nu sunt practice. În special, astfel de situații includ daune ireversibile sisteme vitaleși organe, în primul rând creierul. Măsurile de resuscitare în caz de deces clinic sunt ineficiente la 8 minute de la anunțarea acestuia. Tehnicile de revitalizare nu sunt utilizate dacă resursele compensatorii existente ale organismului sunt epuizate (de exemplu, pe fondul tumorilor maligne care apar cu epuizare generală). Eficacitatea măsurilor de resuscitare crește semnificativ atunci când sunt efectuate în secții specializate care sunt dotate cu echipamentul necesar.

Metode de bază
Acestea includ masajul cardiac și respirația artificială. Acesta din urmă este o procedură de înlocuire a aerului din plămânii victimei. Ventilația artificială ajută la menținerea schimbului de gaze atunci când respirația naturală este insuficientă sau imposibilă. Masajul cardiac poate fi direct sau închis. Primul se efectuează prin compresia directă a organului. Această metodă este utilizată în timpul operațiilor în zona pieptului la deschiderea cavității acesteia. Masajul indirect este strângerea organului dintre stern și coloana vertebrală. Să luăm în considerare aceste măsuri de resuscitare în detaliu.
Respirația artificială: informații generale
Nevoia de ventilatie apare in cazul unor tulburari in centrii de reglare datorate edemului sau tulburarilor circulatorii la nivelul creierului. Procedura se efectuează în caz de deteriorare a fibrelor nervoase și a mușchilor implicați în actul de respirație (din cauza poliomielitei, tetanosului, otrăvirii), patologiilor severe (pneumonie extinsă, afecțiune astmatică și altele). Furnizarea de măsuri de resuscitare folosind metode hardware este practicată pe scară largă. Utilizarea aparatelor respiratorii automate vă permite să mențineți schimbul de gaze în plămâni pe o perioadă lungă de timp. Pentru ventilația plămânilor - ca măsură îngrijire de urgență- sunt abordate pe fondul unor afecțiuni precum înec, asfixie (sufocare), accident vascular cerebral (solar sau căldură), vătămare electrică, otrăvire. În astfel de cazuri, se recurge adesea la respirația artificială folosind metode expiratorii: gură la gură sau nas.
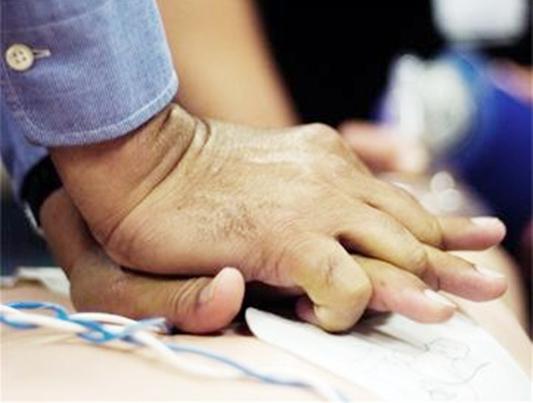
Permeabilitatea tractului respirator
Acest indicator este cea mai importantă condiție pentru o ventilație eficientă a aerului. În acest sens, înainte de a utiliza metodele expiratorii este necesar să se asigure trecerea liberă a aerului prin tractul respirator. Ignorarea acestei acțiuni duce la o ventilație ineficientă a plămânilor folosind tehnici gură la gură sau nas la gură. Permeabilitatea slabă poate fi adesea cauzată de retragerea epiglotei și a rădăcinii limbii. Acest lucru, la rândul său, se întâmplă din cauza relaxării muschii masticatori si deplasarea maxilarului inferior in stare inconstienta a pacientului. Pentru a restabili permeabilitatea, capul victimei este aruncat înapoi cât mai mult posibil - îndreptat la articulația spino-occipitală. În acest caz, maxilarul inferior este împins înainte, astfel încât bărbia să fie într-o poziție mai ridicată. Un canal de aer curbat este introdus în spatele epiglotei prin gâtul victimei.
Manipulări pregătitoare
Există o anumită secvență de măsuri de resuscitare pentru a restabili respirația normală a victimei. Persoana trebuie mai întâi așezată orizontal pe spate. Stomacul, pieptul și gâtul sunt eliberate de îmbrăcămintea constrângătoare: cravata este desfăcută, cureaua și gulerul sunt desfășurate. Cavitatea bucală a victimei trebuie să fie eliberată de vărsături, mucus și salivă. Apoi, punând o mână pe zona coroanei, aduceți cealaltă sub gât și aruncați capul înapoi. Dacă fălcile victimei sunt strânse strâns, cea inferioară este scoasă apăsând pe colțurile sale cu degetele arătător.

Derularea procedurii
Dacă respirația artificială se efectuează de la gură la nas, atunci gura victimei ar trebui să fie închisă, ridicând maxilarul inferior. Persoana care oferă asistență respiră adânc, își înfășoară buzele în jurul nasului pacientului și expiră puternic. Când utilizați a doua tehnică, acțiunile sunt oarecum diferite. Dacă se face respirație artificială în gură, nasul victimei este închis. Persoana care oferă asistență expiră în cavitatea bucală, acoperită cu o eșarfă. După aceasta ar trebui să se întâmple ieșire pasivă aer din plămânii pacientului. Pentru a face acest lucru, gura și nasul lui sunt ușor deschise. În acest timp, persoana care oferă asistență își mișcă capul în lateral și face 1-2 respirații normale. Criteriul pentru corectitudinea manipulărilor este excursia (mișcarea) toracelui victimei în timpul inhalării artificiale și în timpul expirației pasive. Dacă nu există mișcare, cauzele trebuie identificate și eliminate. Aceasta poate fi o permeabilitate insuficientă a pasajelor, un volum mic de flux de aer suflat, precum și o etanșare slabă între nasul/gura victimei și cavitatea bucală a persoanei care oferă asistență.
Informații suplimentare
În medie, 12-18 respirații artificiale trebuie luate într-un minut. În cazuri de urgență, ventilația se realizează folosind „respiratoare portabile”. De exemplu, aceasta ar putea fi o pungă specială, care este prezentată sub forma unei camere de cauciuc auto-expandibile. Are o supapă specială care asigură separarea fluxului de aer care intră și cel care iese pasiv. Atunci când este utilizat corect în acest mod, schimbul de gaze poate fi menținut pe o perioadă lungă de timp.

Masaj inimii
După cum am menționat mai sus, există o directă și metoda indirecta restabilirea activității organelor. În acest din urmă caz, din cauza comprimării inimii între coloana vertebrală și stern, sângele intră în artera pulmonara din ventriculul drept și din stânga - într-un cerc mare. Acest lucru duce la restabilirea nutriției creierului și vaselor coronare. În multe cazuri, acest lucru ajută inima să își reia activitatea. Masajul indirect este necesar în caz de încetare bruscă sau agravare a contracțiilor organelor. Acesta poate fi stop cardiac sau fibrilație ventriculară la pacienții cu traumatisme electrice, atac de cord etc. Atunci când determinați nevoia de masaj indirect, ar trebui să vă concentrați pe o serie de semne. În special, măsurile de resuscitare sunt efectuate în caz de oprire bruscă a respirației, absența pulsului, pupile dilatate, pierderea conștienței și dezvoltarea pielii palide.
Informații importante
De regulă, masajul început devreme după ce inima se oprește sau se agravează este foarte eficient. Mare importanță are o perioadă după care încep manipulările. Astfel, măsurile de resuscitare efectuate imediat după debutul acesteia sunt mai eficiente decât acțiunile întreprinse 5-6 minute mai târziu. Manipularile efectuate corect pot restabili activitatea organului relativ rapid. Ca și în alte cazuri, există o anumită secvență de măsuri de resuscitare. Cunoașterea tehnicii de efectuare a masajului cardiac indirect vă va permite să salvați viața unei persoane în situații de urgență.

Derularea procedurii
Înainte de a efectua măsuri de resuscitare, victima trebuie așezată pe o suprafață dură pe spate. Dacă pacientul este în pat, atunci în absența unei canapele dure, el este transferat pe podea. Victima este eliberată de îmbrăcămintea exterioară și centura este scoasă. Un punct important este poziția corectă a mâinilor resuscitatorului. Palma este așezată pe treimea inferioară a pieptului, a doua este plasată deasupra. Ambele mâini ar trebui să fie înăuntru articulațiile cotuluiîndreptat. Membrele sunt situate perpendicular pe suprafața sternului. De asemenea, palmele trebuie să fie într-o poziție maxim extinsă. articulațiile încheieturii mâinii- cu degetele ridicate. În această poziție, presiunea asupra sternului în treimea sa inferioară este efectuată de partea inițială a palmei. Presiunile sunt împingeri rapide în stern. Pentru a-l îndrepta, scoateți mâinile de la suprafață după fiecare apăsare. Forța necesară pentru deplasarea sternului cu 4-5 cm este asigurată nu numai de mâini, ci și de greutatea resuscitatorului. În această privință, dacă victima stă întinsă pe o canapea sau pe un pat cu suport, atunci este mai bine ca persoana care oferă asistență să stea pe un suport. Dacă pacientul este pe pământ, resuscitatorul va fi mai confortabil în genunchi. Frecvența presiunii - 60 de apăsări pe minut. Când se efectuează masaj cardiac paralel și ventilație a plămânilor, două persoane efectuează 4-5 împingeri în stern pe respirație, iar 1 persoană efectuează 2 respirații la 8-10 compresii.
În plus
Eficacitatea manipulărilor este verificată cel puțin o dată pe minut. Este necesar să se acorde atenție pulsului din zona arterelor carotide, stării pupilelor și prezenței respirației spontane, creșterea tensiunii arteriale și scăderea cianozei sau a paloarei. Dacă este disponibil echipament adecvat, măsurile de resuscitare sunt completate cu perfuzie intracardiacă de 1 ml de adrenalină 0,1% sau 5 ml de soluție de clorură de calciu zece procente. În unele cazuri, recuperare contractilitatea organul poate fi realizat printr-o lovitură puternică a pumnului în centrul sternului. Dacă este detectat, se folosește un defibrilator. Încetarea măsurilor de resuscitare are loc la 20-25 de minute după începerea acestora, dacă nu există niciun rezultat al manipulărilor.

Posibile complicații
Cea mai frecventă consecință a compresiunilor toracice sunt fracturile coastelor. Cel mai dificil este să evitați acest lucru la victimele în vârstă, deoarece pieptul lor nu este la fel de flexibil și elastic ca la pacienții tineri. Leziunile plămânilor și inimii, rupturile stomacului, splinei și ficatului apar mai puțin frecvent. Aceste complicații sunt o consecință a manipulării și dozării incorecte din punct de vedere tehnic presiune fizică pe stern.
Moarte clinică
Această perioadă este considerată stadiul morții și este reversibilă. Este însoțită de dispariție manifestări externe activitatea vieții umane: respirație, contracții ale inimii. Dar, în același timp, nu se observă modificări ireversibile ale țesuturilor și organelor. De obicei, durata perioadei este de 5-6 minute. În acest timp, funcțiile vieții pot fi restabilite folosind măsuri de resuscitare. După această perioadă, încep schimbări ireversibile. Ele sunt definite ca starea B în acest caz, nu este posibilă restabilirea completă a activității organelor și sistemelor. Durata morții clinice depinde de durata și tipul morții, de temperatura corpului și de vârstă. De exemplu, atunci când se utilizează hipotermie profundă artificială (scăderea temperaturii la 8-12 grade), perioada poate fi mărită la 1-1,5 ore.
Conceptul de resuscitare cardiopulmonară și cerebralăResuscitare cardiopulmonara(CPR) este un set de măsuri medicale care vizează revenirea la viață plină un pacient în stare de deces clinic.
Moarte clinică numită o afecțiune reversibilă în care nu există semne de viață (o persoană nu respiră, inima nu bate, este imposibil să se detecteze reflexe și alte semne de activitate cerebrală (o linie plată pe EEG)).
Reversibilitatea stării de moarte clinică în absența leziunilor incompatibile cu viața cauzate de leziuni sau boală depinde direct de perioada de inaniție de oxigen a neuronilor creierului.
Datele clinice indică faptul că recuperarea completă este posibilă dacă nu au trecut mai mult de cinci până la șase minute de la oprirea bătăilor inimii.
Evident, dacă moartea clinică apare din cauza înfometării de oxigen sau a otrăvirii severe a sistemului nervos central, atunci această perioadă se va reduce semnificativ.
Consumul de oxigen depinde în mare măsură de temperatura corpului, astfel încât cu hipotermia inițială (de exemplu, înecarea în apă cu gheață sau prins într-o avalanșă), resuscitarea cu succes este posibilă chiar și la douăzeci de minute sau mai mult după stopul cardiac. Și invers - la temperatura corporală ridicată, această perioadă se reduce la unul sau două minute.
Astfel, celulele cortexului cerebral suferă cel mai mult atunci când are loc moartea clinică, iar refacerea lor are o importanță decisivă nu numai pentru activitatea biologică ulterioară a organismului, ci și pentru existența unei persoane ca individ.
Prin urmare, restabilirea celulelor sistemului nervos central este o prioritate de top. Pentru a sublinia acest punct, multe surse medicale folosesc termenul de resuscitare cardiopulmonară și cerebrală (CPC).
Concepte de moarte socială, moarte cerebrală, moarte biologică
Resuscitarea cardiopulmonară întârziată reduce foarte mult șansele restabilirii funcțiilor vitale ale organismului. Astfel, dacă măsurile de resuscitare au fost începute la 10 minute după stopul cardiac, atunci în marea majoritate a cazurilor, restabilirea completă a funcțiilor sistemului nervos central este imposibilă. Pacienții supraviețuitori vor suferi de simptome neurologice mai mult sau mai puțin severe asociate cu afectarea cortexului cerebral.
Dacă resuscitarea cardiopulmonară a început la 15 minute după debutul morții clinice, atunci cel mai adesea există o moarte totală a cortexului cerebral, ceea ce duce la așa-numita moarte socială a unei persoane. În acest caz, este posibil să se restabilească numai funcțiile vegetative ale corpului (respirație independentă, nutriție etc.), iar persoana moare ca individ.
La 20 de minute după stopul cardiac, de regulă, apare moartea totală a creierului, când nici măcar funcțiile autonome nu pot fi restabilite. Astăzi, moartea totală a creierului este echivalentă din punct de vedere legal cu moartea unei persoane, deși viața corpului poate fi încă menținută o perioadă de timp cu ajutorul echipamentelor medicale și medicamentelor moderne.
Moartea biologică reprezintă moarte celulară masivă organe importante, în care restabilirea existenței organismului ca sistem integral nu mai este posibilă. Datele clinice indică faptul că moartea biologică apare la 30-40 de minute după stopul cardiac, deși semnele sale apar mult mai târziu.
Obiectivele și importanța resuscitării cardiopulmonare în timp util
Efectuarea resuscitării cardiopulmonare are ca scop nu numai reluarea respirației și bătăilor inimii normale, ci și să conducă la restabilirea completă a funcțiilor tuturor organelor și sistemelor.
La mijlocul secolului trecut, analizând datele autopsiei, oamenii de știință au observat că o parte semnificativă a deceselor nu erau asociate cu leziuni traumatice incompatibile cu viața sau modificări degenerative incurabile cauzate de bătrânețe sau boală.
Conform statisticilor moderne, resuscitarea cardiopulmonară la timp ar putea preveni fiecare al patrulea deces, readucerea pacientului la o viață plină.
Între timp, informații despre eficacitatea resuscitarii cardiopulmonare de bază pe etapa prespitalicească foarte dezamagitor. De exemplu, în Statele Unite, aproximativ 400.000 de oameni mor în fiecare an din cauza unui stop cardiac brusc. Principalul motiv al morții acestor oameni este intempestivitatea sau calitatea proastă a primului ajutor.
Astfel, cunoașterea elementelor de bază ale resuscitarii cardiopulmonare este necesară nu numai pentru medici, ci și pentru persoanele fără studii medicale dacă sunt preocupate de viața și sănătatea celorlalți.
Indicații pentru resuscitarea cardiopulmonară
 Indicația pentru resuscitarea cardiopulmonară este un diagnostic de deces clinic.
Indicația pentru resuscitarea cardiopulmonară este un diagnostic de deces clinic. Semnele morții clinice sunt împărțite în de bază și suplimentare.
Principalele semne ale morții clinice sunt: lipsa conștienței, respirația, bătăile inimii și dilatarea persistentă a pupilelor.
Lipsa respirației poate fi suspectată de imobilitatea toracelui și a peretelui abdominal anterior. Pentru a verifica autenticitatea semnului, trebuie să vă aplecați spre fața victimei, să încercați să simțiți mișcarea aerului cu propriul obraz și să ascultați sunetele respiratorii care provin din gura și nasul pacientului.
Pentru a verifica disponibilitatea bătăile inimii, este necesar să sondați puls pe arterele carotide (pe vasele periferice pulsul nu poate fi simțit când tensiunea arterială scade la 60 mmHg. si sub).
Tampoanele degetelor arătător și mijlociu sunt plasate pe zona mărului lui Adam și ușor deplasate lateral în fosa delimitată de perna musculară (mușchiul sternocleidomastoidian). Absența pulsului indică stop cardiac.
A verifica reacția pupilei, deschideți ușor pleoapa și întoarceți capul pacientului spre lumină. Dilatarea persistentă a pupilelor indică hipoxie profundă a sistemului nervos central.
Semne suplimentare: modificarea culorii pielii vizibile (paloare moartă, cianoză sau marmorare), lipsa tonusului muscular (un membru ușor ridicat și eliberat cade moale ca un bici), lipsa reflexelor (fără reacție la atingere, țipăt, stimuli durerosi). ).
Deoarece intervalul de timp dintre debutul morții clinice și apariția modificărilor ireversibile în cortexul cerebral este extrem de mic, un diagnostic rapid al morții clinice determină succesul tuturor acțiunilor ulterioare.
Prin urmare, recomandările pentru resuscitarea cardiopulmonară indică faptul că timpul maxim pentru stabilirea unui diagnostic de deces clinic nu trebuie să depășească cincisprezece secunde.
Contraindicații pentru resuscitarea cardiopulmonară
Asigurarea resuscitarii cardiopulmonare are ca scop readucerea pacientului la o viață plină și nu prelungirea procesului de moarte. Prin urmare, măsurile de resuscitare nu sunt efectuate dacă starea de moarte clinică a devenit sfârșitul firesc al unei boli grave de lungă durată care a epuizat forța organismului și a implicat grav modificări degenerativeîn multe organe și țesuturi. Vorbim despre stadiile terminale ale patologiei oncologice, stadiile extreme ale insuficientei cronice cardiace, respiratorii, renale, hepatice si altele asemenea.Contraindicațiile pentru resuscitarea cardiopulmonară sunt, de asemenea, semne vizibile ale inutilității totale a oricăror măsuri medicale.
În primul rând, vorbim despre deteriorare vizibilă, incompatibil cu viata.
Din același motiv, măsurile de resuscitare nu sunt efectuate dacă sunt detectate semne de moarte biologică.
Semnele timpurii de moarte biologică apar la 1-3 ore după stopul cardiac. Acestea sunt uscarea corneei, răcirea corpului, petele cadaverice și rigor mortis.
Uscarea corneei se manifestă prin tulburarea pupilei și o schimbare a culorii irisului, care apare acoperită cu o peliculă albicioasă (acest simptom se numește „strălucire de hering”). În plus, există un simptom al „pupilei pisicii” - cu o ușoară compresie globul ocular pupila se micșorează într-o fantă.
Corpul se răcește la temperatura camerei cu o rată de un grad pe oră, dar într-o cameră răcoroasă procesul are loc mai repede.
Petele cadaverice se formează din cauza redistribuirii post-mortem a sângelui sub influența gravitației. Primele pete pot fi găsite pe gât de jos (în spate dacă corpul este întins pe spate, iar în față dacă persoana a murit întinsă pe burtă).
Rigor mortis începe în mușchii maxilarului și ulterior se răspândește de sus în jos în tot corpul.
Astfel, regulile de resuscitare cardiopulmonară impun inițierea imediată a măsurilor imediat după stabilirea diagnosticului de deces clinic. Singurele excepții sunt acele cazuri în care imposibilitatea readucerii la viață a pacientului este evidentă (leziuni vizibile incompatibile cu viața, leziuni degenerative ireparabile documentate cauzate de grave boala cronica, sau semne pronunțate de moarte biologică).
Etapele și etapele resuscitarii cardiopulmonare
 Etapele și fazele resuscitarii cardiopulmonare au fost dezvoltate de patriarhul resuscitarii, autorul primului manual internațional de resuscitare cardiopulmonară și cerebrală, Peter Safar, doctor al Universității din Pittsburgh.
Etapele și fazele resuscitarii cardiopulmonare au fost dezvoltate de patriarhul resuscitarii, autorul primului manual internațional de resuscitare cardiopulmonară și cerebrală, Peter Safar, doctor al Universității din Pittsburgh. Astăzi, standardele internaționale pentru resuscitarea cardiopulmonară includ trei etape, fiecare dintre ele constând din trei etape.
Primul stagiu, în esență, este resuscitarea cardiopulmonară primară și cuprinde următoarele etape: asigurarea permeabilității căilor respiratorii, respirație artificială și masaj cardiac închis.
Scopul principal al acestei etape este prevenirea morții biologice prin combaterea urgentă a înfometării de oxigen. Prin urmare, se numește prima etapă de bază a resuscitarii cardiopulmonare sprijin de viață elementar .
A doua faza este realizat de o echipă specializată de resuscitatori și include terapie medicamentoasă, monitorizare ECG și defibrilare.
Această etapă se numește suport de viață în continuare , deoarece medicii și-au propus sarcina de a realiza circulația spontană.
A treia etapă se desfășoară exclusiv în secții de terapie intensivă specializate, motiv pentru care se numește suport de viață pe termen lung . Scopul său final: să asigure restabilirea completă a tuturor funcțiilor corpului.
În această etapă, se efectuează o examinare cuprinzătoare a pacientului, se determină cauza stopului cardiac și se evaluează gradul de deteriorare cauzat de starea de deces clinic. Ei efectuează măsuri medicale care vizează reabilitarea tuturor organelor și sistemelor și realizează reluarea activității mentale depline.
Astfel, resuscitarea cardiopulmonară primară nu presupune determinarea cauzei stopului cardiac. Tehnica sa este extrem de unificată, iar asimilarea tehnicilor metodologice este accesibilă oricui, indiferent de pregătirea profesională.
Algoritm pentru efectuarea resuscitarii cardiopulmonare
Algoritmul pentru efectuarea resuscitarii cardiopulmonare a fost propus de American Heart Association (AHA). Acesta prevede continuitatea activității resuscitatorilor în toate etapele și fazele de îngrijire a pacienților cu stop cardiac. Din acest motiv, algoritmul este numit lanțul vieții.Principiul de bază al resuscitării cardiopulmonare în conformitate cu algoritmul: notificarea timpurie a unei echipe specializate și tranziția rapidă la stadiul de susținere a vieții ulterioare.
Prin urmare, terapie medicamentoasă, defibrilarea și monitorizarea ECG trebuie efectuate cât mai devreme posibil. Așadar, apelarea la asistență medicală de specialitate este prima prioritate a resuscitarii cardiopulmonare de bază.
Reguli pentru resuscitarea cardiopulmonară
Dacă îngrijirea este acordată în afara zidurilor unei unități medicale, trebuie mai întâi evaluată siguranța locului pentru pacient și resuscitator. Dacă este necesar, pacientul este mutat.La cea mai mică suspiciune de amenințare cu moartea clinică (zgomotos, rar sau respirație necorespunzătoare, confuzie, paloare etc.) trebuie să suni la ajutor. Protocolul CPR necesită „multe mâini”, astfel încât implicarea mai multor persoane va economisi timp, va crește eficiența asistenței medicale primare și, prin urmare, va crește șansele de succes.
Deoarece diagnosticul de moarte clinică trebuie stabilit cât mai curând posibil, fiecare mișcare ar trebui salvată.
În primul rând, ar trebui să verificăm conștiința. Dacă nu există răspuns la apel și întrebări despre starea de bine, pacientul poate fi ușor zdruncinat de umeri (este necesară precauție extremă în cazul suspiciunii de leziune a coloanei vertebrale). Dacă nu puteți obține un răspuns la întrebări, trebuie să strângeți ferm falangea unghiilor victimei cu degetele.
În absența conștiinței, trebuie să apelați imediat un calificat îngrijire medicală(este mai bine sa faci asta printr-un asistent, fara a intrerupe examinarea initiala).
Dacă victima este inconștientă și nu răspunde la stimularea dureroasă (gemete, grimasă), atunci aceasta indică o comă profundă sau o moarte clinică. În acest caz, este necesar să deschideți simultan ochiul cu o mână și să evaluați reacția pupilelor la lumină, iar cu cealaltă să verificați pulsul în artera carotidă.
La persoanele inconștiente, este posibilă o încetinire pronunțată a bătăilor inimii, așa că ar trebui să așteptați cel puțin 5 secunde pentru unda pulsului. În acest timp, se verifică reacția pupilelor la lumină. Pentru a face acest lucru, deschideți ușor ochiul, evaluați lățimea pupilei, apoi închideți-l și deschideți-l din nou, observând reacția pupilei. Dacă este posibil, direcționați sursa de lumină către pupilă și evaluați reacția.
Pupilele pot fi încordate în mod persistent atunci când sunt otrăvite de anumite substanțe (analgezice narcotice, opiacee), astfel încât acest semn nu poate fi complet de încredere.
Verificarea prezenței bătăilor inimii întârzie adesea foarte mult diagnosticul, astfel încât recomandările internaționale pentru resuscitarea cardiopulmonară primară afirmă că, dacă unda de puls nu este detectată în cinci secunde, atunci diagnosticul de moarte clinică este stabilit prin absența conștiinței și a respirației.
Pentru a înregistra absența respirației, ei folosesc tehnica: „Văd, aud, simt”. Observați vizual absența mișcării pieptului și a peretelui anterior al abdomenului, apoi aplecați-vă spre fața pacientului și încercați să auziți sunete de respirație și să simțiți mișcarea aerului cu obrazul. Este inacceptabil să pierzi timpul aplicând bucăți de vată, o oglindă etc. pe nas și pe gură.
Protocolul de resuscitare cardiopulmonară prevede că identificarea semnelor precum inconștiența, lipsa respirației și unda pulsului pe vase principale– suficient pentru a pune un diagnostic de moarte clinică.
Dilatarea pupilei se observă adesea doar la 30-60 de secunde după stopul cardiac, iar acest semn atinge maximul în al doilea minut de deces clinic, așa că nu trebuie să pierdeți timp prețios stabilindu-l.
Astfel, regulile de desfășurare a resuscitarii cardiopulmonare primare impun solicitarea cât mai curând posibil de ajutor din partea străinilor, apelarea unei echipe specializate în cazul în care se suspectează starea critică a victimei și începerea acțiunilor de resuscitare cât mai curând posibil.
Tehnica de efectuare a resuscitarii cardiopulmonare primare
 Menținerea permeabilității căilor respiratorii
Menținerea permeabilității căilor respiratoriiÎntr-o stare inconștientă, tonusul mușchilor orofaringelui scade, ceea ce duce la blocarea intrării în laringe cu limba și împrejurimile tesuturi moi. În plus, în absența conștiinței, există un risc mare de blocare a căilor respiratorii cu sânge, vărsături și fragmente de dinți și proteze dentare.
Pacientul trebuie așezat pe spate pe o suprafață dură, plană. Nu este recomandat să așezi o pernă din materiale vechi sub omoplați sau să așezi capul într-o poziție ridicată. Standardul pentru resuscitarea cardiopulmonară primară este tripla manevră Safar: înclinarea capului înapoi, deschiderea gurii și împingerea maxilarului inferior înainte.
Pentru a se asigura că capul este înclinat înapoi, o mână este plasată pe regiunea fronto-parietală a capului, iar cealaltă este adusă sub gât și ridicată cu grijă.
Dacă există suspiciunea de afectare gravă a coloanei cervicale (cădere de la înălțime, răni de scafandru, accidente de mașină), nu se efectuează înclinarea capului înapoi. În astfel de cazuri, nu ar trebui să vă îndoiți capul sau să-l întoarceți în lateral. Capul, pieptul și gâtul trebuie fixate în același plan. Permeabilitatea căilor aeriene este atinsă prin usor extensia capului, deschiderea gurii și extinderea maxilarului inferior.
Extensia maxilarului se realizează cu ambele mâini. Degetele mari sunt plasate pe frunte sau pe bărbie, iar restul acoperă ramura maxilarului inferior, mișcând-o înainte. Este necesar ca dinții inferiori să fie la același nivel cu dinții superiori, sau ușor în fața lor.
Gura pacientului se va deschide de obicei ușor pe măsură ce maxilarul se mișcă înainte. Deschiderea suplimentară a gurii se realizează cu o mână, folosind o inserție în formă de cruce a primului și celui de-al doilea deget. Degetul arătător este introdus în colțul gurii victimei și apăsat pe dinții de sus, apoi deget mare apăsați pe dinții inferiori vizavi. În caz de strângere strânsă a fălcilor, degetul arătător introdus din colțul gurii în spatele dinților și cu cealaltă mână apăsată pe fruntea pacientului.
Doza triplă de Safar este completată cu o inspecție a cavității bucale. Folosind degetele arătător și mijlociu învelite într-un șervețel, vărsăturile, cheaguri de sânge, fragmente de dinți, fragmente de proteză și alte obiecte străine sunt îndepărtate din gură. Nu se recomandă îndepărtarea protezelor dentare strânse.
Ventilatie artificiala
Uneori, respirația spontană este restabilită după ce căile respiratorii sunt asigurate. Dacă acest lucru nu se întâmplă, treceți la ventilația artificială a plămânilor folosind metoda gură la gură.
Acoperiți gura victimei cu o batistă sau un șervețel. Resuscitatorul este poziționat pe partea laterală a pacientului, pune o mână sub gât și o ridică ușor, pune cealaltă pe frunte, încercând să încline capul înapoi, ciupește nasul victimei cu degetele aceleiași mâini și apoi, inspirând adânc, expiră în gura victimei. Eficacitatea procedurii este apreciată de excursia toracelui.
Resuscitarea cardiopulmonară primară la copii pruncie efectuate prin metoda gura la gura si nas. Capul copilului este aruncat înapoi, apoi resuscitatorul acoperă gura și nasul copilului cu gura și expiră. Când se efectuează resuscitarea cardiopulmonară la nou-născuți, rețineți că volumul curent este de 30 ml.
Metoda gura la nas este folosita pentru leziuni ale buzelor, maxilarul superior si inferior, incapacitatea de a deschide gura si in cazul resuscitarii in apa. Mai întâi, cu o mână apasă pe fruntea victimei, iar cu cealaltă împing maxilarul inferior, în timp ce gura se închide. Apoi expirați în nasul pacientului.
Fiecare inhalare nu trebuie să dureze mai mult de 1 secundă, apoi ar trebui să așteptați până când pieptul scade și să respirați din nou în plămânii victimei. După o serie de două injecții, se trece la compresia toracică (masaj cardiac închis).
Cele mai frecvente complicații ale resuscitării cardiopulmonare apar în etapa de aspirație a sângelui din căile respiratorii și de intrare a aerului în stomacul victimei.
Pentru a preveni intrarea sângelui în plămânii pacientului, este necesar toaleta permanenta cavitatea bucală.
Când aerul intră în stomac, se observă o proeminență în regiunea epigastrică. În acest caz, trebuie să întoarceți capul și umerii pacientului în lateral și să apăsați ușor pe zona de umflare.
Prevenirea pătrunderii aerului în stomac include asigurarea unei permeabilitate suficientă a căilor respiratorii. În plus, ar trebui să evitați inhalarea aerului în timp ce faceți compresii toracice.
 Masaj cu inima închisă
Masaj cu inima închisă
O condiție necesară pentru eficacitatea masajului cardiac închis este amplasarea victimei pe o suprafață dură, plană. Resuscitatorul poate fi de ambele părți ale pacientului. Palmele mâinilor sunt plasate una peste alta și plasate pe treimea inferioară a sternului (două degete transversale deasupra atașării procesului xifoid).
Presiunea asupra sternului este aplicată cu partea proximală (carpiană) a palmei, în timp ce degetele sunt ridicate - această poziție ajută la evitarea fracturilor coastelor. Umerii resuscitatorului trebuie să fie paraleli cu sternul victimei. În timpul compresiunilor toracice, coatele nu sunt îndoite pentru a utiliza o parte din greutatea corpului. Compresia se realizează cu o mișcare rapidă, energică, deplasarea toracelui ar trebui să ajungă la 5 cm.Perioada de relaxare este aproximativ egală cu perioada de compresie, iar întregul ciclu ar trebui să dureze puțin mai puțin de o secundă. După 30 de cicluri, faceți 2 respirații, apoi începeți o nouă serie de cicluri de compresie toracică. În acest caz, tehnica de resuscitare cardiopulmonară ar trebui să asigure o rată de compresie de aproximativ 80 pe minut.
Resuscitarea cardiopulmonară la copiii sub 10 ani implică masajul inimii închise cu o frecvență de 100 de compresii pe minut. Compresia se realizează cu o singură mână, în timp ce deplasarea optimă a toracelui în raport cu coloana vertebrală este de 3-4 cm.
Pentru sugari, masajul cu inima închisă se efectuează cu degetul arătător și mijlociu al mâinii drepte. Resuscitarea cardiopulmonară a nou-născuților ar trebui să ofere o rată de 120 de bătăi pe minut.
Cele mai tipice complicații ale resuscitării cardiopulmonare în stadiul de masaj cardiac închis: fracturi de coaste, stern, ruptură hepatică, leziune cardiacă, leziune pulmonară datorată fragmentelor de coastă.
Cel mai adesea, daunele apar din cauza locație incorectă mâinile unui resuscitator. Da, și când locație înaltă a brațelor, apare o fractură a sternului; dacă este deplasat la stânga, există o fractură a coastelor și o leziune a plămânilor din cauza resturilor; dacă este deplasat la dreapta, este posibilă o ruptură a ficatului .
Prevenirea complicațiilor resuscitării cardiopulmonare include și monitorizarea relației dintre forța de compresie și elasticitatea peretelui toracic, astfel încât forța să nu fie excesivă.
Criterii de eficacitate a resuscitarii cardiopulmonare
În timpul resuscitării cardiopulmonare, este necesară monitorizarea constantă a stării victimei.Principalele criterii de eficacitate a resuscitarii cardiopulmonare:
- îmbunătățirea culorii pielii și a mucoaselor vizibile (reducerea paloarei și a cianozei pielii, aspectul buzelor roz);
- constricția elevilor;
- restabilirea răspunsului pupilar la lumină;
- undă de puls pe vasele principale și apoi periferice (puteți simți o undă de puls slabă pe artera radială de la încheietura mâinii);
- tensiunea arterială 60-80 mmHg;
- apariția mișcărilor respiratorii.
Cele mai frecvente motive pentru lipsa semnelor de resuscitare cardiopulmonară eficientă sunt:
- pacientul este situat pe o suprafață moale;
- poziția incorectă a mâinii în timpul compresiei;
- compresie insuficientă a toracelui (mai puțin de 5 cm);
- ventilație ineficientă a plămânilor (verificată prin excursii toracice și prezența expirației pasive);
- resuscitare întârziată sau o pauză mai mare de 5-10 s.






