Simptomele colpitei. Vaginita cronică: cauze, simptome și metode de tratament
Colpita este boala inflamatorie vagin, cel mai adesea de natură infecțioasă. Numele bolii este derivat din cuvântul grecesc colpos; echivalentul său în latină este vagin. Din cauza asta colpita este un sinonim pentru vaginită; în practica medicală puteți întâlni oricare dintre aceste concepte.
Vaginul aparține tractului genital inferior și comunică direct cu mediul extern prin vestibulul său. Acesta din urmă se deschide în perineu între labiile mici, deci se dezvoltă adesea în colpită. Vaginul este un organ muscular gol functie principala care este acceptarea spermatozoizilor în timpul actului sexual. Din interior este căptușită cu epiteliu multistrat - ca rezistență este similar cu epiderma pielii, dar este strat superior nu se cheratinizează. În grosimea sa există numeroase glande care produc mucus pentru a lubrifia vaginul în timpul actului sexual și a menține conditii confortabile pentru microflora normală. Sub mucoasă se află un strat muscular puternic, construit din fibre striate. O femeie le poate încorda și relaxa în mod arbitrar și, dacă dorește și este necesar, le poate crește puterea prin antrenament (exerciții Kegel). Stratul exterior al vaginului este format din țesut conjunctiv dens care îl separă de celelalte organe pelvine.

Structura sistemului reproducător feminin
Vaginul este conectat direct cu uterul: cea mai îngustă parte a uterului, colul uterin, este „încorporată” în peretele său. Joncțiunea celor două organe este situată în partea superioară a vaginului, iar spațiul din spatele acestuia se numește boltă vaginală. Există arcade anterioare, laterale și posterioare, acestea din urmă fiind cele mai adânci. Este locul în care sperma se acumulează după actul sexual și sperma pătrunde în colul uterin.
În repaus, pereții vaginului sunt în stare comprimată, cu suprafața anterioară apăsată pe cea posterioară. Membrana mucoasă formează mai multe pliuri. Această structură permite organului să se întindă semnificativ în timpul actului sexual și la nașterea unui copil. Epiteliul vaginal are o relație strânsă cu hormonii sexuali și compoziția celulelor acestuia se modifică în funcție de stadiul ciclului. În interiorul lor există un aport de carbohidrați sub formă de boabe de glicogen, care servesc ca substrat nutritiv pentru microflora normală a vaginului - lactobacili sau bacili de acid lactic. Microorganismele descompun glicogenul și sintetizează acidul lactic, astfel încât vaginul se menține în mod normal mediu acid, care are un efect dăunător asupra microflorei patogene și oportuniste. În plus, lactobacilii produc peroxid de hidrogen și substanțe cu activitate asemănătoare antibioticelor. Orice bacterie care intră accidental în vagin din mediul extern, rect sau din penisul partenerului moare după ceva timp și este excretată.
Numărul de boabe de glicogen din celule depinde direct de concentrația de estrogen (hormon sexual feminin) din sânge. În primele zile ale ciclului, nivelurile de estrogen sunt minime, astfel încât pH-ul vaginal trece de la acid la normal. În această perioadă, o femeie este cea mai vulnerabilă la contractarea ITS, deoarece mediu intern vaginul devine mai puțin agresiv pentru agenții patogeni.
Eliberarea maximă de estrogen în sânge are loc în timpul ovulației - în medie 14 zile de la începutul ciclului (numărate din prima zi a menstruației). Aciditatea vaginului în acest moment este maximă - pH-ul ajunge la 4-5, ceea ce este dăunător pentru majoritatea reprezentanților microflorei patogene. Riscul de a contracta o ITS în această perioadă este semnificativ redus, astfel încât sexul cu un partener bolnav nu duce întotdeauna la transmiterea agentului patogen.

nivelul pH-ului vaginal diferite etape viata femeii
Vaginul are capacitatea de a se autocurăța - celulele sale epiteliale sunt în mod constant exfoliate și excretate împreună cu mucusul în timpul Mediul extern. Intensificarea acestui proces din orice motiv duce la formarea de leucoree - secreție mucoasă - într-o cantitate vizibilă. Celulele imune migrează în grosimea membranei mucoase, capabile să lege și să neutralizeze bacteriile străine care intră în ea. De asemenea, ei secretă o proteină protectoare IgA (imunoglobulina A) pe suprafața sa, care distruge corpurile microbiene. Prin urmare, la femeile sănătoase, vaginita este un eveniment extrem de rar; numai agenții patogeni agresivi de ITS o pot provoca. De asemenea probabilitatea apariției sale este crescută de factori provocatori:

Toate motive enumerate afectează negativ starea sistemului imunitar, rezultând o scădere generală și locală a mecanismelor de protecție. Agenții patogeni ITS și microflora nespecifică sunt capabili să se înmulțească pe suprafața membranei mucoase și să pătrundă adânc în ea.
Clasificare
Există mai multe criterii diferite prin care se face împărțirea formele existente boli pe grupe.
În funcție de cauza vaginitei, există:

În funcție de durata fluxului, acestea se disting:
- Picant– simptomele persistă nu mai mult de 2 săptămâni;
- Subacute y – până la 2 luni;
- cronice (recurente)– peste 2 luni.
În funcție de natura leziunii membranei mucoase, colpita poate fi:
- Difuz- toate suprafata interioara vaginul este umflat, hiperemic, mucoasa granulara, fara placa;
- Seros-purulent– membrana mucoasă este neuniform îngroșată, inflamată, unele zone sunt acoperite cu placă sub formă de peliculă alb-gri. Placa este dificil de îndepărtat și lasă în urmă un ulcer sângerând.
Pe calea infecției se disting următoarele:
- Vaginita primara– agentul patogen pătrunde în vagin din exterior;
- Secundar– microorganismele pătrund prin fluxul sanguin sau limfatic din focarele de infecție dintr-o locație diferită.
Simptome
Tabloul clinic depinde direct de cauza care a dus la dezvoltarea bolii.
Bacterian
Colpita bacteriană este altfel numită „nespecifică”, deoarece este cauzată de bacterii oportuniste care trăiesc în mod normal pe piele și în unele cavități umane. Ei sunt capabili să-și arate agresivitatea doar dacă apărarea imunitară este redusă sau mucoasa vaginală este rănită. Simptomele apar brusc și este adesea posibil să se urmărească legătura dintre boală și actul sexual anterior. O femeie experimentează o senzație de plinătate în vagin, căldură în pelvis. devin abundent, purulent, mucopurulent, pot prezenta dungi de sânge în timpul unui proces eroziv pe mucoasă. Mirosul lor variază de la slab la putrefact pronunțat, pot fi lichide și spumoase. Un amestec mare de puroi și epiteliu descuamat conferă secreției o culoare albă sau galbenă tulbure, iar consistența sa devine groasă.

Vaginita acută este adesea complicată. Inflamația se extinde cu ușurință în secțiunile de deasupra tractul genital, iar scurgerea care curge irită vulva, provocând mâncărimi dureroase. O femeie își zgârie organele genitale externe, ceea ce agravează boala: rănește și mai mult țesutul și introduce noi porțiuni de microfloră oportunistă. Durerea în vagin poate fi moderată până la severă, viata sexualaîn timpul inflamației acute devine imposibil.
Stare generală suferă rar, în unele cazuri există o creștere moderată a temperaturii (până la 38 de grade C). Microflora patogenă la intrare vase limfatice duce la mărirea ganglionilor limfatici inghinali, uneori devin inflamate. În acest din urmă caz, în zona ligamentului inghinal pe una sau ambele părți, se observă formațiuni sferice de consistență elastică densă de până la 1,5-2 cm în diametru, sensibile la palpare și mobile. Pe măsură ce simptomele vaginitei bacteriene scad, dimensiunea lor revine la normal.
Candida
Agentul cauzal al bolii este ciuperca de drojdie Candida, care aparține microflorei oportuniste și populează în mod normal pielea, cavitățile și membranele mucoase ale oamenilor. Microorganismul intră în vagin din rect sau cu obiecte infectate. Rolul transmiterii sexuale a candida este mic, deoarece bărbații poartă rareori cantitate suficientă ciuperca pentru infecție.

Boala începe acut: arsuri, uscăciune și mâncărimi severe apar în vagin. Adesea, simptomele colpitei se dezvoltă înainte sau în timpul menstruației, după actul sexual intens sau după administrarea de antibiotice. După câteva zile apar scurgere închegată din tractul genital, ei alb si are miros acru. Acest simptom caracteristic a dat un alt nume colpitei candidoze - afte. Deși, unele forme ale bolii apar fără o astfel de descărcare, limitate la mâncărimi dureroase la nivelul vulvei, dureri intense și o senzație de arsură în vagin. Acest curs al bolii se explică prin eliberarea de celule candida acizi organici ca deșeuri. Îi irită pe cei sensibili terminații nervoase, cu care treimea inferioară a vaginului este alimentată din abundență. Zgârierea constantă a pielii perineului și vulvei duce la subțierea acesteia, înlocuirea cu țesut conjunctiv și pierderea elasticității. Simptomele colpitei se intensifică seara, mai ales după mers pe jos sau activitate fizica. Adesea, simptomele enumerate sunt însoțite de o componentă alergică sub formă de elemente erupție roșie pe pielea vulvei și a perineului.
Colpita candida devine cu ușurință cronică și stare de purtător chiar și în timpul tratamentului cu medicamente antifungice, mai ales dacă o femeie are diabet zaharat sau tratament cu medicamente imunosupresoare (citostatice, glucocorticoizi). În acest caz, reapare periodic sau apare în mod constant, diminuând doar în timpul terapiei antifungice.

Starea generală a femeii nu are de suferit, temperatura corpului ei rămâne normală. Mâncărimea severă poate perturba somnul și activitățile zilnice, dar simptomele de intoxicație - dureri de cap, pierderea poftei de mâncare, slăbiciune generală nu este vizibil. Ganglionii limfatici inghinali nu răspund sau cresc ușor în dimensiune.
Trichomonas
Colpita cu Trichomonas este una dintre cele mai frecvente boli cu transmitere sexuală. Este cauzată de Trichomonadavaginalis, care trăiește în uretra bărbaților infectați. Infecția extrasexuală este extrem de rară și este asociată în principal cu trecerea unui copil prin canal de nastere mamă care suferă de trihomoniază. Trichomonas este un microorganism mobil, prin urmare pătrunde cu ușurință din vagin în tractul genital supraiacent, provocând cervicita, endometrită și în tractul urinar cu dezvoltarea cistitei. Prin urmare, agentul patogen reduce activitatea spermatozoizilor în organele genitale masculine și feminine În caz de infecție asimptomatică, principala plângere a pacienților este infertilitatea.
Perioada de incubație a trihomoniazei durează de la 5 la 15 zile, timp în care agentul patogen pătrunde în mucoasa și se înmulțește intens. Colpita acută de trichomonas se manifestă prin mâncărime severă, arsuri în vagin, scurgere lichidă spumoasă cu un miros neplăcut. Simptomele afectării tractului urinar sunt adesea asociate-, dureros, scurgeri frecvente cantități mici de urină Este o durere surdăîn regiunea suprapubiană. Mucoasa vaginală este umflată și dureroasă, astfel încât activitatea sexuală este imposibilă în această perioadă. Mâncărimea în unele cazuri este atât de severă încât deranjează somn de noapte, o femeie își scarpină vulva și perineul până când sângerează. Reacția ganglionilor limfatici inghinali este absentă sau moderată, starea generală nu este perturbată.
Fără un tratament adecvat, trihomoniaza progresează în stadiul subacut și apoi în stadiul cronic. Poate apărea pentru o lungă perioadă de timp fără simptome, agravarea în timpul bolilor infecțioase, sarcinii sau scăderea apărării imune generale. În timpul remisiunii, majoritatea femeilor prezintă leucoree și mâncărimi ușoare ale vulvei.
Atrofic

Colpita atrofică se dezvoltă pe fondul lipsei de hormoni feminini- estrogeni
Colpita atrofică se dezvoltă cu o lipsă de hormoni sexuali feminini - estrogeni. Este precedată de menopauză, intervenții chirurgicale pentru îndepărtarea unuia sau ambelor ovare și hipofuncție ovariană. În celulele epiteliale sensibile la nivelurile hormonale, numărul de boabe de glicogen, care servesc ca substrat nutritiv pentru bacteriile lactofile, scade. Ca urmare, numărul de baghete de acid lactic scade, iar pH-ul vaginal se schimbă în partea neutră. Colonizarea membranei mucoase are loc cu microfloră oportunistă nespecifică, care menține inflamația cronică în ea. Odată cu procesele descrise, activitatea stratului germinativ al membranei mucoase scade, drept urmare devine mai subțire, își pierde elasticitatea și devine casantă.
Simptomele colpitei se dezvoltă treptat, începând cu o ușoară uscăciune a vaginului, arsuri în timpul actului sexual și o producție insuficientă de lubrifiere. Pot exista membrane mucoase insuficiente sau leucoree albă lăptoasă, ușoară mâncărime a vulvei. În timp, semnele bolii cresc, viața sexuală devine imposibilă din cauza senzațiilor neplăcute. Colpita poartă natura cronica cu un curs persistent, nu întotdeauna susceptibil de terapie. Starea generală a femeii nu este afectată, temperatura corpului rămâne normală, iar ganglionii limfatici inghinali nu reacţionează.
Video: vaginită atrofică, „Live Healthy”
Colpita în timpul sarcinii
În perioada nașterii unui copil fond hormonal femeile suferă schimbări majore: cantitatea de estrogen scade si concentratia de progesteron creste. Hormonul corpus luteum reduce activitatea sistemului imunitar pentru a preveni conflictul acestuia cu proteinele fetale și pentru a preveni avortul spontan. Prin urmare, la majoritatea femeilor însărcinate pot fi urmărite episoade frecvente de infecții respiratorii, exacerbarea focarelor inflamatorii cronice și adăugarea de vulvite și vulvovaginită. Deficitul relativ de estrogen joacă, de asemenea, un anumit rol în deteriorarea tractului genital inferior: cantitatea de glicogen din celulele epiteliale scade, iar microflora devine amestecată în loc de lactofilă.
Cel mai adesea, colpita în timpul sarcinii este de natură fungică și este destul de severă: cu o cantitate mare evacuare, edem pronunțat pereții vaginali, mâncărimi dureroase și dureri de izbucnire în perineu. Nerespectarea igienei personale duce la vaginită nespecifică, caz în care scurgerea din tractul genital este purulentă cu miros neplăcut. Este ușor să vă infectați cu Trichomonas, precum și cu alte infecții cu transmitere sexuală, așa că în timpul sarcinii ar trebui să acordați o atenție semnificativă contracepției de barieră.

în caz de colpită în timpul sarcinii, merită să utilizați contracepție de barieră
Din vagin, agentul patogen pătrunde ușor prin colul uterin în cavitatea uterină și poate duce la:
- Infecție intrauterină a fătului cu dezvoltare întârziată, pneumonie, afectarea pielii și a mucoaselor;
- Amenințare de avort spontan și avort spontan;
- Inflamația placentei și insuficiența fetoplacentară;
- Ruptura tractului genital în timpul nașterii;
- Septicemie.
Diagnosticare
Diagnosticul este pus de un ginecolog în timpul colectării plângerilor, studiind istoricul medical al pacientului, examinând și pe baza rezultatelor unor metode de cercetare suplimentare. Diferite tipuri de vaginită au un set trasaturi caracteristice, prin care se poate judeca cauza bolii.
Bacterian (nespecific)
Plângerile predominante sunt scurgerile purulente neplăcute, adesea amestecate cu sânge. Inspecție în oglinzi în timpul stadiul acut dificil: din cauza durerii, femeia încordează mușchii perineului și ai vaginului, ceea ce împiedică introducerea instrumentului. Din punct de vedere vizual, membrana mucoasă este roșu aprins, umflat, depozite purulente, hemoragii punctuale și pe suprafața sa se observă filme alb-cenusii. Suprafața sa poate fi granulară din cauza papilelor ridicate și umflate. Cervixul este adesea implicat, vaginul este umplut cu conținut inflamator care este eliberat.
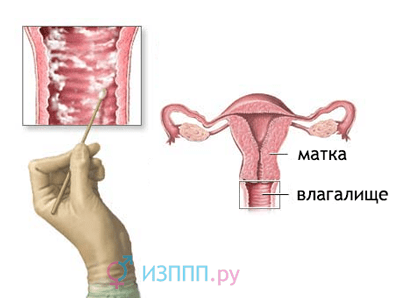
Principala metodă de diagnosticare a vaginitei este microscopia frotiului
Microscopia joacă rolul principal în diagnosticul vaginitei nespecifice. Metoda vă permite să studiați compoziția speciei a microflorei vaginale, să detectați microorganisme patogeneși estimați numărul acestora. Cu vaginită în secreție un numar mare de stafilococi, streptococi, bacili gram negativi, celule imune moarte - leucocite, epiteliu descuamat. Există puțini lactobacili; predomină microflora nespecifică.
Cultura frotiului este rar efectuată din cauza conținutului scăzut de informații. Este utilizat în principal pentru evaluarea cantitativă a microorganismelor tipuri variate, sensibilitatea lor la medicamentele antibacteriene. Un test general de sânge devine inflamator numai în stadiul acut - numărul de leucocite crește, numărul de leucocite tinere crește, iar VSH se accelerează.
Candida
Colpita fungică este adesea asociată cu tratamentul cu antibiotice, diabet zaharat și antecedente de sarcină. Cu aceeași frecvență, femeile se plâng de mâncărimi severe și descărcare caracteristică din tractul genital, aceste simptome apar de obicei împreună. Introducerea unui speculum în vagin provoacă o reacție de durere moderată. La examinare, este vizibilă mucoasa edematoasă, hiperemică, acoperită cu un strat de brânză sub formă de insule formă neregulată 3-5 mm în dimensiune, fără a se îmbina între ele. În stadiul acut, placa este dificil de îndepărtat și lasă în urmă o suprafață de sângerare; atunci când boala devine cronică, este ușor de îndepărtat. Tabloul clinic este atât de caracteristic încât confirmarea de laborator nu este de obicei necesară. Dificultăţile apar atunci când termen lung boala, clinica neclara, lipsa externarii.

Când se examinează un frotiu la microscop, sunt vizibile corpurile Candida rotunjite, conectate între ele în lanțuri. Zonele plăcii constau din pseudomiceliu candida, celule epiteliale descuamate și leucocite moarte. Se efectuează un frotiu pentru a clarifica natura colpitei, deoarece metoda vă permite să evaluați raportul dintre microflora normală, bacteriile oportuniste și ciupercile. În același timp, se determină sensibilitatea agentului patogen la medicamentele antifungice. În cazuri curs sever Pentru bolile cu recidive frecvente, se efectuează analize de sânge pentru anticorpii la candida - sunt detectați la titruri mari. Modificările testului general de sânge sunt absente sau nespecifice - numărul de eozinofile crește în timpul unei reacții alergice la ciupercă, iar ESR se accelerează.
Trichomonas
Trichomonas colpita la o femeie poate fi suspectată dacă partenerul ei sexual are uretrita cronica sau după sex ocazional neprotejat. În favoarea infecției cu Trichomonas vorbesc și aspectul spumos caracteristic al secreției, implicarea tractului urinar, a colului uterin, a glandelor Barthollin și a vulvei în procesul patologic.
 Când este examinată într-un speculum, mucoasa vaginală este uniform hiperemică, umflată și are hemoragii vizibile.În plus, se efectuează o cultură bacteriană a unui frotiu, al cărui material este prelevat din tractul urinar, vagin și vulvă. Microscopia unui frotiu nativ dezvăluie corpuri microbiene mobile echipate cu flageli sau o membrană în secreții.
Când este examinată într-un speculum, mucoasa vaginală este uniform hiperemică, umflată și are hemoragii vizibile.În plus, se efectuează o cultură bacteriană a unui frotiu, al cărui material este prelevat din tractul urinar, vagin și vulvă. Microscopia unui frotiu nativ dezvăluie corpuri microbiene mobile echipate cu flageli sau o membrană în secreții.
Schimbari in analiza generala sângele apare în stadiul acut - crește numărul de leucocite, formele imature de neutrofile și crește ESR. Anticorpii împotriva Trichomonas sunt detectați în sânge.
Atrofic
Diagnosticul colpitei atrofice nu este dificil, spre deosebire de tratamentul acesteia. Istoricul arată clar o legătură între hipofuncția ovarelor sau îndepărtarea lor și dezvoltarea treptată boli. La examinare, sunt relevate alte semne ale deficitului de estrogen: scăderea elasticității pielii, conținut crescut de grăsimi, creșterea căderii părului pe cap și creșterea excesivă a părului pe corp. Examinarea în oglinzi provoacă o senzație de arsură neplăcută, mucoasa vaginală este hiperemică, subțiată, iar pe suprafața ei sunt adesea întâlnite hemoragii multiple. Descărcarea este absentă sau slabă. Medicul ia un frotiu din vagin și col uterin pentru citologie - studiind compoziția celulară pentru a exclude degenerarea malignă a epiteliului. Microflora patogenă, de regulă, nu sunt detectate nici prin microscopie, nici prin cultură bacteriană. Numărul de lactobacili este redus, proporția de microfloră oportunistă crește.
Testele clinice generale de sânge rămân normale. Pentru a clarifica natura leziunii, se determină concentrația de estrogen în sânge și raportul acestuia cu progesteronul.
Tratament
Tratamentul colpitei se efectuează în cadru ambulatoriu, sunt internate doar femeile cu inflamație purulentă severă și gravidele cu amenințare de avort spontan. Medicul selectează tacticile de management și medicamentele ținând cont de cauza principală a bolii, patologia concomitentă și starea pacientului.

În timpul unei perioade acute de inflamație, o femeie este sfătuită să aibă odihnă sexuală, o dietă hipoalergenică, cu excepția condimentelor, afumurilor, marinatelor, citricelor și ciocolatei. Ar trebui să evitați hipotermia, supraîncălzirea, să evitați să vizitați băile de aburi, saunele, piscinele și să nu faceți baie. În timpul menstruației, tampoanele sanitare nu trebuie folosite, iar tampoanele trebuie schimbate cel puțin o dată la 4 ore. Dacă cauza colpitei este o ITS, partenerul de sex masculin trebuie să fie supus unui curs de terapie cu antibiotice, chiar dacă nu are simptome ale bolii.
Pentru vaginita bacteriană, scopul tratamentului este igienizarea vaginului și normalizarea ulterioară a microflorei acestuia.În acest scop este prescris

A securiza efect pozitiv un curs de multivitamine este prescris după cursul principal de tratament.
Este important să tratați vaginita fungică în întregimeîn stadiul acut și împiedică trecerea acestuia la un curs prelungit. În acest scop, se prescriu următoarele:
- Medicamente antifungice sistemice – capsule de fluconazol 150 mg oral o dată;
- Antimicotice locale sub formă de supozitoare, tablete, unguente - pimafucin, nistatin, nitazol. Supozitoarele cu terzhinan au efecte antifungice, antimicrobiene și antiinflamatorii; sunt prescrise pentru simptome severe inflamaţie;
- Antihistaminice pentru eliminarea mâncărimii - tavegil, suprastin, zodak;
- Imunomodulatoare pentru normalizarea răspunsului imun - timalina.

Pentru colpita trichomonas, următoarele medicamente sunt eficiente:
- Antibiotice sistemice – metronidazol, fascigin;
- Tratament local cu supozitoare antibacteriene - Klion D;
- Spălare și băi de șezut cu antiseptice - o soluție de permanganat de potasiu, un decoct de mușețel, gălbenele.
Monitorizarea tratamentului se efectuează pe 2-3 cicluri menstruale. Absența trichomonasului în frotiurile luate după menstruație în acest timp indică o vindecare completă a femeii.
Pentru colpita atrofică, medicul selectează terapia de substituție hormonală sub formă de medicamente estrogen-gestagene de uz oral (femoston) și topic (divigel). Dacă este necesar, microflora vaginală este corectată cu preparate din bacterii lactice (vagilac, acylac).
L
Este de preferat să tratați colpita în timpul sarcinii droguri locale, sigur pentru copii - hexicon, terzhinan, nystatin. Necesitatea altor medicamente este determinată de medicul obstetrician-ginecolog, evaluând severitatea inflamației și microflora vaginului.
Video: medic despre colpită (vaginită)
Bolile inflamatorii afectează femeile zona genitalăși provoacă tulburări funcția de reproducere. Inflamația duce adesea la disfuncții menstruale și sexuale, sarcină ectopică, infertilitate, tumori, endometrioză (creșterea țesutului endometrioid în diferite organe) și aderențe în organele pelvine.
Colpită, candidoză (afte), disbioză vaginală, gardnereloză ( vaginoza bacteriană), vaginita, chlamydia și tricomoniaza sunt cele mai frecvente patologii ginecologice. Multe femei consideră că inflamația este o consecință a hipotermiei; se plâng de „anexe reci” imediat ce întâmpină durere și crampe în abdomenul inferior. Această interpretare a condiției este eronată.
Motive pentru dezvoltarea inflamației
Hipotermia poate provoca, de asemenea, o exacerbare a bolii, dar patologia în sine apare ca urmare a pătrunderii bacteriilor patogene în corp feminin sexual.
Perturbarea echilibrului bacterian poate apărea din cauza stresului, schimbărilor climatice, utilizării antibioticelor, după transfer boala grava, la schimbarea alimentelor. Cele mai frecvente infecții sunt chlamydia, tricomoniaza, gonoreea, herpesul genital, HIV, citomegalovirusul (unul dintre virusurile herpesului) și virusul papiloma.
Aceste boli apar de obicei în timpul sau imediat după menstruație. Încep durerea și crampele în abdomenul inferior, care sunt însoțite de creșterea temperaturii, senzație de greață și vărsături.
Secrețiile vaginale (leucoree) sunt abundente și arată ca niște fulgi albi (secreții coagulate). O caracteristică distinctivă a vaginozei bacteriene (gardeneloza) este descărcare transparentă cu un miros specific de pește. Gonoreea, precum și diverși coci, se caracterizează prin scurgeri purulente de culoare gălbuie și verzuie, cu o consistență groasă.
Simptome de inflamație
Manifestări de inflamație: hiperemie (creșterea alimentării cu sânge a unui țesut sau organ), umflare, creșterea temperaturii zonei afectate, durere la palpare, funcționare afectată a organului.
Uneori, femeile experimentează dureri în timpul actului sexual, scăderea dorinței sexuale (libidoul) - aceasta se referă la dezechilibrul hormonal.
Cu dificultate sau urinare frecventă, senzație de arsură la vizitarea toaletei, apariția secrețiilor (leucoree), mâncărime, durere sâcâitoare abdomen inferior, senzații dureroase după actul sexual, cu siguranță ar trebui să consultați un ginecolog.
Consecințele inflamației cronice pot fi întreruperi ale ciclului menstrual, sarcină ectopică, proces de adezivîn organele pelvine, ceea ce amenință infertilitatea.
Ce este colpita
Colpita (vaginita) este o boală inflamatorie cauzată de infecție.
Colpita (vaginita) este o boală inflamatorie a membranei mucoase a vaginului sau a părții vaginale a colului uterin, care este însoțită de umflarea membranei mucoase și apariția unei secreții abundente (albe sau purulente, cu miros neplăcut).
Această afecțiune poate apărea ca urmare a infecției cu candidoză, gonoree, trichomoniază, chlamydia, vaginoză bacteriană (gardeneloză), herpes genital, micoplasmoză, ureaplasmoză și alte infecții.
Colpita este cauzată și de gonococi, streptococi, E. coli, micoplasme și alte infecții care pătrund în vagin din exterior sau intră acolo prin fluxul sanguin de la sursa inflamației, care se află în corpul femeii.
Nu tratament în timp util poate duce la răspândirea inflamației la uter, canalul cervical, anexe, ceea ce duce la boli precum endometrita, eroziunea cervicală și infertilitate.
Temperatura corpului în timpul colpitei este de obicei normală, chiar dacă boala apare în stadiul acut. În unele cazuri, se observă o creștere la niveluri scăzute.
Ce contribuie la dezvoltarea colpitei
ÎN conditii normale germenii mor după ce intră în vagin în timpul procesului de autocurățare.
Colpita (vaginita) are următorii factori predispozanți pentru apariția ei:
- slăbirea activității (hipofuncției) ovarelor;
- boli generale ale diferitelor organe și sisteme;
- anomalii ale sistemului reproducător (deplasarea organelor genitale, prolapsul pereților vaginali, deschiderea largă a fantei genitale);
- nerespectarea regulilor de igienă personală și de igienă a vieții sexuale ( schimbare frecventă parteneri);
- modificări ale mucoasei vaginale (vaginoză bacteriană) sub influența dușurilor frecvente sau necorespunzătoare, utilizarea antisepticelor, utilizarea irațională a contraceptivelor, subțierea membranei mucoase la bătrânețe (postmenopauză);
- leziuni vaginale (mecanice, termice sau chimice).
Acești factori contribuie la scăderea imunității, reproducerea nestingherită și pătrunderea microbilor în țesuturi.
Colpita poate fi acută sau cronică.
Colpita acută
Simptomele colpitei acute apar brusc. Pacienta simte durere, mâncărime, arsuri în zona vaginală, secreții abundente de natură mucopurulentă sau purulentă amestecate cu icor, greutate în abdomenul inferior și uneori, de asemenea, arsuri și mâncărimi la urinare. La examinare, mucoasa vaginală are un aspect roșu și umflat și începe să sângereze la cel mai mic impact asupra ei (cu introducerea neatentă a speculumului).
Procesul inflamator se poate extinde la colul uterin și organele genitale externe. Caracteristicile cursului colpitei (vaginitei) depind de agentul cauzal al infecției, imunitatea și vârsta femeii. Colpita de Trichomonas se caracterizează prin scurgeri purulente abundente, spumoase, de culoare verde gălbui, cu un miros neplăcut. În caz de colpită fungică, scurgerea este închegată și albă.
Colpita cronică
Dacă o femeie cu colpită acută nu merge la un specialist, dar efectuează un tratament pe cont propriu, infecția poate să pândească și acest lucru va duce la cronicizarea bolii. În astfel de circumstanțe, cursul procesului inflamator va fi lent, cu exacerbări periodice. Inflamația cronică se caracterizează printr-o răspândire treptată a inflamației către alte organe: ovare, uter, trompe uterine.
Colpita Trichomonas
Una dintre cele mai comune forme de colpită. Boala se transmite pe cale sexuală. Odată cu deteriorarea vaginului, se observă inflamația uretrei și a colului uterin (tricomonaza). În stadiul acut al bolii, pacienții se plâng de scurgeri vaginale spumoase abundente, verzi-gălbui, mâncărimi și arsuri și urinare crescută.
La examinare, pacienta este diagnosticată cu vulvită (inflamație a organelor genitale externe feminine). Mucoasa vaginală este difuz hiperemică, formarea bulelor de gaz depinde de dezvoltarea concomitentă a micrococilor care formează gaz. Colpita Trichomonas are o evoluție cronică cu exacerbări periodice.
Colita de candidoză
Inflamația este cauzată de proliferarea ciupercilor patogene. Diagnosticat pe pereții vaginului, în cavitatea bucală si in intestinul gros. Principalele simptome includ secreții coagulate și mâncărimi vaginale. Infecția apare prin contact sexual sau atunci când sistemul imunitar este slăbit.
Boala se dezvoltă adesea după un curs de terapie cu antibiotice, deoarece bacteriile inhibă dezvoltarea ciupercilor, iar după administrarea de antibiotice, are loc creșterea necontrolată a ciupercilor.
Colpita candida este o problemă comună în rândul femeilor însărcinate în al treilea trimestru.
Tratamentul acestei forme de candidoză se efectuează cu medicamente antifungice în combinație cu terapia locală.
Caracteristicile colpitei la fete
Inflamația mucoasei vaginale la fete se numește de obicei vaginită. Este de obicei însoțită de inflamația organelor genitale externe (vulvita) și se numește vulvovaginită. Boala este cauzată de o infecție bacteriană sau de o reacție alergică a organismului.
Procesul inflamator are loc predominant în forma cronicași este însoțită de scurgeri rare de natură mucopurulentă. Dezvoltarea vulvovaginitei acute la fete poate apărea pe fondul bolilor virale sau atunci când un corp străin intră în vagin.
Colpita în postmenopauză
La femeile cu vârsta peste 55-60 de ani, boala se numește colpită atrofică. Apariția patologiei este asociată cu debutul menopauzei, atunci când există o scădere a nivelului de hormoni sexuali din sânge, ceea ce duce la modificări atrofice (uscare) ale mucoasei vaginale, care sunt asociate cu o slăbire a ovarelor.
Are loc subțierea mucoasei vaginale, netezirea pliurilor sale, leziuni ușoare și inflamații. Dispariția lactobacililor, care sunt componenta principală a microflorei vaginale, duce la activarea involuntară a florei nepatogene.
În colpita atrofică următoarele simptome: durere, uscăciune în vagin, mâncărime în zona genitală externă, disconfort și sângerare a vaginului în timpul actului sexual, scurgeri purulente amestecate cu sânge.
Colpita în timpul sarcinii
Boala duce la inconveniente deosebite în timpul sarcinii, dar nu colpita în sine (vaginita) este periculoasă, ci consecințele la care poate duce - apariția unei infecții ascendente (dăunătoare dezvoltării fătului și reprezintă un pericol pentru copil în timpul nașterii).
Inflamația mucoasei vaginale la femeile însărcinate poate duce la avort spontan, infectarea fătului sau contaminarea lichidului amniotic.
Există colpită infecțioasă și bacteriană (vaginită). În timpul sarcinii, poate provoca modificări hormonale și perturbări ale sistemului imunitar.
Dacă colpita are un curs cronic în timpul sarcinii, senzații dureroase femeile devin mai puțin pronunțate. În forma acută a bolii, durerea este însoțită de scurgeri abundente tulburi.
O atenție deosebită trebuie acordată tratamentului colpitei la femeile însărcinate. Cele mai multe medicamente locale care sunt utilizate în tratamentul colpitei sunt sigure în timpul sarcinii, dar înainte de a le utiliza ar trebui să consultați un ginecolog.
Diagnosticul colpitei
Diagnosticul corect este baza tratamentului
Diagnosticul corect este baza tratamentului.
Diagnosticul se face pe baza datelor de la un interviu cu pacientul, examinarea de către un ginecolog și rezultatele testelor de laborator. În colpita acută, examinând vaginul folosind speculum, ginecologul observă roșeață din cauza creșterii alimentării cu sânge a țesutului și umflarea mucoasei vaginale, care sângerează adesea când este atinsă, iar o cantitate mare de scurgere mucopurulentă este detectată în partea din spate a vaginului. seif.
În cazul colpitei fungice, se găsește un strat alb pe membrana mucoasă înroșită a vaginului, iar când încercați să o îndepărtați, membrana mucoasă începe să sângereze. Testele de la vagin, canalul cervical sau uretra pentru teste de laborator pentru a clarifica tipul de agent patogen trebuie efectuate înainte de a trata vaginul cu medicamente.
Pe lângă un examen ginecologic standard pe scaun, diagnosticul de colpită poate include:
- colposcopie;
- citologice şi analiză bacteriologică;
- examen rectal;
- generală şi analiza biochimică sânge;
- test de sânge pentru hormoni;
- amniotest.
Cum să tratați colpita
Folosit în tratamentul colpitei O abordare complexă, care include:
- antibiotice care acționează asupra agentului cauzal al infecției;
- tratament general de întărire pentru tulburări imunitare;
- spalarea organelor genitale externe cu solutii, dusurile vaginale cu agenti care au efect antimicrobian;
- dieta (excluzând alcoolul, alimentele picante, grase și sărate).
În timpul tratamentului periodic cercetare de laborator deversare. Printre femei vârsta fertilă Un frotiu de control se face în a 4-5-a zi a ciclului menstrual, iar la femeile de peste 55-60 de ani și la fete se face un frotiu după terminarea cursului de tratament.
Colpita atrofică: tratament
Dezvoltarea colpitei atrofice are loc la femeile aflate în postmenopauză, cu niveluri minime de hormoni sexuali în sânge. Prin urmare, principala metodă de tratament pentru colpita atrofică este înlocuirea terapie hormonală, care se realizează folosind două metode.
- Local - supozitoare vaginale și tablete.
- Sistemic - tablete și injecții.
În tratamentul colpitei atrofice se utilizează Ovestin, Klimonorm, Gynodian depot.
Tratamentul colpitei cronice
Tratamentul eficient trebuie să fie cuprinzător și efectuat sub îndrumarea unui medic ginecolog. Regimul de tratament depinde de motivele care au dus la dezvoltarea colpitei cronice. Tratamentul include terapie antibacteriană, antiinflamatoare și restauratoare.
Pentru tratamentul auxiliar, specialiștii folosesc terapia locală:
- tratament cu medicamente;
- spălare, dușuri;
- tampoane medicinaleîn vagin, supozitoare;
- efectuarea de kinetoterapie (laser magnetic).
În timpul tratamentului colpitei cronice, trebuie să vă abțineți de la actul sexual pentru a preveni reapariția bolii.
Medicamentele pentru tratamentul colpitei includ:
- Nystanin sub formă de lumânări.
- Neotrizol - supozitoare.
- Cefalexină - capsule.
- Metronidazol - tablete și supozitoare vaginale.
- Diflucan - tablete.
- Ampicilină sub formă de tablete.
- Ketoconazol - cremă.
- Betadină - supozitoare.
- Iodoxid - lumânări.
- Acylak, Lactobacterin, Bifikol pentru a restabili microflora vaginală normală.
Dacă este necesar, se tratează și partenerul sexual al pacientului.
Terapia complexă este completată cu dietă. Dieta este îmbogățită cu alimente care conțin vitamine și acizi polinesaturați– cod, ton, somon, nuci, leguminoase, alge marine, broccoli.
Tratamentul colpitei cu remedii populare
Tratamentul colpitei cu ierburi și retete populare poate fi eficient numai atunci când este combinat cu tratament medicamentos. De obicei, în tratamentul popular al colpitei, dușul este utilizat cu decocturi de ierburi, care sunt dotate cu antiinflamatoare și proprietăți de vindecare a rănilor. Pentru a trata colpita Trichomonas, se folosesc tampoane din pulpă de usturoi sălbatic.
Iată câteva rețete de decocturi:
- Decoctul de musetel: adaugati 2 linguri de flori de musetel la un litru de apa si fierbeti 15 minute. Apoi decoctul se răcește, se filtrează prin pânză de brânză și se folosește la duș de două ori pe zi timp de două săptămâni (se prepară și un decoct de gălbenele).
- Frunza de coltsfoot - 2 părți, frunza de urzică - 1 parte, iarbă de sunătoare - 1 parte, planta de cimbru comun - 2 părți, rizom de calamus - 2 părți, coaja de cătină - 1 parte. Puneți două linguri din amestecul rezultat într-un termos și turnați 2 căni de apă clocotită. Se lasă peste noapte, iar dimineața se strecoară și se ia o jumătate de pahar de 3 ori pe zi.
- Inflorescență de mușețel - 25 g, flori de nalbă sălbatică - 10 g, frunze de salvie medicinală - 15 g, coajă de stejar pedunculat - 10 g. Se toarnă două linguri din amestecul rezultat cu un litru de apă clocotită. Utilizați pentru dusuri vaginale și tampoane vaginale.
- Se toarnă 50 g de frunze uscate de coltsfoot zdrobite cu un litru de apă clocotită, se lasă 1 oră, apoi se strecoară. Infuzia se foloseste pentru dusuri pt inflamație cronică vagin, însoțită de durere (se prepară și un decoct din frunze de mur).
- Iarbă de șoricel - 20 g, frunze de salvie - 20 g, coajă de stejar pedunculat - 40 g, frunze de rozmarin - 20 g. Se amestecă totul, se adaugă trei litri de apă și se fierbe.
Utilizați de două ori pe zi pentru dușuri. Pentru tratamentul inflamației vaginului și a colului uterin cauzată de trihomoniază, ciuperci patogene si diverse infectii bacteriene, se foloseste o solutie de propolis 3% amestecata cu alcool etilic 96%. Tratamentul durează 7-10 zile, medicamentul este utilizat o dată pe zi.
Prevenirea colpitei
Când se efectuează prevenirea colpitei, sarcina principală este eliminarea condițiilor care pot facilita pătrunderea microorganismelor patogene în mucoasa vaginală.
Prevenirea include:
- tratament în timp util boli ginecologice, care slăbesc activitatea ovarelor;
- întărirea forte de protectie corp;
- refuzul aditivilor de parfum în gelurile și spray-urile de baie pentru zonele intime ale corpului;
- refuzul gelurilor contraceptive care conțin spermicide care favorizează modificări ale microflorei interne a vaginului;
- schimbarea zilnică a lenjeriei și refuzul tampoanelor din materiale artificiale (într-un astfel de mediu microorganismele se dezvoltă deosebit de bine);
- Utilizarea de preferat a îmbrăcămintei largi, confortabile și a lenjeriei de corp din materiale naturale.
Important! Colpita nu poate fi clasificată ca o boală gravă, dar tratament intempestiv ameninta cu complicatii.
STD
Colpita este inflamația mucoasei vaginale. Simptomele colpitei nespecifice. Prevenirea colpitei cronice. Ce este drojdia sau colpita candida?
Colpita este inflamația mucoasei vaginale sau vaginita. Aceasta este una dintre cele mai frecvente boli în rândul femeilor de vârstă predominant reproductivă.
Agentul cauzal al colpitei poate fi chlamydia, micoplasma, streptococul, stafilococul, hemophilus influenzae și alte infecții. Boala se dezvoltă din cauza tulburărilor microflorei naturale a vaginului. Dacă o femeie este sănătoasă, atunci flora vaginală este formată în principal din tije care produc acid lactic, care are un efect dăunător asupra diferiților microbi.
Factori care predispun la dezvoltarea colpitei:
Infecții cu transmitere sexuală;
Alte boli infecțioase;
Leziuni mecanice ale mucoasei vaginale
Malnutriție a membranei mucoase;
Încălcarea caracteristicilor anatomice ale vaginului;
Boli ale sistemului endocrin;
Utilizarea pe termen lung a antibioticelor;
Reacții alergice (la prezervative, supozitoare, unguente etc.);
Nerespectarea regulilor de igienă personală.
Dacă inflamația mucoasei vaginale nu este tratată, atunci proces inflamator se poate răspândi la canalul cervical, uter, anexe etc., ceea ce duce la rândul său la endometrită și infertilitate.
Simptomele colpitei
Colpita este împărțită în specifică și nespecifică.
Colpita specifică este cauzată de infecții cu transmitere sexuală. Simptomele colpitei specifice: pereții vaginului sunt umflați, catifelați și sângerează la atingere. Colpita nespecifică este o boală infecțioasă și inflamatorie a vaginului cauzată de acțiunea microorganismelor oportuniste (Escherichia coli, streptococi, stafilococi etc.). Colpita nespecifică este însoțită de secreții mucoase și purulente.
Simptomele colpitei acute
Secreții mucopurulente;
Mâncărime și roșeață ale organelor genitale externe;
Durere în abdomenul inferior;
Durere în timpul actului sexual și la urinare;
Deteriorarea sănătății generale.
Colpita atrofică și hidrocianică (senilă) apare în principal pe fondul unei scăderi pronunțate a functia hormonala ovarele și subțierea mucoasei vaginale.
Tratamentul colpitei
Tratamentul colpitei - terapie care vizează eliminarea factorilor predispozanți pentru dezvoltarea bolii, tratament boli concomitente luând în considerare manifestările clinice.
Tratamentul colpitei include:
Terapie antibacteriană;
Fizioterapie;
Preparate pentru întărirea generală;
Tine dieta.
Pentru tratamentul local sunt prescrise următoarele:
Dusare;
Supozitoare și unguente antimicrobiene;
Aplicații de unguent;
Băi vaginale;
Terapie hormonală locală (dacă este indicată).
Terapia antibacteriană este prescrisă numai după determinarea sensibilității agentului patogen la antibiotice. Multe medicamente au contraindicații în timpul sarcinii și alăptării. Acestea includ astfel de medicamente populare precum Betadine (contraindicat din a 3-a lună de sarcină), Nolicin, Dalatsin, Cremă Clindacin etc. În același timp, Pimafucin, Terzhinan, Vagotil și multe alte antiseptice nu au contraindicații pentru femeile însărcinate. Dar aveți grijă și nu vă automedicați. Nici măcar nu ar trebui să folosiți exagerat spălarea de mușețel, deoarece aceasta poate afecta negativ microflora naturală a mucoasei vaginale.
Prevenirea colpitei presupune consultarea promptă a unui medic atunci când apar primele simptome ale bolii și respectarea regulilor de igienă personală.
Fii sănătos!
Întrebări pentru articol
Vagin, părțile rănite și scurgeri purulente galben-verzui din...
Antibiotic Ceforal solutab, dar nimic pentru a reface flora....
Ureaplasma. L-am tratat, dar există inflamație în frotiu și nu trece....
Relații sexuale. (vaginită, candidoză...) Ascuns...
Cure, am o scurgere groaznică cu un miros, nu mai pot face asta...
Leucocitele, PCR și testele pasive sunt curate, nu este nimic de îngrijorat...
Periculos? cum pot fi vindecat? Pot avea copii în viitor, asta nu este...
Am încercat terzhinan, betodin. Sunt îngrijorat de durerea în abdomenul inferior, au fost...
Senzații neplăcute în vagin - mâncărime, arsuri, secreții din...
Medicul a diagnosticat colpită (cronică). Sunt însărcinată...
Au făcut cauterizare. Dar tot nu dispare. Ce ar trebuii să fac?...
Lumanari Neo-Penatran Forte? prescris de un ginecolog. ...
culoarea maroȘi miros neplăcutși în multe cantități, eu...
Formația este sub forma unui neg și mă mâncărime pentru 60 de ani de act sexual...
Diagnosticat cu colpită. Neo-Penotran prescris timp de 10 zile....
Refuză, nu vrea să ia pastile și nu vrea să meargă la medic...
Colpita sau chiar cu protectie nu se poate si de ce?...
Analiza a evidențiat agentul patogen Ureaplasma.
Nu trece în toți acești ani, am fost tratată la sfatul unui medic ginecolog, totul...
Amenda. dar asta mă îngrijorează pentru că am fibromatoză și noi...
Femei de origine neinfecțioasă cu hipoclorit de sodiu 0,06% în...
Frotiu, aproximativ 70-80. Acum un an am fost diagnosticată cu ectopie cervicală...
Tratament, dar abia dupa 3 zile sotul a insistat asupra actului sexual...
Ginecologul a spus că nu este nevoie să fii activ sexual timp de o săptămână, dar soțul meu...
Colpita: simptome, cauze și tratament
Conținutul articolului:Femeile de vârstă reproductivă, dintr-un motiv sau altul, se confruntă adesea cu probleme ginecologice. Statistica medicala spune că cel puțin o dată pe a doua femeie s-a confruntat cu o boală precum colpita. Să luăm în considerare cauzele apariției sale, simptomele colpitei, metodele de diagnostic și regimurile de tratament și, de asemenea, să aflăm ce impact poate avea această patologie asupra corpului unei femei însărcinate și al copilului nenăscut.
Colpita, ce este?
Colpita la femei este un proces inflamator care se dezvoltă pe mucoasa vaginală. Numai în cazuri izolate colpita este un singur proces inflamator izolat. În cele mai multe cazuri, această afecțiune patologică apare simultan cu inflamarea mucoaselor organelor genitale externe (cu vulvita), canal colul uterin(cu endocervicita) si/sau membranele superioare ale uretrei (cu uretrita). De fapt, colpita poate fi considerată una problema globala, constând din multe probleme mai mici. Colpita include nu numai candidoza vaginală notorie (afte obișnuite), ci și boli cu transmitere sexuală mai periculoase (care se transmit pe cale sexuală) care afectează straturile mucoase ale vaginului, provocând astfel dezvoltarea proceselor inflamatorii de diferite dimensiuni în ele.
Cauzele colpitei la femei
Dezvoltarea bolii are loc ca urmare a pătrunderii diferitelor microorganisme patogene în vagin (oxiuri, gonococi, trichomonas, ureaplasmă, Proteus, Gardnerella, E. coli, stafilococi, streptococi, chlamydia, ciuperci din genul Candida. Diverse viruși, cum ar fi ca papilomavirus, citomegalovirus, poate provoca, de asemenea, colpită sau virus herpes.
Microorganismele pot pătrunde pe membrana mucoasă în diverse moduri: cu mâinile nespălate, cu igiena insuficientă a organelor genitale, cu lenjerie învechită. De asemenea, procesul inflamator poate fi declanșat de iritația mecanică prelungită a straturilor mucoase ale vaginului. Acest lucru se întâmplă adesea în rândul femeilor al căror medic le-a prescris purtarea inelelor, care protejează pereții vaginali de la cădere. Interesant, colpita poate fi diagnosticată nu numai la femeile și fetele adulte. Această patologie apare adesea în copilărie la fetele de 4-12 ani. Cauza este cel mai adesea fluxul de sânge în organele genitale în timpul unor boli precum rujeola, gripa și scarlatina.
Dar trebuie să rețineți că o femeie nu se află niciodată în condiții complet sterile, așa că intrarea bacteriilor patogene în organism este normală și naturală. Un corp feminin sănătos este capabil să scape în mod independent de microbi patogeni fără consecințe negative. Având în vedere acest lucru, mai mulți factori care predispun la infecția cu colpită pot fi numiți:
Scăderea activității funcționale (hipofuncție) a ovarelor.
Boli cu curs cronic diverse sisteme și organe.
Structura anormală a organelor sistemului reproducător (aceasta poate include prolapsul pereților vaginali, deplasarea pe partea laterală a organelor genitale, deschiderea largă a fantei genitale etc.).
Vaginoza lenta origine bacteriană(poate să apară ca urmare a dusurilor necorespunzătoare, a utilizării de medicamente antiseptice puternice, a utilizării analfabete dispozitive intrauterine contracepție și, de asemenea, datorită subțierii fiziologice naturale a mucoasei vaginale în perioada postmenopauză).
Femeile care au antecedente de diferite boli sunt expuse riscului sistemul genito-urinarși cei care folosesc în mod regulat dispozitive intrauterine. Riscul de a prinde colpită este, de asemenea, mare la femeile care au mai mulți parteneri sexuali.
Medicii cunosc cazuri de colpită senilă. La femeile în vârstă, mucoasa vaginală, din cauza modificărilor hormonale legate de vârstă, devine uscată și „se micșorează”, ceea ce poate declanșa declanșarea unui proces inflamator.
Simptomele colpitei la femei
Simptomele bolii variază în funcție de tipul de patologie. Colpita poate fi acută și cronică. Să aruncăm o privire mai atentă simptome caracteristice pentru fiecare tip de colpită.
Colpita acută
Simptomele colpitei acute apar în mod neașteptat. Brusc, femeia începe să simtă durere caracteristică, mâncărime și arsuri în zona vaginală. Apare scurgeri intense, a căror natură poate fi diferită: de la mucopurulentă la purulentă pronunțată cu un amestec de sânge. Abdomenul inferior se poate simți puțin încordat. Adesea în timpul urinării intensitatea senzațiilor neplăcute crește. Membranele mucoase ale vaginului își schimbă culoarea roz normală în roșu aprins și apare o umflătură vizibilă. Chiar și cel mai mic impact mecanic poate provoca sângerări ale mucoasei vaginale. Adesea, procesul inflamator se extinde la colul uterin și la alte organe genitale feminine. Simptomele dezvoltării colpitei sunt strict individuale și depind de ce agent patogen a cauzat boala. De exemplu, colpita cauzată de Trichomonas se manifestă prin scurgeri purulente de la galben la verde; poate fi spumoasă și poate avea un miros puternic neplăcut. În același timp, colpita fungică se caracterizează prin descărcarea unei nuanțe deschise, chiar mai aproape de alb, cu o consistență brânză.
Adesea, colpita se caracterizează prin simptome de vulvovaginită, a cărei dezvoltare este foarte rapidă: iritația vaginului se răspândește rapid la organele genitale și în curând afectează chiar suprafața coapselor și feselor. Simptomele neplăcute ale colpitei suprimă întotdeauna atracție sexuală femei. Actul sexual devine dureros și poate provoca sângerare din cauza deteriorare mecanică pereții vaginali inflamați.
Colpita cronică
Trecerea de la o formă acută a unei boli la una cronică are loc dintr-un singur motiv: femeia nu a luat măsuri pentru a trata cursul acut al patologiei sau auto-medicată. Ultima opțiune, ca și prima, este absolut inacceptabilă, deoarece activitatea infecției este suprimată, dar prezența acesteia nu este exclusă. Adică procesul inflamator rămâne. Simptomele colpitei cronice sunt cel mai adesea șterse, nu sunt exprimate clar, dar periodic apar exacerbări. Semnele colpitei cronice sunt aceleași cu cele ale formei acute a procesului inflamator, dar sunt lente. Pericolul principal Această formă de patologie constă în faptul că inflamația se deplasează treptat de la vagin la trompele uterine, ovare și direct la uter însuși. Acest lucru poate duce la probleme cu concepția, adică la infertilitate.
De asemenea, aș dori să mă opresc asupra particularităților colpitei la reprezentanții de sex feminin de vârstă neproductivă.
Colpita în copilărie
Medicii numesc oficial colpita copilăriei vaginită. Potrivit statisticilor, fiecare a cincea fată cu vârsta cuprinsă între 4-12 ani a fost diagnosticată cu un proces inflamator în vagin cel puțin o dată. În marea majoritate a cazurilor, vaginita în copilărie este provocată de o infecție de origine bacteriană pe mucoasa vaginală. Rareori procesul inflamator se dezvoltă ca o consecință reactii alergice pentru produse alimentare sau produse de igienă intolerabile pentru organismul copilului. Cel mai adesea, boala apare într-o formă cronică, care în acest caz se caracterizează prin scurgeri purulente-mucoase nu prea abundente. Vaginita acută la fete este destul de rară; poate fi declanșată de boli de origine infecțioasă și de corpuri străine care intră în vagin.
Colpita la vârsta postmenopauză
Femeile de vârstă nereproductivă după menopauză se confruntă și cu colpită. Medicii numesc de obicei această boală colpită atrofică la femeile în vârstă. Dezvoltarea acestei patologii se datorează faptului că, odată cu debutul menopauzei, nivelul hormonilor sexuali din organism scade, în consecință, activitatea ovarelor devine din ce în ce mai puțin activă, iar mucoasa vaginală se usucă, apar modificări atrofice. . La începutul dezvoltării procesului inflamator, simptomele nu sunt pronunțate, dar cresc treptat: apar dureri și dureri caracteristice în vagin, zona organelor genitale externe mâncărime și poate exista scurgeri purulente, uneori. cu sânge.



Diagnosticul colpitei
De obicei, nu este dificil pentru un ginecolog experimentat să diagnosticheze colpita. Pacienta este examinată pe scaun folosind specule ginecologice standard. Cursul acut al colpitei este întotdeauna vizibil: mucoasa vaginală are o nuanță strălucitoare, necaracteristică pentru o persoană sănătoasă. Pliurile vaginului sunt destul de libere, groase și există umflături. seroasă sau plăci purulente. Dacă medicul încearcă să îndepărteze placa, integritatea țesutului va fi ușor deteriorată și va începe să sângereze. Cazurile de colpită deosebit de severe, avansate, se manifestă prin eroziunea epiteliului la examinarea vizuală.
Forma cronică de colpită este oarecum mai dificil de diagnosticat datorită faptului că defectul mucoasei vaginale în acest caz va fi mult mai puțin pronunțat.
Dar pentru a pune diagnostic precis, o inspecție în oglinzi nu este suficientă. Pe acest moment pentru montare diagnostic corectși, prin urmare, pentru a prescrie un tratament adecvat și eficient, medicii folosesc o metodă de diagnostic precum colposcopia. Procedura se efectuează folosind un dispozitiv special - un colposcop, care arată foarte asemănător cu microscop de laborator. Cu ajutorul acestuia, medicul poate efectua o examinare amănunțită a vaginului și a colului uterin sub mărire multiplă. Colposcoapele moderne fac posibilă nu numai afișarea unei imagini clare pe ecran, ci chiar și înregistrarea unui videoclip, ceea ce elimină aproape complet posibilitatea de a face un diagnostic incorect la pacient. În timpul diagnosticului cu un colposcop, femeia nu simte nicio durere.
Pe lângă colposcopie, fiecare femeie cu suspiciune de colpită trebuie să fie supusă microscopiei frotiurilor din uretra, vagin și canalul cervical. Rezultatul acestor teste dezvăluie numărul de leucocite din frotiu. Colpita nespecifică se caracterizează printr-un număr mare de ele (30-60 sau chiar mai mult în câmpul vizual), precum și un conținut crescut de celule de țesut epitelial lăsat. În concluzie la aceasta analize de laborator Va fi indicat și numărul de lactobacili (cu colpită scade invariabil) și prezența microflorei „străine”.
Pacientului i se prescrie, de asemenea, cultura bacteriană și examinarea bacterioscopică a frotiurilor. Aceste teste fac posibilă identificarea microorganismelor patogene (pentru a le stabili identitatea gramaticală, tipurile, nuanțe de morfologie). În colpita acută, cel mai adesea se găsesc asocieri mari ale unei game largi de bacterii.
Dacă bănuiți prezența concomitentă patologii ginecologice, specialistul prescrie pacientului un diagnostic ecografic al organelor pelvine.

Ginecologia modernă oferă pacienților cu colpită terapie generală și locală. Tactica și regimul de tratament în fiecare caz clinic sunt selectate de un specialist pe o bază strict individuală. Tipul de patologie, prezența asociate probleme ginecologice, vârsta femeii, precum și istoricul ei medical.
Tratamentul local al colpitei implică igienizarea (dușarea/spălarea) a vaginului și a organelor genitale externe cu soluții speciale de anumite medicamentele. Cel mai adesea aceasta este o soluție de permanganat de potasiu (cele notorie permanganat de potasiu), sulfat de zinc, clorofillipt sau o soluție de rivanol. Ca supliment, se recomandă utilizarea decocturilor din ierburi care au proprietăți antiseptice (de exemplu, mușețel sau salvie).
Terapia generală include un tratament restaurator, al cărui scop este creșterea imunității. La urma urmei, așa cum am menționat mai sus, capacitatea scăzută de protecție a corpului feminin este calea corectă către probleme de sănătate, inclusiv colpită.
În timpul diagnosticului, medicul determină tipul de bacterii pentru a le trata cu medicamente antibacteriene în timpul procesului de tratament. Antibioticele pot fi prescrise fie local, fie oral și, în unele cazuri, ambele.
Pacientul trebuie să respecte o dietă specială. Dieta exclude lactatele și produsele lactate fermentate și felurile de mâncare și, de asemenea, reduce la minimum cantitatea de sărate, grase și mâncare picantă. De asemenea, în timpul tratamentului, băuturile alcoolice și carbogazoase dulci sunt complet excluse.
Pentru a evalua în mod fiabil eficacitatea tratamentului prescris, frotiurile vaginale sunt luate de la pacient la intervale regulate pentru analiză. La pacienții de vârstă fertilă, se face un frotiu în a cincea zi a ciclului; la pacienții tineri, precum și la vârstnici, se ia un frotiu de control după finalizarea întregului curs de terapie pentru colpită.
Tratamentul colpitei atrofice
Deoarece motivul dezvoltării colpitei în perioada postmenopauză este dezechilibru hormonal, apoi pentru a trata această problemă la femeile mature, ginecologii folosesc terapia hormonală. Tratamentul cu medicamente care conțin hormoni se efectuează în două moduri. Prima opțiune de tratament este terapia locală. Se folosesc tablete și supozitoare vaginale. A doua metodă este sistemică, adică administrarea de tablete (pe cale orală, desigur) și injecții. Cele mai eficiente și utilizate pe scară largă medicamente pentru tratamentul colpitei sunt considerate a fi Gynodian Depot, Ovestin și altele.
Următoarele metode sunt utilizate ca terapie auxiliară:
Proceduri fizioterapeutice (cel mai adesea acesta este un efect laser magnetic asupra organelor genitale externe).
Tratamentul vaginului și a labiilor cu soluție de sifon.
Utilizarea supozitoarelor vaginale cu ulei de cătină.
Tratamentul colpitei acute și cronice implică abstinența completă de la actul sexual până când testele revin la normal și dispar simptomele bolii.
Regimul de tratament pentru colpită
Tratament specific
Tratamentul etiotrop depinde de agentul patogen care a cauzat colpita. Medicamentele și regimurile de tratament pentru colpită sunt prezentate în tabel.
| Agentul cauzal al bolii | Medicamente și regim de tratament |
| Colpita bacteriană nespecifică | polygynax 1-2 capsule vaginale pe zi timp de 7-12 zile; terzhinan 1 supozitor noaptea timp de 10 zile; Meratin-combi 1 comprimat vaginal noaptea timp de 10 zile; mikozhinaks 1-2 capsule vaginale timp de 7-12 zile; betadină, vocadină (iodopolivinilpirolidonă) 1-2 capsule vaginale timp de 7-12 zile. |
| Colpita Gardnerella | Ung. Dalacini 2% se administrează folosind un aplicator în vagin o dată pe zi timp de 7 zile sau tampoane cu unguent de 2 ori pe zi dimineața și seara timp de 2-3 ore, timp de 7-10 zile; ginalgin 1 supozitor vaginal noaptea timp de 10 zile; terzhinan (meratin-combi, mycozhinax) 1-2 capsule vaginale timp de 12 zile; metronidazol 0,5 g 2 comprimate de 2 ori pe zi timp de 10 zile; Klion-D 100 se administrează adânc în vagin noaptea, 1 comprimat timp de 10 zile. |
| Trichomonasis colpită | Cursul tratamentului este de 10 zile pe parcursul a 3 cicluri menstruale. metronidazol (ginalgin, Klion, Efloran, Trichopolum, Flagyl, Pitrid) dimineața și seara, 1 supozitor vaginal timp de 10 zile; tinidazol (Fasigin) 1 supozitor noaptea timp de 10 zile; Macmiror complex 1 supozitor vaginal noaptea timp de 8 zile; terzhinan (meratin-combi, mycozhinax) 1 supozitor vaginal noaptea timp de 10 zile; supozitoare vaginale cu tricomonacid 0,05 g timp de 10 zile; nitazol (tricocid) de 2 ori pe zi, supozitoare în vagin sau 2,5% spumă de aerosoli de 2 ori pe zi; Neo-Penotran 1 supozitor noaptea și dimineața timp de 7-14 zile; hexicon 1 supozitor vaginal de 3-4 ori pe zi timp de 7-20 de zile. |
| Colita de candidoză | nistatina 1 supozitor vaginal noaptea timp de 7-14 zile; natamicină câte 1 supozitor vaginal noaptea timp de 6 zile sau o cremă care se aplică pe suprafața mucoaselor și a pielii în strat subțire de 2-3 ori pe zi; pimafucort de 2-4 ori pe zi sub formă de cremă sau unguent timp de 14 zile; clotrimazol - 1 comprimat vaginal noaptea timp de 6 zile; canesten 500 mg o dată sub formă de tabletă vaginală; miconazol de 2-3 ori pe zi cremă vaginalăîn termen de 6 zile. |
| Herpes genital | preparate directe actiune antivirala:
(ciclovir, zovirax, vivorax, virolex, acic, herpevir) - crema pentru aplicarea pe zona afectata de 4-5 ori pe zi timp de 5-10 zile; bonafton - unguent 0,5%, local de 4-6 ori pe zi timp de 10 zile; epigen (aerosol) - de 4-5 ori pe zi timp de 5 zile; interferonii și inductorii lor: a-interferon în supozitoare - vaginal timp de 7 zile; Viferon - supozitoare, de 1-2 ori pe zi, 5-7 zile; Poludan - 200 mcg local de 2-3 ori pe zi timp de 5-7 zile; Gepon-2-6 mg se diluează în 5-10 ml de ser fiziologic, sub formă de dușuri sau tampoane vaginale 1 dată pe zi timp de 10 zile. medicamente antivirale de origine vegetală: alpizarină - 2% unguent local de 3-4 ori pe zi; megosin - 3% unguent pentru aplicarea pe colul uterin după dușuri, se aplică timp de 12 ore de 3-4 ori pe săptămână. |
Tratamentul disbiozei vaginale
După tratament specific Este necesar să se restabilească microflora normală a vaginului; pentru aceasta, se utilizează următoarele medicamente:
- (liofilizat de bifidobacterii vii) vaginal 5-6 doze diluate cu apă fiartă, 1 dată pe zi timp de 5-8 zile sau 1 supozitor vaginal de 2 ori pe zi timp de 5-10 zile;
- (masă microbiană liofilizată a tulpinilor active de bifidobacterii și Escherichia coli) - vaginal 5-6 doze 1 dată pe zi timp de 7-10 zile;
- lactobacterină(liofilizat de lactobacili vii) - vaginal 5-6 doze, diluate cu apă fiartă 1 dată pe zi, 5-10 zile;
- colibacterin uscat(liofilizat de bacterii vii) - vaginal 5-6 doze 1 dată pe zi timp de 5-10 zile;
- Vagilak(Lactobacillus acidofilus - 18 mg, Lactobacillus bifidus - 10 mg, cultură de iaurt - 40 mg, zer praf - 230 mg, lactoză - 153,15 mg) - 1 capsulă în vagin de 2 ori pe zi timp de 10 zile;
- acilac- 1 supozitor vaginal noaptea timp de 10 zile;
- "Simbiter-2"(o doză conține 1000 de miliarde de celule vii de microorganisme dintr-o cultură probiotică cu 25 de tulpini) - conținutul flaconului, diluat în prealabil cu apă fiartă (1:2), se administrează intravaginal timp de 10-15 zile.
Terapie cu vitamine pentru colpită
Multivitamine in cursuri (Vitrum, Centrum, Uni-cap, Multitabs);
Riboflavină 0,005 g de 2 ori pe zi;
Acid ascorbic 200 mg cu acetat de tocoferol 100 mg de 3 ori pe zi.
Colpita și sarcina
În timpul sarcinii, corpul feminin se confruntă cu un stres foarte grav, deci sistemul imunitar De multe ori eșuează. O femeie însărcinată este întotdeauna mai vulnerabilă decât o femeie care nu poartă un copil. Colpita în sine nu poate deveni un obstacol în calea concepției reușite. Și, de fapt, această boală în sine nu este înfricoșătoare pentru o femeie însărcinată. Dar nu totul este atât de simplu. Consecințele care pot apărea pot fi foarte periculoase pentru copilul nenăscut. De exemplu, cu colpită există un risc foarte mare de a dezvolta o infecție ascendentă, când fătul de la mamă poate fi infectat în timpul vieții sale intrauterine. Pericolul este de asemenea nașterea naturală, când un copil se infectează de la mama lui când trece prin canalul ei de naștere. Femeile însărcinate care se confruntă cu colpită ar trebui să țină cont de faptul că procesul inflamator din mucoasa vaginală poate provoca avort spontan. Adesea, lichidul amniotic devine și el infectat, ceea ce poate duce la dezvoltarea unei varietăți de complicații ale sarcinii, de la polihidramnios până la nașterea prematură a unui copil nu întotdeauna sănătos.
În ciuda faptului că un număr mare de medicamente pentru tratamentul colpitei sunt interzise pentru utilizare în timpul sarcinii, această problemă nu trebuie ignorată în nicio circumstanță! La prima manifestare a simptomelor neplăcute de colpită, trebuie să solicitați ajutor de la ginecologul local. De obicei, problema se rezolvă rapid cu ajutorul medicamentelor imunomodulatoare și locale agenți antibacterieni. De asemenea, se recomandă recurgerea la rețete de medicină tradițională - dușuri și spălare cu decocturi plante medicinale. Un specialist vă va spune care dintre ele mai exact.
Mai mult de jumătate dintre femeile aflate în postmenopauză suferă de colpită atrofică (vaginită). Mulți dintre ei consideră apariția secrețiilor și disconfortului în zona organelor genitale externe ca o manifestare inevitabilă a modificărilor legate de vârstă. Cu toate acestea, dacă măsurile nu sunt luate la timp, vaginita poate provoca o serie de boli ginecologice grave.
Informații generale despre vaginita atrofică
Colpita atrofică (vaginită) apare în postmenopauză. Exact pentru asta categorie de vârstă femeile se caracterizează prin modificări structurale ale mucoasei vaginale, care sunt asociate cu declinul natural al funcției hormonale.
Prin urmare, o astfel de inflamație se mai numește și colpită senilă, senilă sau postmenopauză.
În unele cazuri, cauzate de menopauza precoce, precum și de îndepărtarea ovarelor sau a uterului, vaginita atrofică se dezvoltă la o vârstă mai fragedă. Acest lucru se datorează încetării sintezei ciclice a hormonilor ovarieni, în primul rând estrogeni.
Motive și modalități de combatere a colpitei legate de vârstă la femei - video
Motive pentru dezvoltarea colpitei senile în timpul menopauzei: cine este expus riscului
Principalul motiv pentru dezvoltarea colpitei atrofice sau legate de vârstă este deficiența de estrogen. Formarea ciclică a hormonilor ovarieni în timpul vârstei reproductive nu numai că asigură posibilitatea sarcinii și a nașterii, ci afectează și procesele de menținere a țesuturilor sistemului genito-urinar într-un anumit ton.
Receptorii de estrogeni se găsesc în multe organe:
- Celulele glandulare ale mucoasei vaginale.
- Elemente musculare netede ale peretelui vaginal.
- În mușchii care formează podeaua pelviană, care susțin organele genitale interne și previn prolapsul acestora.
Când producția de hormoni sexuali scade, încep modificări în aceste structuri. Mucoasa vaginală devine mai subțire, celulele glandulare nu mai produc secreții și apare o stare de uscăciune. Astfel de modificări contribuie la faptul că chiar și întinderea minimă și impactul fizic duce la traumatisme tisulare. Microorganismele pătrund prin aceste mici defecte, provocând umflături și inflamații.
Această susceptibilitate la boală se datorează și modificărilor florei vaginale în postmenopauză. Lactobacilii, care sunt responsabili pentru aciditate, dispar, care crește treptat, creând astfel condiții bune pentru propagarea florei cocice. Formarea lactobacililor este, de asemenea, asociată cu un anumit nivel de estrogen.
Inflamația membranei mucoase in varsta are o natură cronică, persistentă. Infecția se poate răspândi cu ușurință la secțiunea superioară, în zona pelviană, cu dezvoltarea inflamației organelor genitale interne.
Femeile cu risc de a dezvolta colpită senilă includ:
- Postmenopauză.
- Suferind de boli infecțioase cronice (pielonefrită, salpingo-ooforită și altele).
- Cu imunitate scăzută (inclusiv purtători ai virusului SIDA).
- suferind de boli endocrine ( Diabetși hipotiroidism).
- După îndepărtarea ovarelor sau a uterului.
- După curs terapie cu radiatiiîn zona pelviană.
Adiţional factori negativi care influențează apariția colpitei legate de vârstă sunt:
- igiena genitală insuficientă;
- utilizarea fondurilor igiena intimă cu componente chimic agresive (parfum);
- purtând lenjerie intima sintetică.
Simptomele vaginitei atrofice în postmenopauză
În unele cazuri, boala este asimptomatică. Femeile pot fi uneori îngrijorate de creșterea secrețiilor vaginale, dar dacă acesta este singurul simptom, ele neglijează adesea să viziteze un medic.
Dacă nu luați măsuri, în timp, apare următoarele:
- Mâncărime în vagin și în zona genitală externă. Este deosebit de pronunțată la femeile care suferă de diabet. Se intensifică după actul sexual, spălare și purtare pe termen lung lenjerie sintetică strâmtă.
- Senzație de arsură în vagin și perineu.
- Disconfort la urinare, chiar arsuri. Săruri acid uric irita mucoasa vaginala subtire.
- Descărcări albe cu miros neplăcut.
Dacă apar aceste semne, ar trebui să căutați imediat ajutor calificat.
Ce metode de diagnosticare poate folosi un medic: examinare, citogramă frotiu pentru floră, colposcopie și altele
Pentru a stabili un diagnostic de colpită atrofică, se folosesc următoarele:
Colpita atrofică se diferențiază de candidomicoză, precum și de bolile infecțioase cu transmitere sexuală:
- sifilis;
- gonoree;
- trichomonaza;
- chlamydia.
În acest scop, imunotestul enzimatic este utilizat pentru a determina anticorpii la agenți patogeni și metodele PCR.
Cea mai eficientă este florocenoza - determinarea fragmentelor de ADN și ARN pentru 16 tipuri de agenți patogeni folosind polimerază reacție în lanț(PCR).
Cum să tratați colpita postmenopauză: terapie de substituție hormonală sub formă de supozitoare, creme, utilizarea agenților sistemici
Terapia pentru colpita atrofică se efectuează acasă, dar sub supravegherea medicului curant. Pentru a reduce riscul de infecție ascendentă și adaos de tulburări disurice, este necesar să respectați cu strictețe toate recomandările.
Deoarece Motivul principalîncălcări ale funcției normale a mucoasei vaginale în perioada postmenopauză este o lipsă de estrogen, apoi în primul rând este necesar să se compenseze deficiența lor. Scopul principal al tratamentului este refacerea țesutului vaginal și reducerea riscului de recidivă a inflamației.
Estrogenii sunt utilizați local sub formă de supozitoare și unguente, precum și sistemic (adică pe cale orală sau ca plasture).
Pentru uz local se prescriu următoarele:
- Ovestin (cremă, supozitoare) - completează deficitul de estrogen la femei;
- Estriol (supozitoare, unguent) - normalizează nivelurile hormonale, elimină procesul inflamator al membranei mucoase și reduce simptomele menopauzei;
- Acylact (supozitoare) - restabilește microflora vaginală.
Acest tratament durează două săptămâni cu obligatoriu reinspectare si examinare. Când apare o infecție bacteriană, este necesară terapia cu antibiotice ținând cont de sensibilitatea florei. În acest caz, puteți utiliza Fluomizin ( tablete vaginale) este un agent antiseptic și antibacterian cu spectru larg care va ajuta în timp scurt elimina disconfortul.
Terapia sistemică cu estrogeni se efectuează pe o perioadă lungă de timp, pe mai mulți ani. Utilizați produse care conțin ingrediente naturale (fitoestrogeni):
- Estradiol;
- Climodien;
Medicamentele și dozele sunt prescrise de medicul curant.
Sistem terapie de substituție estrogenul se efectuează luând în considerare contraindicațiile, care sunt:
- Boli hepatice.
- Istoric de angină pectorală și infarct miocardic.
- Formațiuni maligne ale endometrului și ale glandei mamare.
- Tromboză venoasă și tendință la tromboză.
În aceste cazuri, tratamentul local este prescris cu decocturi din plante care au proprietăți antiseptice, antiinflamatorii și de vindecare a rănilor.
Tratament medicamentos: Fluomizin, Ovestin, Acylact - galerie foto
Angelique este un medicament anti-menopauză în doză mică de estrogen-gestagen, Ovestin, care completează deficitul de estrogen la femeile aflate în postmenopauză și reduce simptomele postmenopauzei.  Estriolul este un agent hormonal care normalizează nivelurile hormonale, ameliorează inflamația membranei mucoase a organelor genitale și, de asemenea, elimină simptomele menopauzei.
Estriolul este un agent hormonal care normalizează nivelurile hormonale, ameliorează inflamația membranei mucoase a organelor genitale și, de asemenea, elimină simptomele menopauzei.  Fluomizin este un antiseptic cu spectru larg care va ajuta la eliminarea disconfortului într-un timp scurt
Fluomizin este un antiseptic cu spectru larg care va ajuta la eliminarea disconfortului într-un timp scurt  Acylact este utilizat pentru a restabili microflora vaginală
Acylact este utilizat pentru a restabili microflora vaginală
Remedii populare: mușețel, sunătoare, aloe, ulei de cătină
Utilizarea ierburilor este componenta auxiliara terapie însă în prezenţa unor boli cardiovasculare grave sau boli oncologice devine singura modalitate de a combate această problemă.
Pentru tratament, se folosesc băi de șezut, dușuri cu un decoct de ierburi și tampoane.
Pentru utilizare la duș:
- Un decoct dintr-un amestec de ierburi: scoarță de stejar, flori de mușețel, sunătoare și frunze de urzică.
- Un decoct bogat de flori de galbenele.
- Divorţat tinctura de alcool flori de bujor (trei linguri la 500 ml apă fiartă).
Soluția de duș ar trebui să fie temperatura camerei. Procedura se efectuează o dată pe zi, noaptea, timp de două săptămâni.
Pentru băile de șezut utilizați:
- Un decoct bogat de Rhodiola rosea.
- Decoctul de fructe de ienupăr.
Procedura se efectuează o dată pe zi, noaptea, timp de 35-40 de minute. Soluția trebuie să fie caldă, dar nu fierbinte. Cursul tratamentului este de 7-10 zile.
Galerie foto cu remedii populare
Prognosticul și consecințele tratamentului
Dacă sunt respectate toate recomandările, prognosticul tratamentului este favorabil. Mucoasa vaginală este restabilită, modificările atrofice sunt reduse. În unele cazuri, acestea nu dispar complet, dar completarea deficitului de hormoni este suficientă pentru a activa funcțiile de protecție și pentru a elimina condițiile existenței pe termen lung a infecției.
Cu toate acestea, sunt probabile recidive ale colpitei atrofice, deoarece nivel natural hormonii la femeile în vârstă sunt reduse. Prin urmare, un curs preventiv de terapie hormonală locală și tratament pe bază de plante trebuie luate la recomandarea medicului curant.
Ce se întâmplă dacă nu primești tratament?
Dacă tratamentul nu este început la timp, sunt posibile următoarele consecințe și complicații:
- Tulburări disurice - incontinență urinară, impuls frecvent. Acest lucru se datorează faptului că țesutul vezicii urinare (sfincterul) are și receptori de estrogeni. O cantitate insuficientă din acest hormon duce la slăbirea elementelor musculare și la dezvoltarea tulburărilor urinare.
- Secreții purulente din tractul genital, indicând adăugarea unei infecții cocice.
- Durere în abdomenul inferior. Acest simptom indică o infecție ascendentă. În acest caz, pot apărea semne de intoxicație - febră, frisoane, slăbiciune generală.
Prevenirea colpitei în postmenopauză
Toate femeile cu risc de a dezvolta colpită atrofică sunt sfătuite să respecte restricțiile dietetice și ale stilului de viață:
- renunțați la alimentele picante și sărate;
- eliminarea obiceiurilor proaste (alcool, fumat);
- monitorizați-vă greutatea;
- limitarea contactelor sexuale;
- purtați lenjerie intimă lejeră din materiale naturale;
- respectați igiena atentă a organelor genitale fără utilizarea aditivilor chimici;
- Urmați recomandările medicului dumneavoastră în prezența patologiilor concomitente (diabet zaharat și alte boli).
Colpita legată de vârstă reduce semnificativ calitatea unei vieți pline a unei femei în vârstă. Cu toate acestea, consecințele neplăcute și periculoase pot fi evitate dacă tratamentul este efectuat în timp util.






